3次救急、施設数増加する中でも「専門医・専従医配置」や「重篤症例受け入れ数」が増加—救急・災害ワーキング
2022.6.20.(月)
3次救急について「施設数が増加し、医師や症例が分散してしまっているのではないか」との指摘がある。しかし、実態をみると、施設数が増加する中でも「専門医・専従医配置」や「重篤症例受け入れ数」が増加しており、医療の質は向上していると期待できる—。
6月15日に開催された「救急・災害医療提供体制等に関するワーキンググループ」(第8次医療計画等に関する検討会の下部組織、以下「救急・災害ワーキング」)で、こういったデータが示されました。2024年度からの第8次医療計画に向けて「救急医療提供体制の整備・充実」に向けた議論が進みます。

6月15日に開催された「第5回 救急・災害医療提供体制等に関するワーキンググループ」
多職種による「病院前から医療機関内」の救急医療の在り方についても検討を進める
Gem Medで報じているとおり「2024年度からの新たな医療計画(第8次医療計画)」に向けた議論が進んでいます(都道府県が作成する医療計画のベースとなる厚生労働法の指針論議)。
救急医療提供体制に関しては、前回会合(4月28日)において「2次救急と3次救急との役割分担・連携の強化」が重要論点となり、そこでは「3次救急が多すぎるのではないか」との指摘がなされていました。施設数の増加により、医師・患者が分散し『医療の質が低下している』可能性があることを懸念する指摘と言えます。
しかし、厚生労働省が新たに示したデータによれば、3次救急の施設数が増加している(現在は299か所)が、▼1施設当たりの救急搬送件数(中央値)も増加している▼1施設当たりの重篤患者数(中央値)も増加している▼1施設当たりの専従医・専門医数も増加している—ことが分かりました。つまり「3次救急施設における医療の質はさらに向上している」と言えるのです。
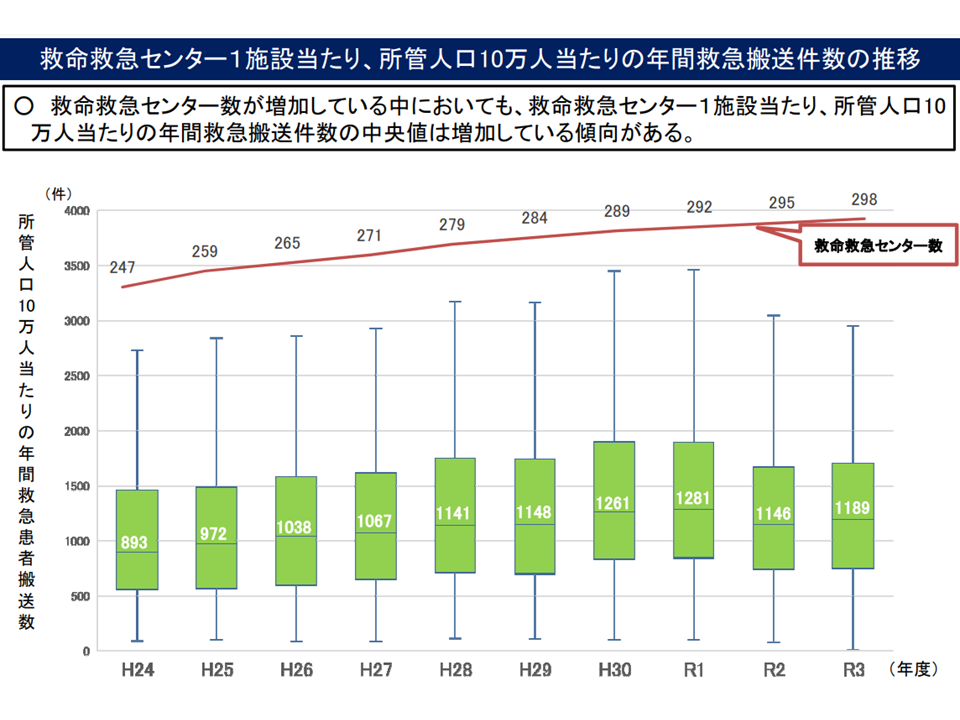
3次救急の増加にあわせて、1施設当たり搬送件数なども増加している(分散していない)(救急・災害ワーキング1 220615)
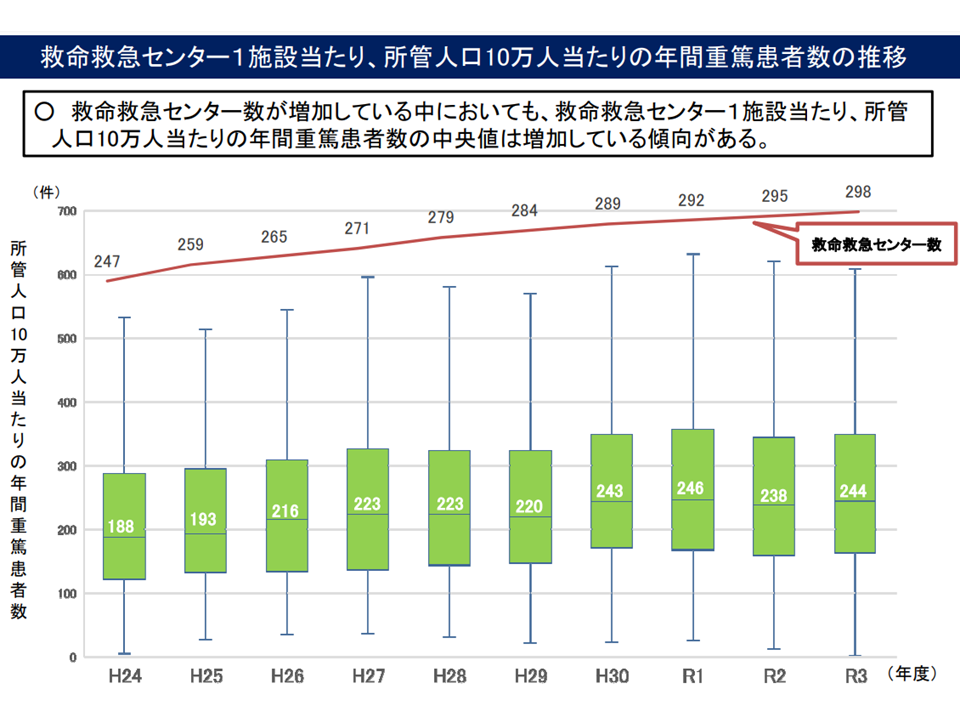
3次救急の増加にあわせて、1施設当たり重篤症例数なども増加している(分散していない)(救急・災害ワーキング2 220615)
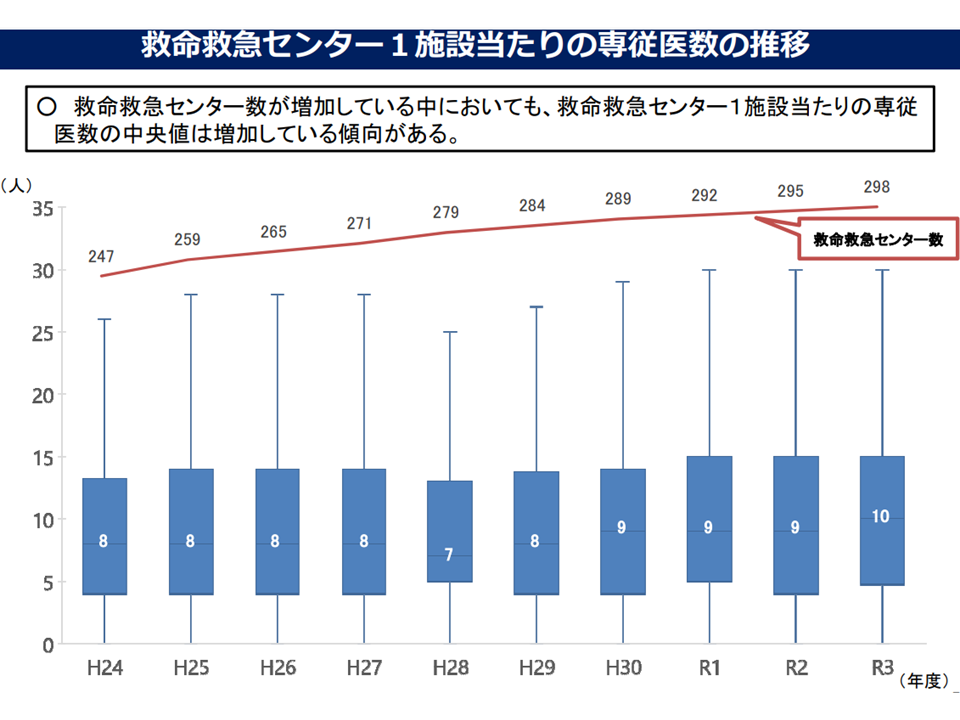
3次救急の増加にあわせて、1施設当たり専従医数も増加している(分散していない)(救急・災害ワーキング3 220615)
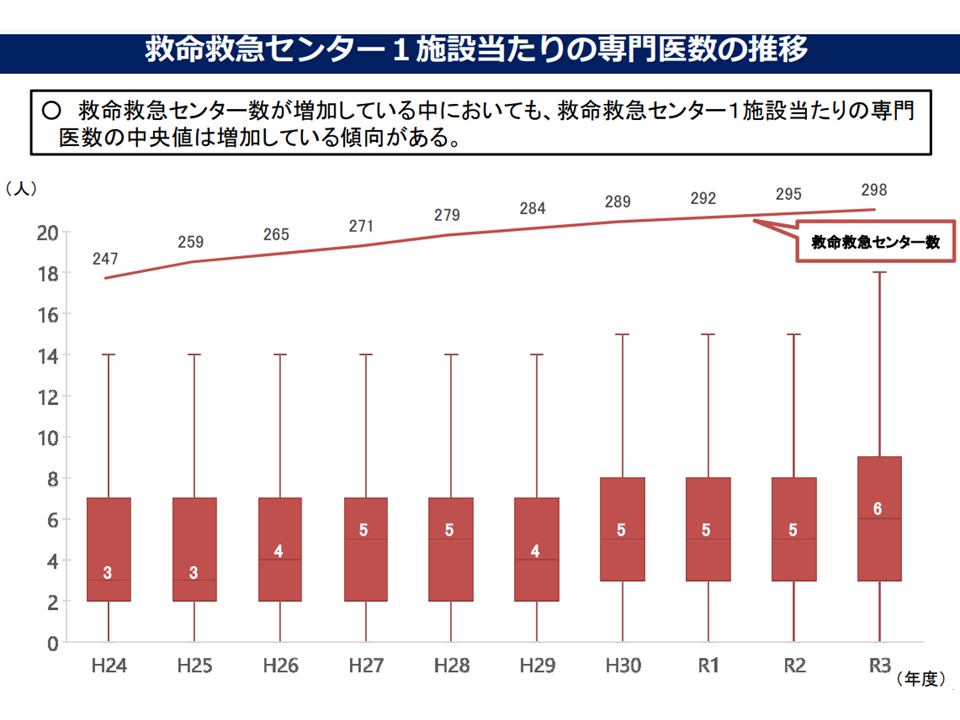
3次救急の増加にあわせて、1施設当たり専門医数も増加している(分散していない)(救急・災害ワーキング4 220615)
ただし、例えば重篤患者などについて、「本当に3次救急で診るべき症例であったのか、2次救急でも対応可能な症例であったのか」などの分析をすべきであると加納繁照構成員(日本医療法人協会会長)らは指摘しており、さらに「3次救急が適切に設置されているのか」「2次救急と3次救急との役割分担が現場で適切になされているのか」などを検討していく必要がありそうです。
また、構成員の多くから「医師の需給推計に基づいて『医師養成数を減員』していく方向が示されているが、地方の救急医療現場は医師不足で困窮している。診療科・地域をおしなべるのでなく、診療科ごと、地域ごとに、医療現場の状況を踏まえて、今後の医師養成等を考えていってほしい」との意見・要望が出されました。とりわけ「医師の働き方改革は2次救急で大きな影響がある」と考えられており、その点も十分に加味した検討を求める声も多数でています。今後の医師偏在解消論議などで勘案すべき意見と言えます。
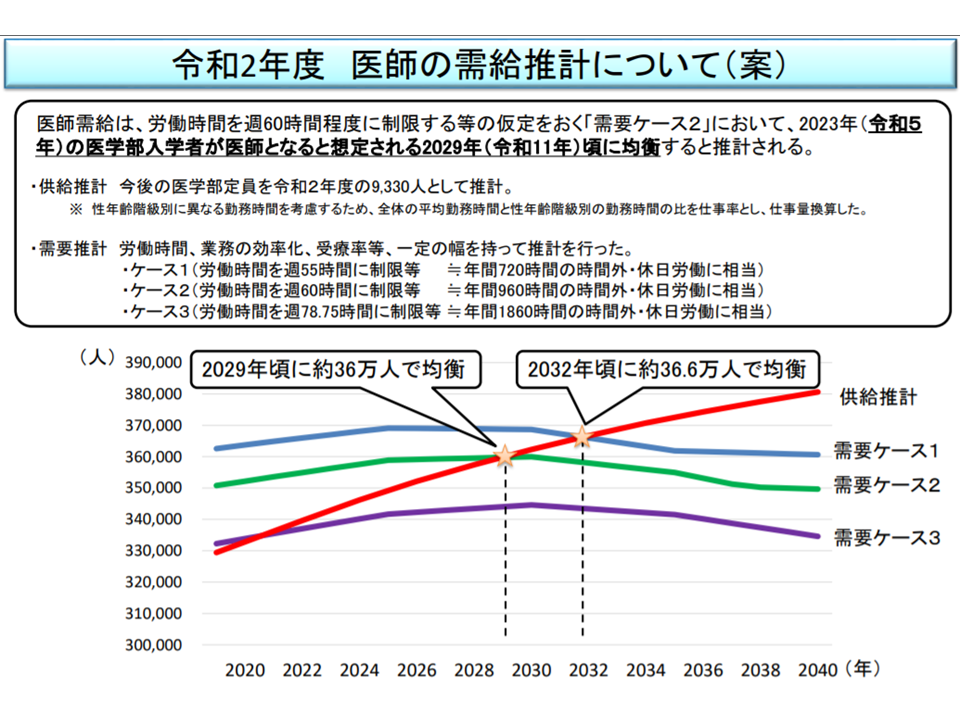
医師需給の最新推計によれば、早ければ2029年、遅くとも2032年に医師の需要と供給が均衡し、以後「医師過剰」となる(医師需給分科会(1)3 200831)
さらに、今後に向けて「ドクターカー・ドクターヘリの連携」をどう進めていくべきかとの論点も示されています。ドクターヘリについては「実質的全国配置」が完了したものの、「隙間になってしまうエリアが出てくる」と指摘されます。この点をどう考えていくかが今後の論点となります。また、ドクターカーについては「実態がなかなか把握しにくい」状況であり、まず「実態を把握」し、その後「さらなる展開・充実、他施策との連携」などを考えていくことになりそうです。
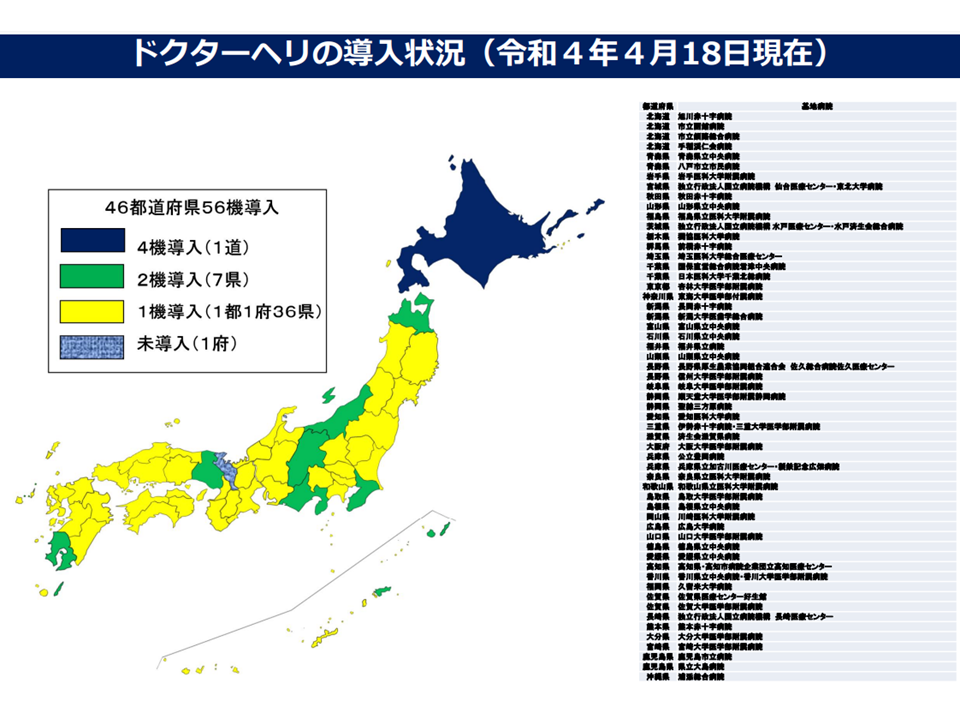
ドクターヘリの導入は、全国で完了しているといえる(救急・災害ワーキング5 220615)
ところで、改正医療法(良質かつ適切な医療を効率的に提供する体制の確保を推進するための 医療法等の一部を改正する法律)の一環として、救急救命士に「医療機関内で救急救命処置を実施する」ことが認められています(今年(2021年)10月施行、関連記事はこちら)。
厚生労働省は、この「医療機関内で救急救命処置を実施」状況(法改正の効果)を把握し、さらに「救急外来における看護職員配置の考え方」「救急救命処置への追加・除外・見直し」などを総合的に検討する場(検討会など)を設置する考えを明らかにしました。「病院前から医療機関内に至る救急医療」を多職種連携で進めるための議論が今後進んでいきます。ただし、医療機関内での救急救命士業務実施は「始まったばかり」であり、データ収集を行い、議論し、結論を得るまでには少し時間がかかるでしょう。
【関連記事】
3次救急病院の適正数、3次救急と2次救急の連携強化、ACP普及など検討すべき—救急・災害ワーキング
2023年度の医学部入試、定員等は従前と同様とし、総合診療や救急など「診療科指定の地域枠」拡大―医師需給分科会
「医師養成数の段階的削減」方針を再確認、総合医養成やシニア医師活用による強力な偏在対策が必要―医師需給分科会
医師偏在対策、「医師養成課程での対応」から「医師の移動」に軸足を移すべきではないか―医師需給分科会
2023年度より「地域枠の設置・増員」しながら、日本全体で医学部定員を「段階的に削減」―医師需給分科会
医学部の「地域枠」の定義を明確化し、受験生や医学部生に「誤解」が生じないように―医師需給分科会(2)
2023年度以降の医学部入学定員、「地域枠の恒久定員への組み込み」を含めて検討―医師需給分科会(1)
2022年度以降の医学部入学定員、5月までに「地域枠等の在り方」も整理して決定―医師需給分科会
総合診療医の養成・確保で「地域に必要な領域別専門医」数を抑制可能、医師需給分科会で総合診療医の在り方等を議論
2022年度以降の医師養成数論議開始、「海外医学部出身者」も医師供給数にカウント―医師需給分科会
医師偏在対策を了承、各都道府県で2019年度に医師確保計画を策定し、20年度から実行―医療従事者の需給検討会
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会
2020・21年度の医学定員は全体で現状維持、22年度以降は「減員」―医療従事者の需給検討会
2022年度以降、医学部入学定員を「減員」していく方向で検討を―医師需給分科会
2020・21年度の医学部定員は現状を維持するが、将来は抑制する方針を再確認―医師需給分科会
2020年度以降の医学部定員、仮に暫定増が全廃となれば「800人弱」定員減―医師需給分科会
「医師不足地域での勤務経験ある医師」が働く病院に経済的インセンティブ―医師需給分科会
地域医療支援病院、医師派遣機能などに応じて経済的インセンティブ付与―医師需給分科会
医師少数地域での勤務、病院管理者要件や税制優遇などで評価してはどうか—医師需給分科会
医師不足地域での勤務経験、地域医療支援病院の院長要件に向けて検討—医師需給分科会
医師偏在是正の本格論議開始、自由開業制への制限を求める声も―医師需給分科会
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師偏在対策を検討し、早期実行可能なものは夏までに固め医療計画に盛り込む—医療従事者の需給検討会
医学部定員「臨時増員」の一部を当面継続、医師偏在対策を見て20年度以降の定員を検討―医療従事者の需給検討会
将来の医師需給踏まえた上で、医学部入学定員「臨時増員措置」の一部は延長する方針―医療従事者の需給検討会
2024年にも需給が均衡し、その後は「医師過剰」になる―医師需給分科会で厚労省が推計
将来の医師需要、地域医療構想の4機能に沿って機械的に推計、3月末に試算結果公表―医師需給分科会
医師偏在是正に向け、「若手医師時代に一定期間、中山間地域での勤務を義務付ける」仕組みを検討へ―国と地方の協議の場
医師労働時間短縮計画、兼業・副業先の状況も踏まえて作成を―医師働き方改革推進検討会
医師働き方改革の実現に関し大学病院は「医師引き上げ」せず、地域医療機関の機能分化推進が鍵―厚労省
2018年の【緊急的な取り組み】で超長時間労働の医師はやや減少、残業1920時間以上は8.5%に―厚労省
長時間勤務医の健康確保の代償休息、「予定された休日の確実な確保」でも良しとすべきか―医師働き方改革推進検討会
B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
新専門医制度に2021年度から「臨床研究医コース」を新設、7年間の身分保障を行い研究に専念できる環境を整備—医師専門研修部会





