新専門医制度に2021年度から「臨床研究医コース」を新設、7年間の身分保障を行い研究に専念できる環境を整備—医師専門研修部会
2020.7.20.(月)
新専門医制度の中に、新たに「臨床研究医コース」を設け、7年間の臨床研鑽と研究に専念できる環境を整備する。このコースはシーリングに含めず、当初は全体で40名を上限とする―。
特定の都道府県内での従事義務が課せられた地域枠等の医師について、専攻医採用等の際に日本専門医機構と都道府県が確認を行い、「地域枠等の医師でありながら、当該都道府県の同意を得ずに、別の都道府県で従事する」ような事態を防止するとともに、地域枠等の医師が新専門医資格を受ける際には「当該都道府県の同意」を必須要件とする—。
7月17日に開催された医道審議会・医師分科会の「医師専門研修部会」(以下、専門研修部会)で、こういった方針が了承されました。
厚生労働省は、近く2021年度の専門研修プログラムとともに上記2方針を都道府県の地域医療対策協議会(医療関係者や地域住民、関係市町村等で構成される地域医療の在り方を考える会議)に伝えます。そこでの意見を踏まえ今夏から今秋に、2021年度の専門研修の絵姿が確定します。

7月17日に開催された、「令和2年度 第2回 医道審議会 医師分科会 医師専門研修部会」
臨床研究医コースは、都道府県・診療科シーリングに含めない
従前の専門医制度は、各学会が独自の基準で専門医資格を規定していたため、「国民に分かりにくくなっている」「質が担保されているか不明確である」との強い批判がありました。そこで、2018年度からは、各学会と日本専門医機構が協働して養成プログラムを作成し、統一的な基準で専門医を認定する「新専門医制度」へと改められたのです。
ただし、「専門医の質を追求するあまり専門医養成施設の要件が厳しくなり、地域間・診療科間の医師偏在が助長されてしまうのではないか」との声が医療現場にあり、▼日本専門医機構▼学会▼都道府県▼厚生労働省―が重層的に「医師偏在の助長を防ぐ」仕組みを構築・運用することとなっています。その一環として「地域・基本領域ごとの専攻医採用数に上限を設ける」仕組み(シーリング)が設けられています。
シーリングの仕組みは非常に複雑ですが、厚生労働省の試算した「都道府県別・診療科別の必要医師数」をベースに、▼既に必要医師数を確保できていると考えられる都道府県・診療科ではシーリング(採用数に上限)を設ける▼採用数の一部を「他の都道府県での研修」に充てるプログラム(連携プログラム)とする―というものです。
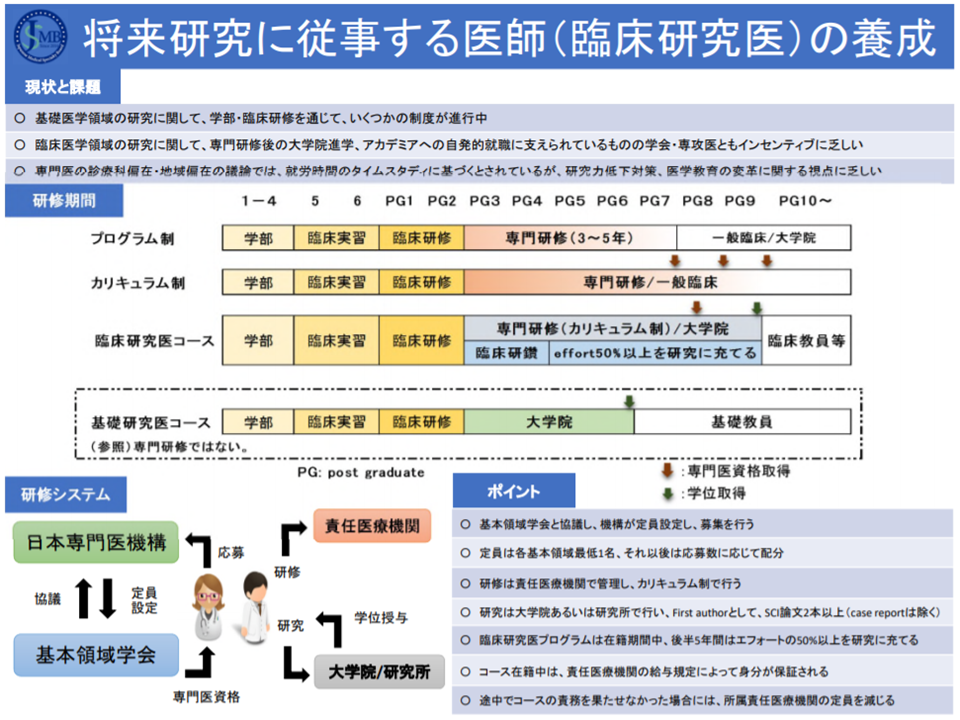
ところで、現在の新専門医制度の枠組みの中には「研究医養成」の仕組みが存在せず、「我が国の将来の医学水準が低下してしまう」ことが懸念されています。例えば日本学術会議では、シーリングの中に、研究医枠等を設け、臨床研究に携わる医師を積極的に養成することを提言しています。そこで新専門医制度を所管する日本専門医機構ではワーキンググループを設置し、「臨床に携わりながら、研究を行う臨床研究医」を新専門医制度の枠内で養成する次のような仕組み【臨床研究医コース】を検討。今般、専門研修部会に提案されたものです。
▽通常の専門研修と同様に、臨床研修(初期研修)を修了した医師を対象とし、7年間の臨床研鑽および研究(エフォートの50%以上)に携わる(研修期間は7年間)
▽大学病院等で研鑽する(例えば2年間)中で臨床を学び(主にカリキュラム制となる)、その後、大学院等に進学し、研究に携わる。研究期間中に、First author(主筆)として、SCI(Science Citation Index)論文を2本以上執筆する義務を負う(case reportは除く)
▽研修修了後は、大学等で臨床教官となることが考えられる
▽研修期間中は、身分保障がなされ、所属大学病院や大学院等の規定に沿った給与支給を受けられる
臨床研修医コースの概要1(医師専門研修部会1 200717)
臨床研修医コースの概要2(医師専門研修部会2 200717)
通常の専門研修を受けた後に、大学院等に進学し研究に携わることももちろん可能ですが、その場合、身分保障はなされず、大学院等からの給与は受けられません(一般の大学院生と同じ扱いとなる)。しかし、臨床研究医コースでは7年間の身分保障がなされ、日本専門医機構では「大きなメリットになる」とアピールしています。
また臨床研鑽について、通常の専門研修同様に「プログラム制」(定められた医療機関で定められた年限、研修する仕組み)とした場合には、その間の研究について断続が生じてしまうため、臨床研究医コースでは、基本的に同一の大学病院等で臨床研鑽を行う、つまりカリキュラム制(年限を定めず、一定の症例を経験する仕組み)が採られる見込みです。
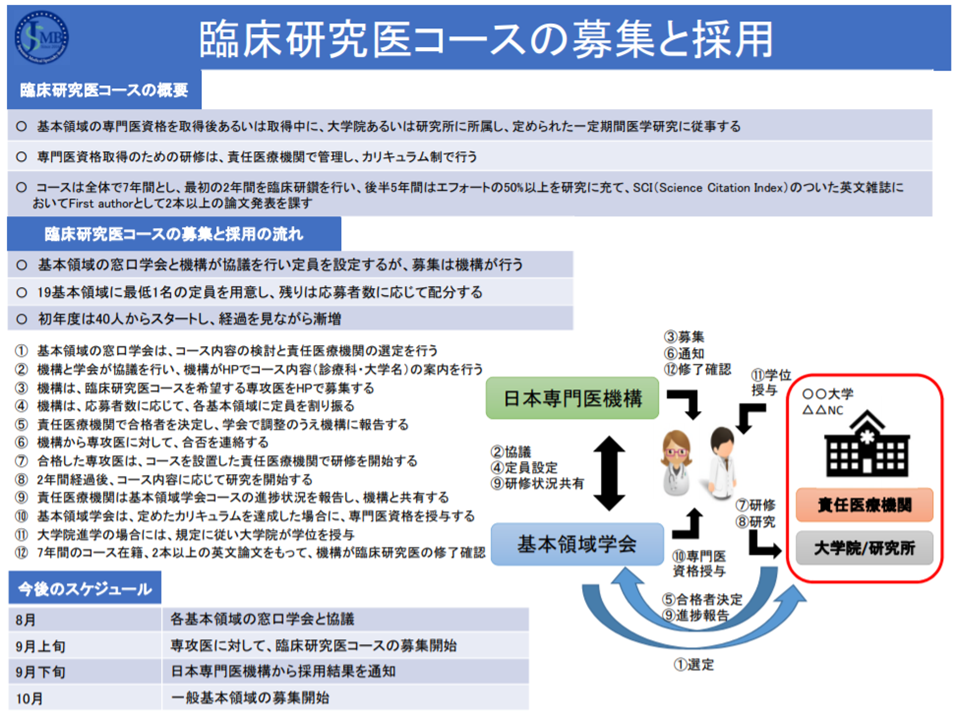
臨床研究医コースの定員は「当初は40名」に設定され、▼各基本領域学会に1名(つまり19名分)の枠を置き▼残りの21名分を応募状況を踏まえて各基本領域学会に割り振る—形が考えられています。今後、例えば「X大学大学院・内科臨床研究医コース」「Y国立研究センター・外科臨床研究医コース」などが大学院やナショナルセンター(国立研究所)で設定され、そこへの応募状況を見て、具体的な定員が設定されるイメージです。
この点、片岡仁美委員(岡山大学大学院医歯薬学総合研究科地域医療人材育成講座教授)や山内英子委員(聖路加国際病院副院長・ブレストセンター長・乳腺外科部長)らは「大都市の大学院(例えば、東京大学大学院や京都大学大学院、大阪大学大学院など)に臨床研究医コースの専攻医が相当程度集中してしまうのではないか。結果、地域医療に従事する専攻医が減ってしまいはしないか」と心配しています。この点、▼臨床研究医コースの総枠は当初40名に限定されること▼総枠の増加は、今後の応募状況などを踏まえて検討していくこと▼地域偏在が助長されないよう、日本専門医機構と学会で調整を行うこと―などの対応策が日本専門医機構から示されています。
また臨床研究医コースの定員は、シーリングの枠外とされます。この点、山内委員から「研究医も臨床に携わることがあり、一定程度、シーリングの内数に含めるべきではないか」との指摘が出ましたが、牧野憲一委員(日本病院会常任理事、旭川赤十字病院院長)は「臨床研究医は、主に研究を行う医師であり、地域医療への貢献度は極めて小さいであろう。それをシーリングの中に含めれば、今後、臨床研究医コースの総枠が大きくなった場合、かえって地域医療に悪影響を及ぼしてしまう」と反論しています。また厚労省も「シーリングは、そもそも地域にどの程度の臨床医が必要か、という点を考慮して設定した。そこに研究医を含めることは合理的でない」との考えを示しています。
さらに、仮にこの臨床研究医コースが「シーリング逃れ」として利用されるような場合には、当該医療機関(主に大学病院)について、一般の専攻医(専門医を目指す研修医)の定員枠を減じるようなペナルティが課されます。例えば、担当教授が「君は研究者に向いていない。臨床に従事せよ」などと命じ、臨床研究医コースでありながら、実際には研究せずに臨床に従事するケースなど、悪質なシーリング逃れが生じていないかを日本専門医機構・学会等で監視していくことになります。
臨床研究医コースは2021年度からスタートし、今秋(2020年秋)から専攻医募集が行われます(臨床研究医コースとして採用されない場合に、通常の専門研修プログラムに応募できるよう、通常よりも1か月程度早く募集開始される見込み)。応募までの期間が極めて限られており(8月上旬から募集開始される見込みで、記事掲載時点から1か月程度)、日本専門医機構や学会、さらにコース設置大学院による積極的なPRが期待されます。
なお、臨床研究医コースの将来について、寺本民生参考人(日本専門医機構理事長)は「我が国の医学水準を維持・向上させるには6000名の研究医が必要との推計がある。1人の医師が30年間研究に従事すると仮定すれば、1年間に200名の研究医養成が必要となる。将来は、例えば基礎・臨床それぞれ100名程度の研究医養成が必要になるのではないか」との考えを示しています。
新専門医研修の開始前・後に「特定都道府県での従事義務が課せられていないか」確認
ところで、医師の中には、一定の期間、都道府県の考えに基づいて「特定の地域で医療に従事する」ことが義務付けられる「地域枠等の医師」がいます。地域枠等にはさまざまな形態がありますが、例えばA県において、「A県内の医療機関で●年間勤務」することを条件に、A県内の大学医学部に特別の入学定員を設け、学費等の補助が行われるといった仕組みです(奨学金が貸与され、●年間の地域医療勤務で返済義務が免除されるなど)。
しかし、一部の地域枠等医師で「自身が地域枠等である、つまり特定都道府県内での勤務義務がある」ことを隠し、別の都道府県等での専門研修プログラムに応募してしまうケースがあります(2019年度は40名、2020年度は6名)。
これは、地域枠等を設定する趣旨に反するものであり、立谷秀清委員(全国市長会会長、福島県相馬市長)は「地域枠等の内容は入試前・入学時点で詳しく説明を受け、納得しているはずであり、詐欺同然の行為だ」と極めて強い不快感を示しています。
そこで日本専門医機構・都道府県・厚生労働省が連携し、次のような対策を実施する方針を固めました。2021年度から新専門医研修を受ける専攻医が対象ですが、(2)の「ローテーション変更」は、既に新専門医研修を開始している専攻医についても適用されることになります。
(1)専攻医採用に当たり、当該医師が「特定の都道府県での従事義務が課せられていないか」などを厳正にチェックする(専攻医募集時および研修開始後に日本専門医機構が、都道府県に確認する)
(2)研修開始後に「A県での従事義務が課せられているにも関わらず、A県の同意を得ずに、虚偽申告などによって別の都道府県で従事している」ことが判明した専攻医については、「A県での従事義務」要件を満たした研修を行うよう、プログラム統括責任者が指導し、ローテーションの変更も含めて配慮するよう努める(A県医療機関で従事できるよう、プログラムの変更を勧奨するなど)
(3)(1)(2)にも関わらず、都道府県の同意を得ずに専門研修を開始した者については、「原則、日本専門医機構の専門医の認定を行わない」こととし、認定する場合も「都道府県の了承を得る」ことを必須とする
この点、相当程度、研修が進んでから「貴君は専門医資格を得られない」と宣告することは酷であるとの指摘も出ましたが、まず(1)の確認を徹底する、さらに事後に判明した場合には(2)で是正を促すという二重の救済措置があること、また立谷委員の指摘どおり「そもそも特定の地域での従事を納得して地域枠等で入学している」こと、さらに「医師免許が剥奪されるわけではない」こと(専門医資格が得られないのみ)などから、(3)のペナルティも専門研修部会で了承されています。
こうした方針は、地域医療にも影響を及ぼす可能性があることから、地域医療対策協議会の意見を踏まえて実施する必要があります。
現在、2021年度の研修プログラムが固まりつつあり(関連記事はこちら)、上記の2方針(臨床研究医コースの設置と、地域枠等医師の取り扱い)とセットで、近く地域医療協議会の意見を求めることになります。そこでの意見を踏まえ、今夏(2020年夏)から、遅くとも今秋(2020年秋)には2021年度の専攻医採用の具体的な姿が決定されます。


【関連記事】
新専門医、2021年度採用の専攻医数シーリング案を日本専門医機構固める―医師専門研修部会
新専門医制度、循環器内科や呼吸器内科などのサブスぺ領域で「連動研修」認める―医師専門研修部会
新専門医制度、ハラスメント対策等のルールを6月にも策定―日本専門医機構
2021年度からの専攻医採用シーリング、2020年3月頃に決定へ―日本専門医機構
医療水準向上を目指した研究医養成等も2021年度新専門医養成数に反映させるべき―日本専門医機構
新専門医制度、基本領域の見直しは現時点では不可能、異なる視点でのサブスぺ論議に期待―日本専門医機構
新専門医制度の議論迷走、「機構認定済」の23サブスぺ領域に依然、許可下りず―医師専門研修部会
新専門医制度、2020年度の専攻医シーリング決定し10月15日から専攻医募集開始―日本専門医機構
新専門医制度、「地域医療確保に不可欠な地域枠医師等」はシーリングの別枠に―医師専門研修部会
新専門医シーリングの基礎となる「都道府県・診療科別の必要医師数」、年内に改善要望―日本専門医機構
「都道府県別・診療科別の必要医師数」、2020年早々までに日本専門医機構や基本領域学会等の協議会で検証
新専門医制度の新シーリング、2021年度実施までにコンセプト固めたい―日本専門医機構
専門医制度、「専門医の質確保」(高度な研修)と「地域医療の確保」は両立可能―医師専門研修部会(2)
新専門医制度の専攻医、2020年度から都道府県別・診療科別必要医師数踏まえたシーリング設定―医師専門研修部会(1)
診療科別の必要医師数踏まえ、2020年度以降の専攻医シーリングを設定―日本専門医機構
新専門医制度の採用枠、新たに診療科別・都道府県別の必要医師数をベースに考えてはどうか―医師専門研修部会(2)
内科・外科の連動研修の4月スタート見送り、ただし単位の遡及認定等で専攻医の不利益を回避―医師専門研修部会(1)
消化器内視鏡など23学会・領域のサブスペ認定に理解を求める、専攻医は安心して連動研修実施を―日本専門医機構
消化器内視鏡や老年病、新専門医制度のサブスペシャリティ領域認証に「待った」―医師専門研修部会
新専門医制度、プログラム制の研修にも関わらず2・3年目の勤務地「未定」が散見される―医師専門研修部会
新専門医制度、「シーリングの遵守」「迅速な情報提供」「カリキュラム制の整備」など徹底せよ―医師専門研修部会
新専門医制度、2019年度の専攻医登録を控えて「医師専門研修部会」議論開始
90学会・領域がサブスペシャリティ領域を希望、2019年9月には全体像固まる見込み―日本専門医機構
カリキュラム制での新専門医研修、必要な単位数と経験症例を基本領域学会で設定―日本専門医機構
新専門医制度、サブスペシャリティ領域は事前審査・本審査を経て2019年9月に認証―日本専門医機構
2019年度からの新専門医目指す専攻医の登録は順調、1次登録は11月21日まで―日本専門医機構
新専門医制度、2019年4月から研修始める「専攻医」募集を正式スタート―日本専門医機構
東京都における2019年度の専攻医定員、外科など除き5%削減を決定―日本専門医機構
2019年度新専門医研修、「東京のみ」「東京・神奈川のみ」で完結する研修プログラムの定員を削減―日本専門医機構
2019年度、東京都の専攻医定員数は2018年度から5%削減―日本専門医機構
日本専門医機構、新理事長に帝京大の寺本民生・臨床研究センター長が就任
がん薬物療法専門医、サブスペシャリティ領域として認める―日本専門医機構
2019年度の専攻医登録に向け、大阪や神奈川県の状況、診療科別の状況などを詳細分析―日本専門医機構
東京の専攻医、1年目に207名、2年目に394名、4年目に483名が地方勤務―日本専門医機構
新専門医制度、東京で専攻医多いが、近隣県を広くカバーする見込み―日本専門医機構
新専門医制度によって医師の都市部集中が「増悪」しているのか―医師養成と地域医療検討会
新専門医制度、偏在対策の効果検証せよ―医師養成と地域医療検討会
医学生が指導医の下で行える医行為、医学の進歩など踏まえて2017年度に再整理―医師養成と地域医療検討会
新専門医制度、専門研修中の医師の勤務地を把握できる仕組みに―日本専門医機構
地域医療構想調整会議での議論「加速化」させよ―厚労省・武田医政局長
新専門医制度で医師偏在が助長されている可能性、3県では外科専攻医が1名のみ—全自病
新専門医制度の専攻医採用、大都市部の上限値などの情報公開を―四病協
新専門医制度、東京で専攻医多いが、近隣県を広くカバーする見込み―日本専門医機構
新専門医制度、現時点で医師偏在は助長されていない―日本専門医機構
新専門医制度のサブスペシャリティ領域、国民目線に立ち「抑制的」に認証すべき―四病協
新専門医制度、専攻医の1次登録は10月10から11月15日まで—日本専門医機構
新専門医制度、都道府県協議会・厚労省・検討会で地域医療への影響を監視—医師養成と地域医療検討会
新専門医制度、地域医療への影響を厚労省が確認し、問題あれば対応—塩崎厚労相
2018年度からの新専門医制度に備え、10月から専攻医の仮登録—日本専門医機構
新専門医研修プログラム、都道府県協議会で地域医療を確保する内容となっているか確認―厚労省
専門医機構、地域医療への配慮について「必ず」都道府県協議会の求めに応じよ—厚労省検討会
新整備指針の見直し、総合診療専門医の研修プログラム整備基準を決定—日本専門医機構
専門医整備指針、女性医師に配慮した柔軟な対応などを6月2日の理事会で明記—厚労省検討会
地域医療へ配慮し、国民に分かりやすい専門医制度を目指す—日本専門医機構がQ&A
専門医取得が義務でないことやカリキュラム制の設置、新整備指針の中で対応—日本専門医機構
新専門医制度、整備指針を再度見直し「専門医取得は義務でない」ことなど明記へ―厚労省検討会
新専門医制度、見直しで何が変わったのか、地域医療にどう配慮するのかを分かりやすく示す―日本専門医機構
必要な標準治療を集中的に学ぶため、初の基本領域での研修は「プログラム制」が原則―日本専門医機構
新専門医制度、東京・神奈川・愛知・大阪・福岡では、専攻医上限を過去3年平均に制限―日本専門医機構
専門医制度新整備指針、基本理念に「地域医療への十分な配慮」盛り込む―日本専門医機構
地域医療に配慮した、専門医制度の「新整備指針」案を大筋で了承―日本専門医機構
消化器内科や呼吸器外科など、基本領域とサブスペ領域が連動した研修プログラムに―日本専門医機構
総合診療専門医、2017年度は「日本専門医機構のプログラム」での募集は行わず
新専門医制度、18基本領域について地域医療への配慮状況を9月上旬までにチェック―日本専門医機構
【速報】専門医、来年はできるだけ既存プログラムで運用、新プログラムは2018年目途に一斉スタート―日本専門医機構
新専門医制度、学会が責任もって養成プログラムを作成、機構が各学会をサポート―日本専門医機構
【速報】新専門医制度、7月20日に「検討の場」、25日の総会で一定の方向示す見込み―日本専門医機構
新専門医制度、各学会がそろって同じ土俵に立ってスタートすることが望ましい―日本専門医機構・吉村新理事長
【速報】新専門医制度、日本専門医機構の吉村新理事長「7月中に方向性示す」考え
新専門医制度で地域の医師偏在が進まないよう、専門医機構・都道府県・国の3層構造で調整・是正―専門医の在り方専門委員会
新専門医制度、懸念払しょくに向けて十分な議論が必要―社保審・医療部会



