医師の働き方改革論議が大詰め、複数病院合計で960時間超となる「連携B」水準に注目―医師働き方推進検討会
2020.11.19.(木)
複数医療機関での勤務を合計すると「960時間超の時間外労働」となるケースについて「連携B水準」として改めて整理する。B水準は2035年度で廃止されることが決まっており、A水準を目指して労働時間短縮を進めていく必要があるが、その際「必要な地域医療機関への医師派遣」がストップしないよう、▼B水準 → ▼連携B水準 → ▼A水準―という流れで労働時間短縮を進めていくことが重要ではないか―。
臨床研修医の時間外労働について、研修医1の3分の1,7000名を対象にした研究では「960-1200時間」が適正であることが分かった。今後、C1水準の基準「最長1860時間」を短縮していく必要があるのではないか―
11月18日に開催された「医師の働き方改革の推進に関する検討会」(以下、検討会)でこういった方向が概ね了承されました。

11月18日に開催された「第10回 医師の働き方改革の推進に関する検討会」
目次
複数医療機関で960時間超となるケースを「連携B」として再整理

検討会では、こうした「医師の働き方改革」の制度化(法令等の規定整備)に向けて▼B・C水準の対象医療機関や指定の枠組み▼追加的健康確保措置の内容と実施確保―などの検討を昨年7月から進めており、近く中間とりまとめが行われる見込みです。11月18日の検討会では「B・C水準の指定」に関する議論を詰めるとともに、中間とりまとめに向けた議論を行いました。本稿では前者について焦点を合わせ、中間とりまとめ論議は別稿で報じます。
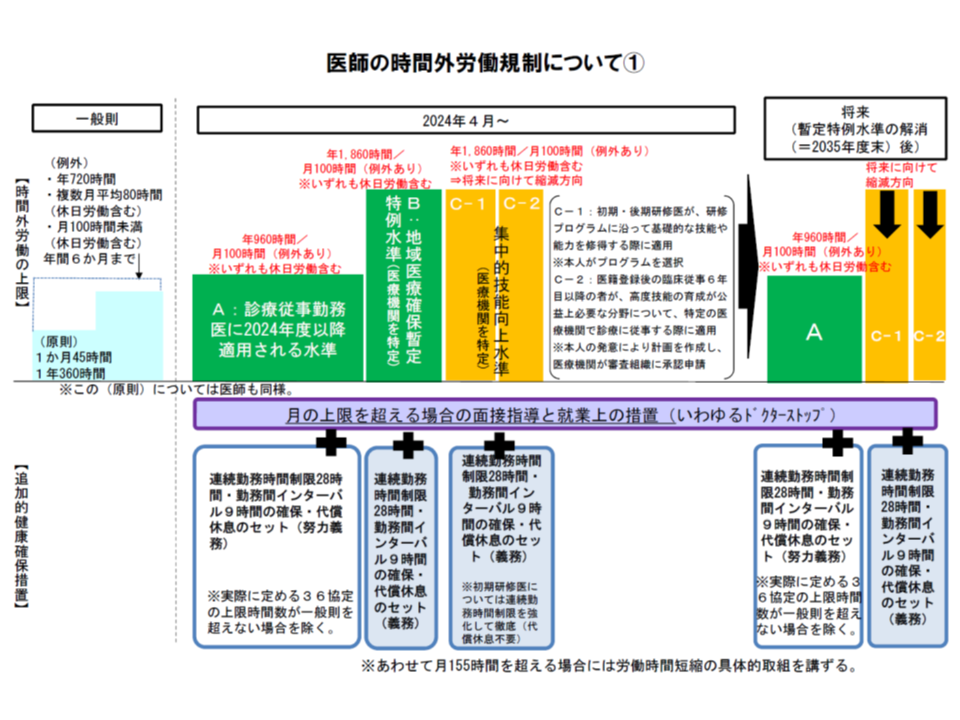
B水準医療機関は、これまでに▼3次救急▼年間1000台以上の救急車受け入れ等を行う2次救急▼在宅医療において特に積極的な役割を担う医療機関▼精神科救急▼小児救急▼へき地で中核的な役割を果たす医療機関▼高度のがん治療等を行う医療機関―などが該当する旨が例示されています。当該医療機関のみの業務で「960時間を超える長時間の時間外労働となる」と考えられるためです。
ただし、研究班や厚生労働省の調査研究から、「本務先で960時間以下」「副業先で960時間以下」→「全体で960時間超」という勤務実態が相当程度あることが分かりました(関連記事はこちら)。
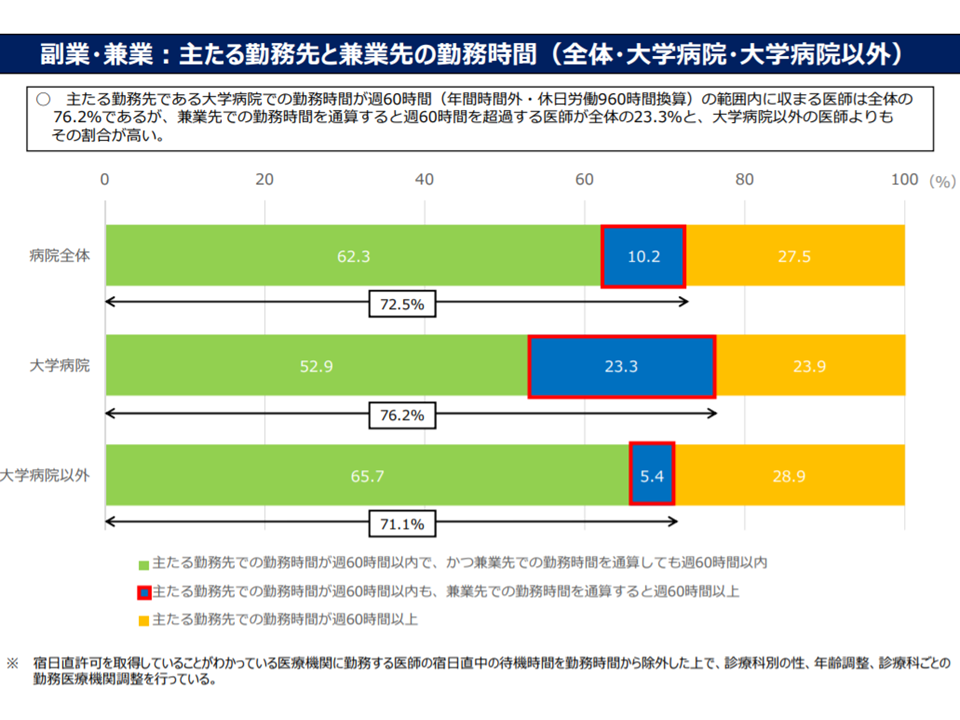
自院の時間外労働は960時間以下だが、副業先を合計すると960時間超となる勤務医が少なからず存在する(医師働き方改革推進検討会(1)2 200930)
地域の基幹的病院から関連病院へ派遣されるケースなどで、「地域の医療提供体制を確保する」ために現時点では「欠かせない」ものとなっています。そこで検討会では、9月30日の前回会合で、このような「A水準+A水準→960時間を超える」ケースについてもB水準に追加する方向で検討を行いました。
もっとも、「自院の勤務のみで960時間を超える」従来からのB水準に比べて、労働時間の管理や短縮に向けた取り組み、追加的健康確保措置の確実な実施などの詳細運用が異なることから、11月18日の会合では、「B水準とは別の『連携B水準』として整理する」こととなりました。整理の仕方が変わるのみで、具体的な内容は次のようにこれまでの議論どおりとなっています。
▽連携B水準のみと指定された場合には、個々の医療機関での時間外労働は「960時間まで」とする(個々の病院で960時間超の時間外労働がなされる場合には「B水準」「C水準」などの指定を受けなければならない)
▽連携B水準医療機関の医師勤務時間短縮計画(指定要件の1つ)には、「自院での労働時間短縮」のみならず、「副業先に対する労働時間短縮の要請」などの記載も求める

複数医療機関の時間外労働合計で「960時間超」となるケースを連携B水準として整理(医師働き方改革推進検討会5 201118)
B水準→連携B水準→A水準という流れで、医師の労働時間短縮を図ってはどうか
ところで連携B水準には、例えば「大学病院や地域医療支援病院などのうち、医師の派遣を通じて、地域の医療提供体制を確保するために必要な役割を担う医療機関」が該当します。この点、馬場武彦構成員(社会医療法人ペガサス理事長)は「B水準医療機関からA水準医療機関への移行形態の1つが連携B水準になるのではないか」と見通しています。
B水準医療機関には、基幹的病院として地域の病院へ医師派遣等を行うケースが多いと考えられます。自院で作成した「医師労働時間短縮計画」に沿って、A水準を目指して医師の働き方改革を進めていくことになりますが、「自院の労働時間」と「派遣先の労働時間」をバランスよく短縮することは難しく、取り組みやすい「他医療機関への派遣をストップする」ことなどが生じやすいと考えられます。これでは地域医療提供体制を維持することが難しくなります。
この点、連携B水準の明確化によって「合計で960時間を超える時間外労働が可能」となり、B水準病院が「医師の労働時間を短縮するために、まず派遣をストップしよう」と考えることを一定程度回避できるとも見込まれます。
このため、B水準からA水準を目指して労働時間短縮を進める中で、「まず連携B水準を目指す」ことが1つの目安になるのです。非常に重要な位置づけになると考えられます。
関連して厚労省では、8-10程度の大学病院を対象に、「医師の働き方改革で、勤務医の労働はどう変わるのか、地域医療機関への医師派遣をどうしていく予定か」などに関する調査研究を近く行う予定を明らかにするとともに、▼大学病院等が「1860時間以内をクリアするために、念のため派遣をストップしよう」などと考えないよう状況を注視する▼医師の労働時間短縮を進めるにあたって、地域医療提供体制に十分配慮することを求めていく(大臣指針などに明確化する)―考えも明確にしています。
またB水準とともに「連携B水準も2035年度で廃止する」とされている点について、馬場構成員は「2035年度でほんとうに終了して良いか、慎重に検討し判断してほしい」とも要請しました。地域の状況によっては医師派遣のストップで、地域医療提供体制が崩壊してしまうところもあるでしょう。医師の働き方改革は「医師の偏在解消」「地域医療構想の実現をはじめとする医療提供体制の再構築(例えば病院の再編・統合による医療資源の集約化など)」と密接に関連しており、医療提供体制の再構築が地域事情で進まない場合には「連携B水準を維持して、医師派遣を継続してもらうことなどが必要になる」と馬場構成員は考えています。
1つの病院にA・連携B・B・C水準の医師がいる場合、それぞれの指定を受ける
ところで、B水準・連携B水準、さらにはC水準病院についても「当該病院に勤務するすべての医師が960時間超の時間外労働を行う」わけではありません。地域医療を確保するため、高度な技能獲得のために、やむなく「960時間超の時間外労働をしなければならない」医師のみが、A水準を超える時間外労働が可能になるのです。
1つの病院でも、診療科や部門によって医師の働き方は当然異なり、「ある医師はA水準(すべてを含めて960時間以内)」「ある医師は連携B水準(自院では960時間以内だが、他院勤務時間を含めると960時間超になる)」「救急科の医師はB水準(自院のみで960時間超)」「研修医はC1水準(自院のみで960時間超)」「心臓血管外科手術の技術を磨く医師はC2水準(自院のみで960時間超)」という具合に、多様な働き方をする医師が混在することになります。こうした場合、当該病院ではそれぞれの指定(A水準は指定なし)を都道府県から受ける必要があることが確認されました。
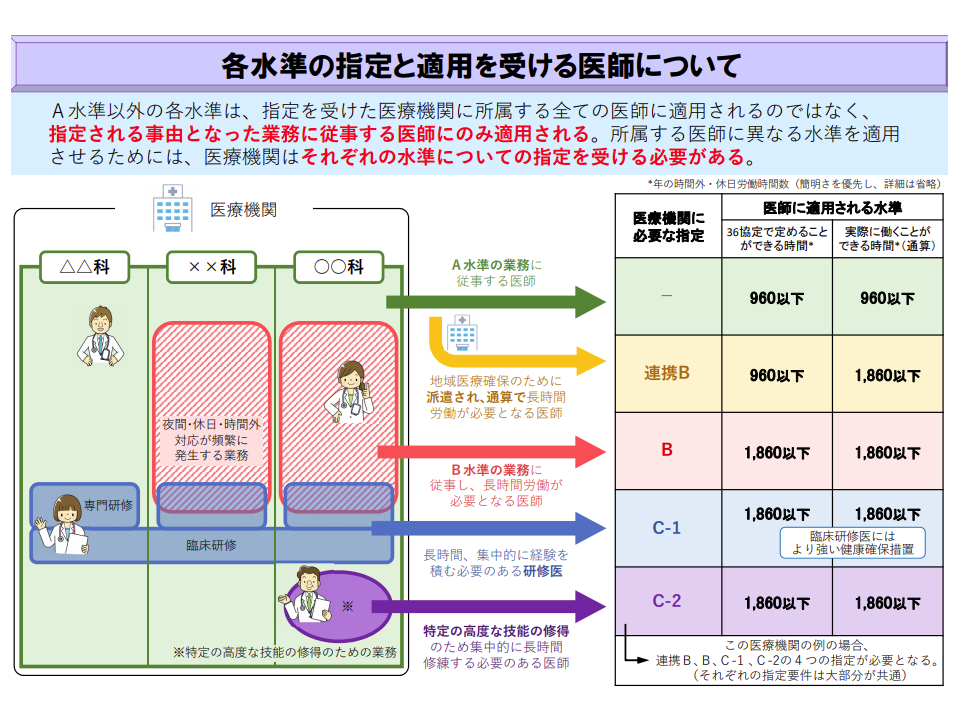
1医療機関内にA・連携B・B・Cとさまざまな働き方の医師がいる場合、それぞれの指定を受けることが必要となる(医師働き方改革推進検討会1 201118)
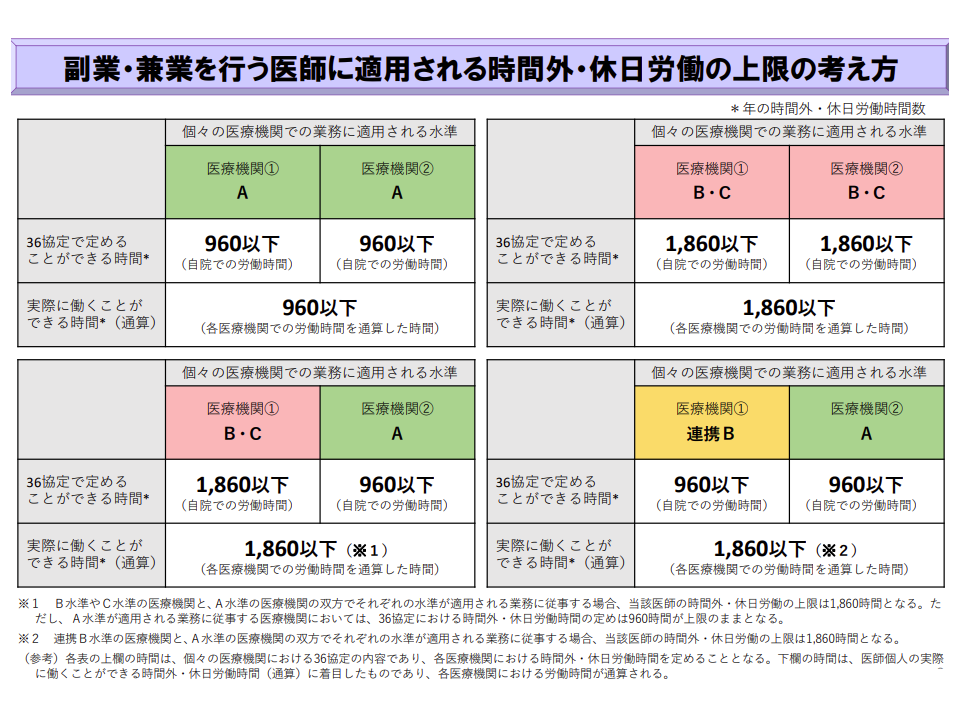
複数医療機関で勤務する医師についての、労働時間上限規制の考え方をパターン別に整理(医師働き方改革推進検討会2 201118)
例えばB水準・連携B水準に指定された病院では、勤務する医師それぞれに対し、「貴君の業務は●●であることから、●時間までの時間外労働が必要となり、●水準を適用することとしたい」などと明示することが必要で、各病院でしっかりとした運用体制を敷いておくことが求められます。B・C指定は3年間ですが、「誰がどの水準の時間外労働を行うのか」を毎年度確認することはもちろん、人事異動が行われる都度などに、こうした点を明確にすることが非常に重要です。
研修医等を対象にするC1水準、労働時間管理や指定に関する考え方を再整理
C水準は、臨床研修医(卒後2年の臨床研修を受ける医師)・専攻医(専門医資格取得を目指し、専門研修を受ける医師)を対象とした「C1水準」と、高度な医療技術獲得を目指す医師を対象とした「C2水準」の2つで構成されます。
このうちC1水準の臨床研修医や専攻医は、多くのケースで「複数の医療機関で研修を受ける」ことになります。制度上、「基幹病院である●●病院で1年間、協力病院である●病院と●病院でそれぞれ9か月間、3か月間の研修を行う」などといった研修プログラムに沿って研修を受けることになるためです。
この点、研修プログラム・研修医等を統括する「基幹病院」が一括してC1指定申請を行うことなどが議論されてきましたが、申請受け付け・指定を行う都道府県サイドからは「都市部では数十施設が関与する研修プログラムとなる。それを都道府県ですべて裁くのは負担が大きい」などの意見が出たことを踏まえ、厚労省は新たに次のような整理を行いました。
▽「基幹型施設がC1指定を受け、プログラム期間中の年間を通じた時間外・休日労働時間を管理する」ことを原則とする
▽研修プログラム内の各医療機関(期間施設・協力施設すべて)は、自院での時間外労働が年換算で960時間を超える場合にはC1指定を受け、年960時間以内の場合にはC1指定は受けなくともよい(基幹施設がC1指定を受けないこともあり得る)
▽基幹施設は、協力施設のC1申請事務を代行することができる(他県の協力施設についても申請代行を認める)。申請代行を依頼せず、各協力施設がC1申請を行うことも可能
▽基幹施設は、C1指定を受けている場合でも、受けていない場合でも「研修プログラム期間中の年間を通じた時間外・休日労働時間を管理」する
▽C1指定施設では「医師労働時間短縮計画」を作成・提出することになるが、▼作成は各医療機関で行う▼提出は各医療機関が行うことも、基幹施設がとりまとめて行うことも可能とする―
▽C1指定を受けるためには評価機能による評価を受審しなければならないが、▼受審は各医療機関で受ける▼基幹施設が「訪問評価」を受けている場合には、研修期間1年未満の協力施設については「書面評価」を可能とする―
病院側の負担、都道府県の負担の双方に配慮したもので、さらに関係者の意見を踏まえて「運用上の工夫」を行うことになります。
臨床研修医の時間外労働、「960-1200時間が適正」との研究結果
ところで、C1・C2水準医療機関では、冒頭に述べたとおり「1860時間までの時間外労働が可能」とされています。短期間で知識・技術を習得するためには、一定の集中的な長時間勤務が必要であると考えられるためですが、「どの程度の時間外労働が必要なのか」というデータはなく、B水準並びで「1860時間」の基準が設定されています。
2024年度からの「医師の働き方改革」の稼働状況を踏まえて「C1・C2水準に求められる適正な時間外労働はどの程度か」を検証し、基準を見直して行くことが求められます(B水準については段階的に縮減し、2035年度に廃止する方針が固められている)。
この点に関連して、JAMEP(日本医療教育プログラム推進機構)基本的臨床能力評価試験プロジェクトマネジャーを務める西﨑祐史参考人(順天堂大学医学部先任准教授)から「臨床研修医の時間外労働上限は年間960-1200時間が望ましく、C1水準は今後減少させていくことが適当である」旨の研究結果が報告されました。
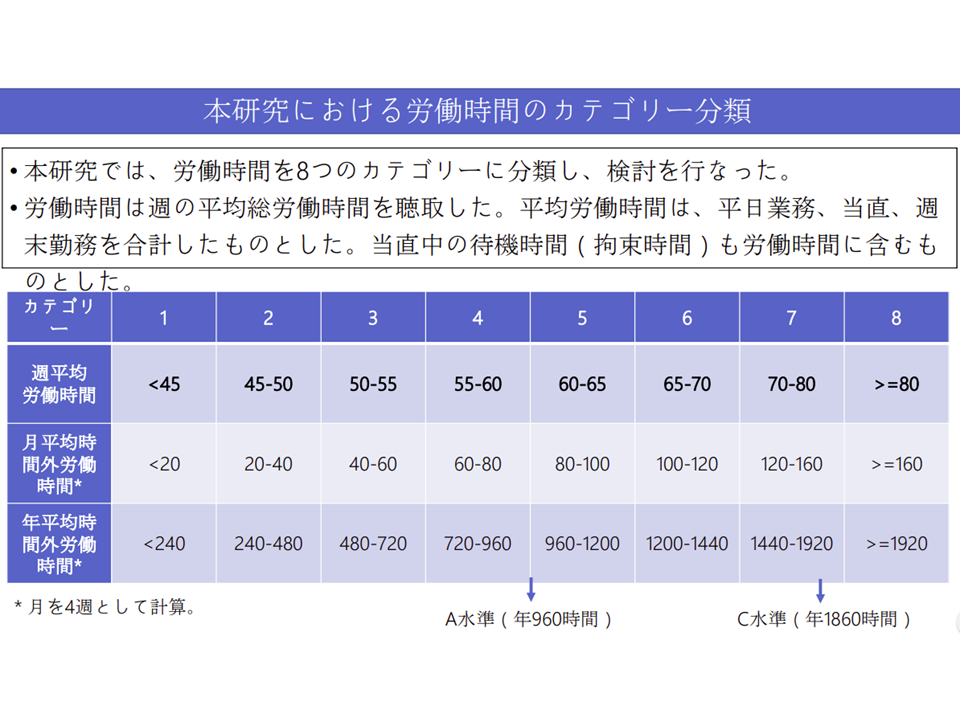
臨床研修医を、年間時間外労働時間で▼240時間未満▼240-480時間▼480-720時間▼720-960時間▼960-1200時間▼1200-1440時間▼1440-1920時間▼1920時間以上—に8区分し、GM-ITE(基本的臨床能力評価試験、臨床研修能力を評価する試験で、2020年度には臨床研修医の3分の1が受験している)の点数を分析。
その結果、
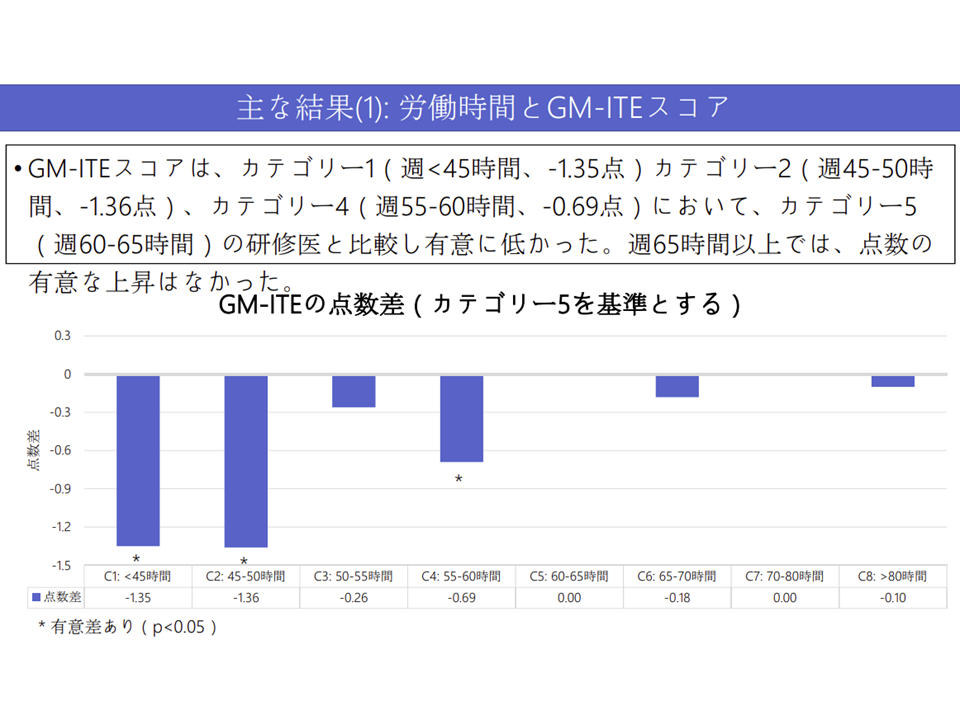
▼960時間までしか時間外労働を行っていない臨床研修医では、「960-1200時間」の時間外労働を行う医師よりも成績が低い
▼1200時間以上の時間外労働を行う臨床研修医でも、「960-1200時間」の時間外労働を行う医師と比べて成績が良いわけではない
―ことなどが明らかになりました。
臨床研修医を労働時間によって区分し、臨床能力に関する試験の結果を比較する研究が行われた(医師働き方改革推進検討会3 201118)
「960-1200時間」の臨床研修医が、最も成績が良い(医師働き方改革推進検討会4 201118)
ここからは、臨床研修医の臨床能力確保のためには「960-1200時間」の時間外労働が望ましいと考えられます。
西崎参考人は、「960-1200時間の区分を細分化し、『960時間の時間外労働で十分なのか』(つまりA水準で良いのか)、それとも『1200時間程度の時間外労働が必要なのか』(C1水準を残し、時間を短縮していくべきなのか)を探っていく」考えを示しています。非常に有用な研究結果で、厚労省の若手医系技官も「肌感覚にマッチしている」と高く評価しています。
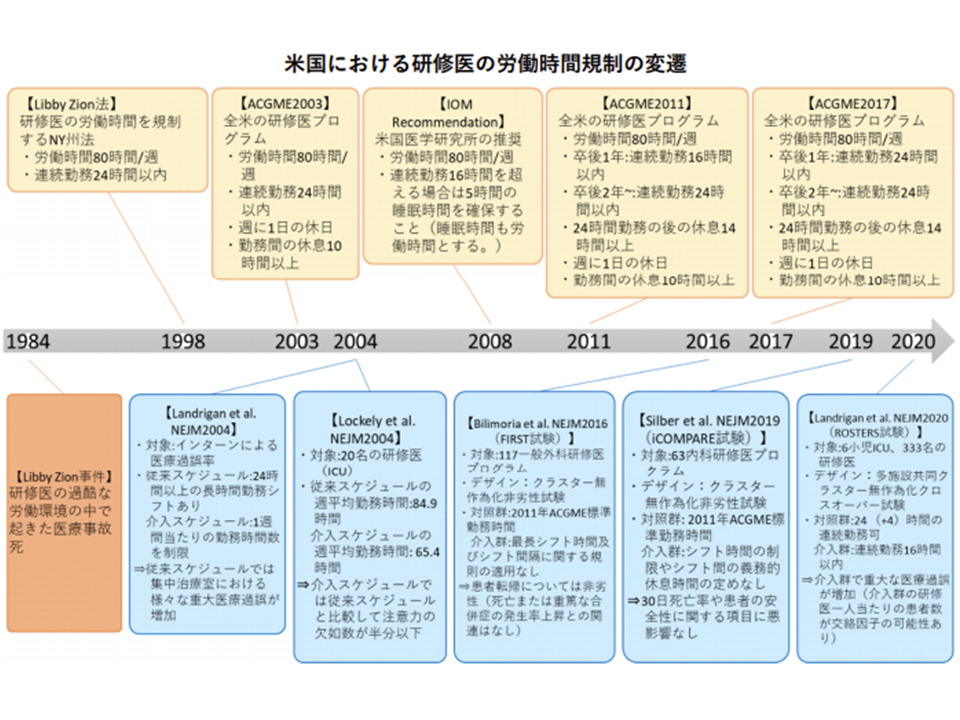
なお、米国では、医師の長時間労働が「医師本人の健康」「医療安全」へ影響を及ぼすことを踏まえ、医療安全をアウトカムに含めて「適正な労働時間」を探る研究が1984年から行われています。研究結果(エビデンス)を踏まえて労働時間規制を改善してきており、現在は全米で▼週80時間までの労働(我が国の時間外労働に換算すると年間1920時間まで)▼連続勤務時間は24時間以内▼勤務間インターバルは10時間以上▼24時間勤務後のインターバルは14時間以上▼週1日以上の休日確保―などの規制が設けられています。
米国において、研修医の労働時間規制はエビデンスに基づいて改善が重ねられている(医師働き方改革推進検討会5 201118)
また健康確保のために、PVT(精神運動覚醒度検査、Psychomotor Vigilance Test、機械に赤い数字が表れた場合に被験者がボタンを押すという検査で、反応時間により精神的疲労度を確認できる)を用いて「長時間労働による医師の慢性睡眠不足の程度」を客観的に測定する研究も米国で進んでいます。
我が国でも、このような研究を進め、エビデンスに基づく「適正な労働時間」の基準が設けられることが期待されます。


【関連記事】
医師働き方改革の実現に向け、厚生労働大臣が国民全員に「協力」要請へ―医師働き方改革推進検討会(2)
地域医療確保のために「積極的に医師派遣を行う」病院、新たにB水準指定対象に―医師働き方改革推進検討会(1)
医師労働時間短縮計画、兼業・副業先の状況も踏まえて作成を―医師働き方改革推進検討会
医師働き方改革の実現に関し大学病院は「医師引き上げ」せず、地域医療機関の機能分化推進が鍵―厚労省
2018年の【緊急的な取り組み】で超長時間労働の医師はやや減少、残業1920時間以上は8.5%に―厚労省
長時間勤務医の健康確保の代償休息、「予定された休日の確実な確保」でも良しとすべきか―医師働き方改革推進検討会
B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
医師の時間外労働上限、医療現場が「遵守できる」と感じる基準でなければ実効性なし―医師働き方改革検討会
研修医等の労働上限特例(C水準)、根拠に基づき見直すが、A水準(960時間)目指すわけではない―医師働き方改革検討会(2)
「特定医師の長時間労働が常態化」している過疎地の救急病院など、優先的に医師派遣―医師働き方改革検討会(1)
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
勤務医の時間外労働上限、病院経営や地域医療確保とのバランスも考慮―医師働き方改革検討会 第7回(2)
服薬指導や診断書の代行入力、医師でなく他職種が行うべき―医師働き方改革検討会 第7回(1)
業務移管など「勤務医の労働時間短縮策」、実施に向けた検討に着手せよ―厚労省
医師の労働時間規制、働き方を変える方向で議論深める―医師働き方改革検討会(2)
勤務医の負担軽減目指し、業務移管など緊急に進めよ―医師働き方改革検討会(1)
タスク・シフティングは段階的に進める方向で議論―医師働き方改革検討会
医師の勤務実態を精緻に調べ、業務効率化方策を検討―医師働き方改革検討会
罰則付き時間外労働規制、応召義務踏まえた「医師の特例」論議スタート—医師働き方改革検討会
医師への時間外労働規制適用に向けて検討開始、診療報酬での対応も視野に—厚労省
医師も「罰則付き時間外労働の上限規制」の対象とするが、医療の特殊性も検討―働き方改革
地域医療構想・医師偏在対策・医師働き方改革は「実行する」段階、医療現場の十分な支援を―厚労省・吉田医政局長
放射線技師に静脈路確保など認める法令改正、メディカル・スタッフが現に実施可能な業務の移管推進―医師働き方改革タスクシフト推進検討会
技師・技士による検査や医薬品投与のための静脈路確保など認めてはどうか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、教育研修や実技認定などで安全性を確保―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会
現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省
薬剤師・看護師・技師・医師事務作業補助者・救急救命士へのタスク・シフティング進めよ―四病協
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
地方勤務の意思ある医師、20代では2-4年を希望するが、30代以降は10年以上の希望が増える—厚労省