訪問看護STは増加・認デイは減少、特養・介護医療院の入所者は重度化、老健施設は軽度化―厚労省
2022.1.5.(水)
一昨年(2020年)における訪問看護ステーションの事業所数は前年から大きく増加した。その一方、認知症デイサービス事業所数は減少している。これらの増減の背景を詳しく分析する必要がある―。
介護保険施設はそれぞれ特性があり、特別養護老人ホームや介護医療院では入所者の重度化が進み、一方、介護老人保健施設では若干の軽度化が見られる―。
厚生労働省が昨年(2021年)12月28日に公表した2020年の「介護サービス施設・事業所調査」の概況から、こういった状況がわかりました(厚労省のサイトはこちら、詳細はこちら(政府統計の総合窓口e-Statホームページ))(前年(2019年)調査に関する記事はこちら、2018年調査に関する記事はこちら、2017年調査に関する記事はこちら、2016年調査に関する記事はこちら、2015年調査に関する記事はこちら)。
訪問看護ステーションの事業所数増加、認知症デイサービス事業所は減少
介護サービス施設・事業所調査は、毎年の介護サービスの提供体制・提供内容(施設数や事業所数、利用者の状況など)を把握するものです。ここから介護基盤整備の課題などが明らかになれば、介護保険制度・介護報酬の見直しにつなげていくことになります。
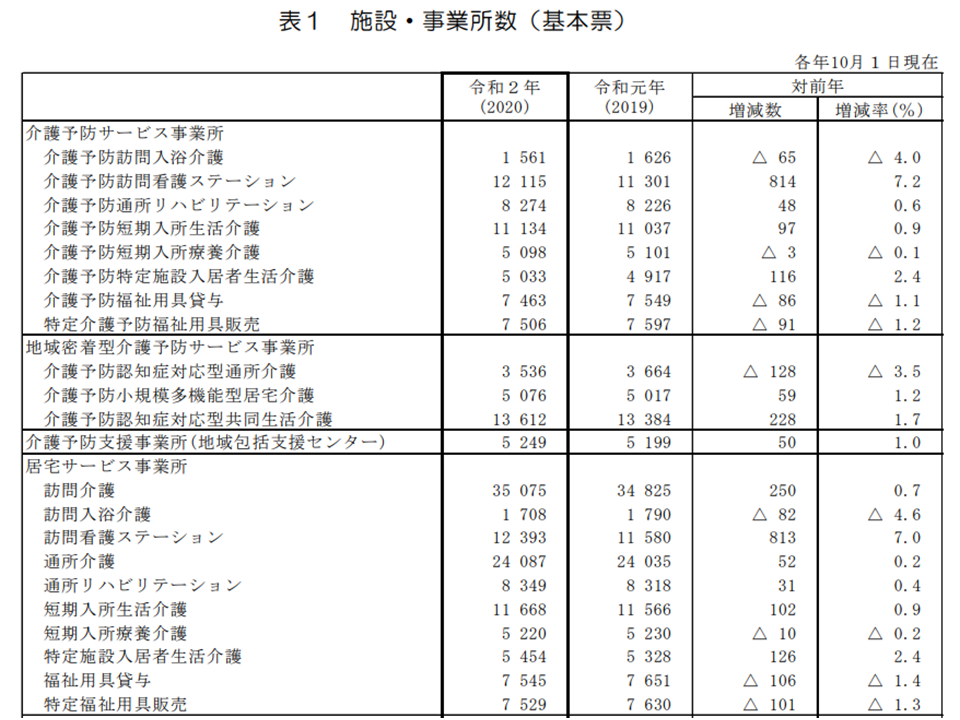
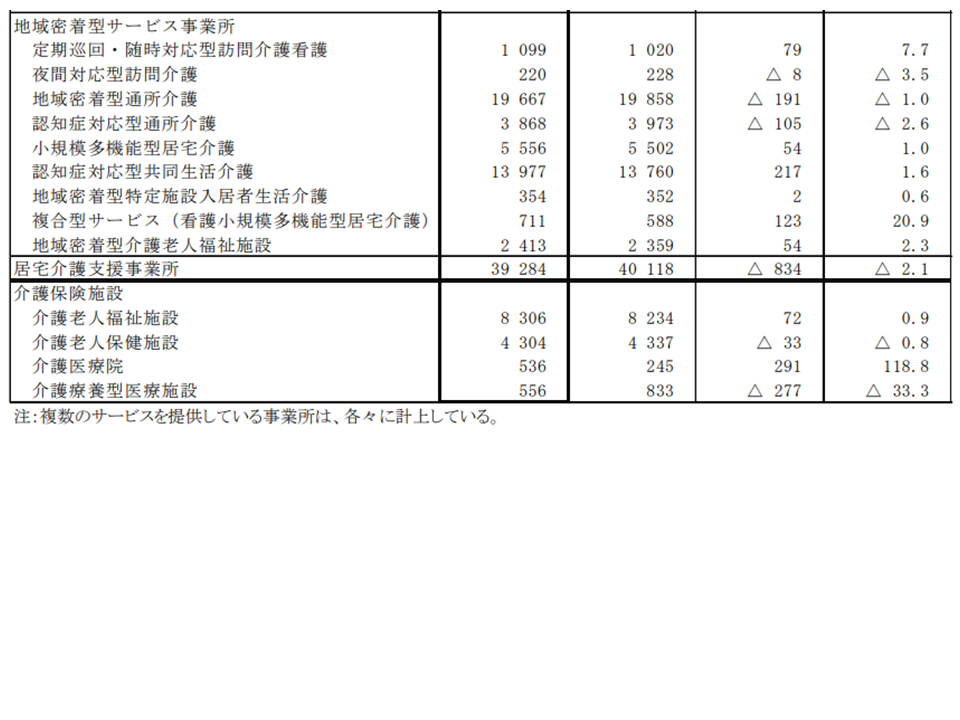
2020年の事業所数・施設数を見ると、前年(2019年)からの増加が目立つのは▼介護医療院:118.8%増▼看護小規模多機能型居宅介護(看多機):20.9%増▼定期巡回・随時対応型訪問介護看護:7.7%増▼介護予防訪問看護ステーション:7.2%増▼訪問看護ステーション:7.0%増—などです。介護医療院では「介護療養からの転換」(介護療養は2024年3月で廃止される)、定期巡回・随時対応型訪問介護看護や看多機では「比較的新しいサービスゆえに母数が少なく、増加率が大きくなる」という点が急増に影響しています。
一方、訪問看護については「医療ニーズの高い要介護者が増加している」ことが増加の背景にあることは述べるまでもありません。しかし、一部に「要支援者等の軽度者に対し、日中にのみリハビリサービスを行う」訪問看護ステーションが存在していることが従前より問題視され、これが事業所数増加に一役買っている可能性もあります。後者は「訪問看護ステーションに求められる本来の姿」からかけ離れており、2021年度の介護報酬改定でも厳しい対応が図られています。▼重度者対応▼24時間対応―に力を入れる訪問看護ステーションの重点的な資源投入を行っていくことが求められるでしょう。
また、▼介護療養:前年から33.3%減▼訪問入浴介護:同4.6%減▼予防介護訪問入浴介護:同4.0%減▼介護予防認知症対応型通所介護:同3.5%減▼夜間対応型訪問介護:同3.5%減▼認知症対応型通所介護(認デイ):同2.6%減▼居宅介護支援(ケアマネ)事業所:同2.1%減—などの減少も生じています。介護療養については、上述のとおり「介護医療院などへの転換」が進んでいますが、他のサービスについては「ほかのサービスへのニーズ移管が生じている」(つまり利用者が困る事態は生じていない)のか、それとも「経営が成り立たずに事業閉鎖などが生じている」(つまり利用者が困る事態が生じている)のかをしっかり分析し、必要な対応を検討する必要があるでしょう。
例えば、認デイについては「単価が高いために利用者が敬遠し、認知症であっても通常のデイサービス(通所介護)を選択しがちである」との指摘があります。つまり「利用者減→事業所の収益源→事業閉鎖」という事態が生じている可能性があるのです。しかし問題の解決は非常に困難です。例えば単価を上げれば「さらなる利用者減」につながり、逆に単価を下げれば利用者は増加するかもしれませんが、スタッフの負担が大きくなり、やはり経営維持が難しくなってくるでしょう。介護保険では「利用者の意向」を踏まえてサービスを選択することが重視されています。この視点と「良いサービスを受けるには、高い費用がかかる」という点とを、どう調和させていくべきか、今後の介護報酬改定などでも重要な検討テーマとなるでしょう。
介護サービス事業所・施設の数(その1)(2020年介護サービス事業所・施設調査1 211228)
介護サービス事業所・施設の数(その2)(2020年介護サービス事業所・施設調査2 211228)
特養、介護医療院で入所者がさらに重度化、老健はやや軽度化
次に、介護保険施設(特別養護老人ホーム、老人保健施設、介護医療院、介護療養型医療施設)の状況を見てみましょう。
1施設当たり定員は、次のようになっています。
【特別養護老人ホーム】(介護老人福祉施設)
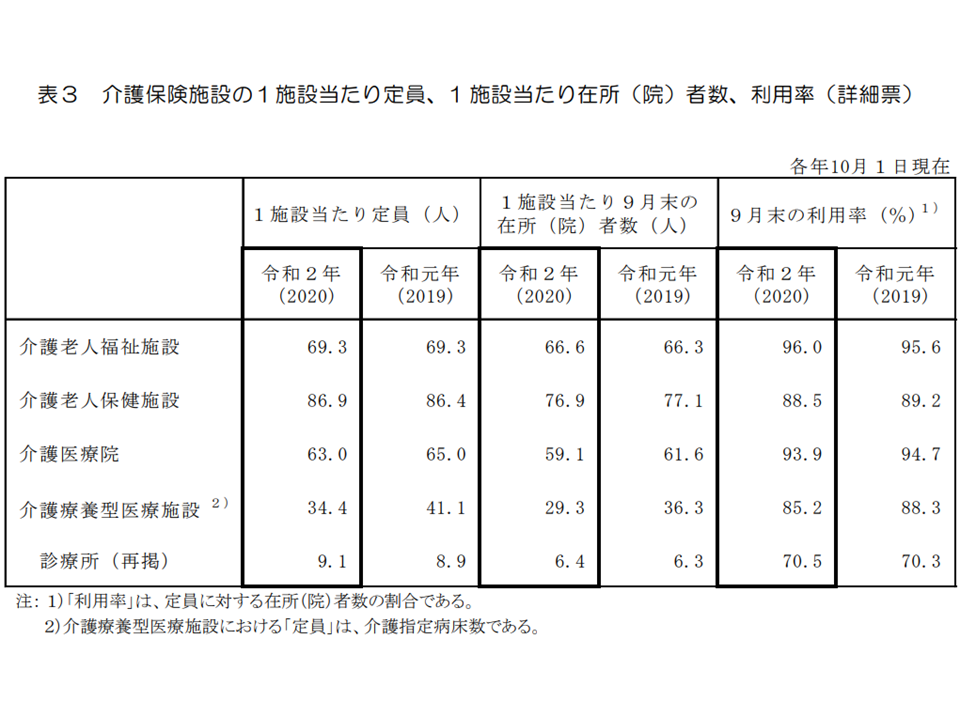
▼平均は69.3人(前年から増減なし)
▼2020年9月末時点の利用率は96.0%(同0.4ポイント上昇)
【老健施設】(介護老人保健施設)
▼平均は86.9人(前年から0.5人増)
▼2020年9月末時点の利用率は88.5%(同0.7ポイント低下)
【介護医療院】
▼平均は63.0人(前年から2.0人減)
▼2020年9月末時点の利用率は93.9%(同0.8ポイント低下)
【介護療養】(介護療養型医療施設)
▼平均は34.4人(前年から6.7人減)
▼2020年9月末時点の利用率は85.2%(同3.1ポイント低下)
前年から目立った変化はありません。特養ホーム以外で「若干、利用率が低下している」ようにも見えますが、中長期的に評価していくことが必要です。
なお、介護療養については「大規模な施設(病院)から介護医療院への転換が進んでいる」ために小規模化が生じているのではないかと推察されます。介護医療院等に転換するに当たっては一定の施設・設備の改修などが必要となるため小規模病院・クリニックでは、「コストを勘案して、転換に二の足を踏んでいる」状況があるのかもしれません。
また介護保険施設別に入所者の要介護度を見ると、次のような状況です。
▽特養ホーム
▼要介護1:1.2%(前年から0.1ポイント減)▼要介護2:3.4%(同0.4ポイント減)▼要介護3:25.2%(同0.7ポイント増)▼要介護4:39.1%(同0.7ポイント増)▼要介護5:31.0%(同0.8ポイント減)
→要介護3以上が95.3%(同0.6ポイント増)で、入所者の「重度化」がさらに進んでいると言える
▽老健施設
▼要介護1:12.2%(前年から0.3ポイント増)▼要介護2:19.1%(同0.2ポイント増)▼要介護3:24.3%(同0.1ポイント減)▼要介護4:27.1%(同0.1ポイント増)▼要介護5:16.8%(同0.8ポイント減)
→要介護3以上が68.2%(同0.6ポイント減)で、入所者の状態が軽度化していると言える
▽介護医療院
▼要介護1:1.8%(前年から0.6ポイント減)▼要介護2:3.9%(同0.8ポイント減)▼要介護3:10.4%(同0.1ポイント増)▼要介護4:38.1%(同0.9ポイント増)▼要介護5:45.4%(同0.4ポイント増)
→要介護3以上が93.9%(同1.4ポイント増)で、重度化が進んでいる
▽介護療養
▼要介護1:1.8%(前年から0.4ポイント減)▼要介護2:3.2%(同0.3ポイント増)▼要介護3:8.5%(同0.3ポイント増)▼要介護4:36.7%(同0.6ポイント増)▼要介護5:49.4%(同1.6ポイント減)
→要介護3以上が94.6%(同0.7ポイント減)で、やや軽度化している
介護保険施設の状況(2020年介護サービス事業所・施設調査3 211228)
このように介護保険施設の種類によって、▼規模▼利用率▼要介護度―に特徴のあることが再確認できます。また介護療養から介護医療院へ転換が進んでも「非常に重度の要介護高齢者が入所する」という特性には、これまでのところ変化がないことも再確認できます。
【関連記事】
訪問看護で軽度利用者の増加が著しい、介護医療院は専ら「重度者」を受け入れ―厚労省
訪問看護の1人当たり利用回数は減少?看多機等の整備進むが、事業所数はまだ少ない―厚労省
介護療養は「小規模で重度者が入所する」など、介護保険3施設の特徴が浮き彫りに―厚労省
重度者で訪問看護ニーズが高まり、かつ認知症患者が増加している―厚労省
要介護4・5では排泄・食事介助、要介護1・2では掃除・洗濯などの利用が多い―15年介護サービス施設・事業所調査
2021年度介護報酬改定の効果検証調査、「現場の声・回答」がなければ「改善」につなげられない―介護給付費分科会
科学的介護の推進に向けた「LIFEデータベース」の利活用状況調査に大きな期待―社保審・介護給付費分科会
2021年度介護報酬改定踏まえ「介護医療院の実態」「LIFEデータベース利活用状況」など調査―介護給付費分科会・研究委員会
特定処遇改善加算の財源配分ルール柔軟化、職場環境等要件の見直しなどで介護職員処遇改善進める—社保審・介護給付費分科会(7)
リハマネ加算など大きな見直し、リハ・口腔・栄養を一体的に推進—社保審・介護給付費分科会(6)
介護施設や通所サービス等、入所者等全員のデータ提出→サービス改善を評価する【科学的介護推進体制加算】—社保審・介護給付費分科会(5)
通所介護、感染症等による利用者減対応を制度化、ADL維持等加算の点数を10倍に引き上げ—社保審・介護給付費分科会(4)
ICT導入等するケアマネ事業所の逓減制見直し・新加算創設で「質の高いケアマネジメント」目指す—社保審・介護給付費分科会(3)
介護医療院の長期療養機能を新加算で評価、介護療養へはディスインセンティブ設定—社保審・介護給付費分科会(2)
2021年度介護報酬改定内容を了承、訪問看護では基本報酬の引き上げや、看護体制強化加算の見直しなど—社保審・介護給付費分科会(1)
2021年度介護報酬改定に向け「人員配置基準」改正を了承、サービスの質確保前提に基準緩和—社保審・介護給付費分科会
来年度(2021年度)介護報酬改定に向けた審議報告を了承、限られた人材での効率的なサービス提供目指す―社保審・介護給付費分科会
新型コロナ対策をとる医療機関を広範に支援する新臨時特例措置、介護報酬0.7%プラス改定、中間年度薬価改定など決定―厚労省
ICT活用する介護施設等で夜勤スタッフ配置緩和、感染症等で利用者急減した通所事業所の経営を下支え―社保審・介護給付費分科会(3)
グループホームの夜勤配置・個室ユニットの定員を緩和、サービスの質等担保に向け運用面で工夫―社保審・介護給付費分科会(2)
リハ職による訪問看護、【看護体制強化加算】要件で抑制するとともに、単位数等を適正化―社保審・介護給付費分科会(1)
介護サービスの人員配置緩和・感染症等対策・認知症対応など柱とする運営基準改正へ、訪問看護は戦術変更―社保審・介護給付費分科会
公正中立なケアマネジメント推進、通所サービスの大規模減算は維持するが「利用者減」に迅速に対応―社保審・介護給付費分科会(4)
ADL維持等加算を特養等にも拡大し、算定要件を改善(緩和+厳格化)―社保審・介護給付費分科会(3)
個別要介護者のみならず、事業所・施設全体での科学的介護推進を新加算で評価―社保審・介護給付費分科会(2)
介護医療院への「移行定着支援加算」、当初期限どおり2021年3月末で終了―社保審・介護給付費分科会(1)
小多機の基本報酬見直し・加算の細分化を行い、看多機で褥瘡マネ加算等の算定可能とする―社保審・介護給付費分科会(4)
すべての生活ショートに外部医療機関・訪問看護STとの連携を求め、老健施設の医療ショートの報酬適正化―社保審・介護給付費分科会(3)
通所リハを「月単位の包括基本報酬」に移行し、リハマネ加算等の体系を組み換え―社保審・介護給付費分科会(2)
訪問看護ST、「看護師6割以上」の人員要件設け、リハ専門職による頻回訪問抑制へ―社保審・介護給付費分科会(1)
見守りセンサー等活用による夜勤スタッフ配置要件の緩和、内容や対象サービスを拡大してはどうか―社保審・介護給付費分科会(2)
介護職員の【特定処遇改善加算】、算定ルールを柔軟化すべきか、経験・技能ある介護福祉士対応を重視すべきか―社保審・介護給付費分科会(1)
状態・栄養のCHASEデータベースを活用した取り組み、介護データ提出加算等として評価へ―社保審・介護給付費分科会(2)
【ADL維持等加算】を他サービスにも拡大し、重度者への効果的な取り組みをより手厚く評価してはどうか―社保審・介護給付費分科会(1)
老健施設「入所前」からのケアマネ事業所との連携を評価、在宅復帰機能さらに強化―社保審・介護給付費分科会(5)
介護報酬や予算活用して介護医療院への移行・転換を促進、介護療養の報酬は引き下げ―社保審・介護給付費分科会(4)
ケアマネ報酬の逓減制、事務職員配置やICT利活用など要件に緩和してはどうか―社保審・介護給付費分科会(3)
4割弱の介護事業所、【特定処遇改善加算】の算定ベース整っても賃金バランス考慮し取得せず―社保審・介護給付費分科会(2)
介護サービスの経営状況は給与費増等で悪化、2019年度収支差率は全体で2.4%に―社保審・介護給付費分科会(1)
訪問リハビリや居宅療養管理指導、実態を踏まえた精緻な評価体系を構築へ—社保審・介護給付費分科会(3)
訪問介護利用者の負担増を考慮し、「敢えて加算を取得しない」事業所が少なくない—社保審・介護給付費分科会(2)
訪問看護ステーション本来の趣旨に鑑み、「スタッフの6割以上が看護職員」などの要件設定へ—社保審・介護給付費分科会(1)
生活ショート全体の看護力を強化し、一部事業所の「看護常勤配置義務」を廃すべきか—社保審・介護給付費分科会(3)
通所リハの【社会参加支援加算】、クリームスキミング防止策も含めた見直しを—社保審・介護給付費分科会(2)
デイサービスとリハビリ事業所・医療機関との連携が進まない根本に、どのような課題があるのか―社保審・介護給付費分科会(1)
グループホームの「1ユニット1人夜勤」体制、安全確保のため「現状維持」求める声多数—社保審・介護給付費分科会(3)
小多機の基本報酬、要介護3・4・5を引き下げて、1・2を引き上げるべきか—社保審・介護給付費分科会(2)
介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会





