薬局薬剤師が疑問を放置せず、処方医に加え病院薬剤部にまで疑義照会し「適切な処方内容への変更」を実現—医療機能評価機構
2022.2.3.(木)
薬局薬剤師が、処方医だけでなく、病院の薬剤部にまで疑義照会を行い「適正な処方内容への変更」などを実現できた―。
日本医療機能評価機構が2月1日に公表した、薬局ヒヤリ・ハット事例収集・分析事業の「共有すべき事例」から、こういった重要事例が報告されていることが分かりました(機構のサイトはこちら)。
先発品から後発品への変更では、ルールをよく理解して行うことが重要
日本医療機能評価機構は、保険薬局(調剤薬局)における医療安全の確保・向上も重要事業目的の1つに据え、全国の薬局を対象に「患者の健康被害等につながる恐れのあったヒヤリ・ハット事例」(ヒヤリとした、ハッとした事例)を収集する「薬局ヒヤリ・ハット事例収集・分析事業」も展開しています。
その一環として、ヒヤリ・ハット事例の中から、医療安全確保のためにとりわけ有益な情報を「共有すべき事例」として定期的にピックアップ・公表しています(最近の事例に関する記事はこちらとこちら)。今般、新たに3つのヒヤリ・ハット事例が紹介されました。
1つ目は、薬局において「先発品から、誤った後発品へ変更してしまった」事例です。
患者に、臓器移植や骨髄移植における拒絶反応を抑える「グラセプターカプセル」の「0.5mg」と「1mg」が処方され、薬局がファクシミリでそれを応需しました。薬局には両剤の在庫がなく、また近隣薬局や医薬品卸業者にも確認しましたが、当日中に薬剤を調達することが難しい状況でした。そこで薬剤師が「成分名から代替薬がないか」を調べたところ、同成分の▼タクロリムスカプセル1mg「ファイザー」▼同0.5mg「ファイザー」—の在庫があったため、薬剤を変更し患者に交付しました。その後、「同じ内容の処方箋を3回応需」しましたが、いずれの際にも代替薬の「タクロリムスカプセル」を交付していたことが分かりました。
しかし両剤は「有効成分は同じ」ですが、例えば▼処方された「グラセプターカプセル」は徐放性製剤▼「タクロリムスカプセル」(プログラフカプセルの後発品)は普通製剤—であるなど、効能・効果、用法・用量、製剤特性が異なります。
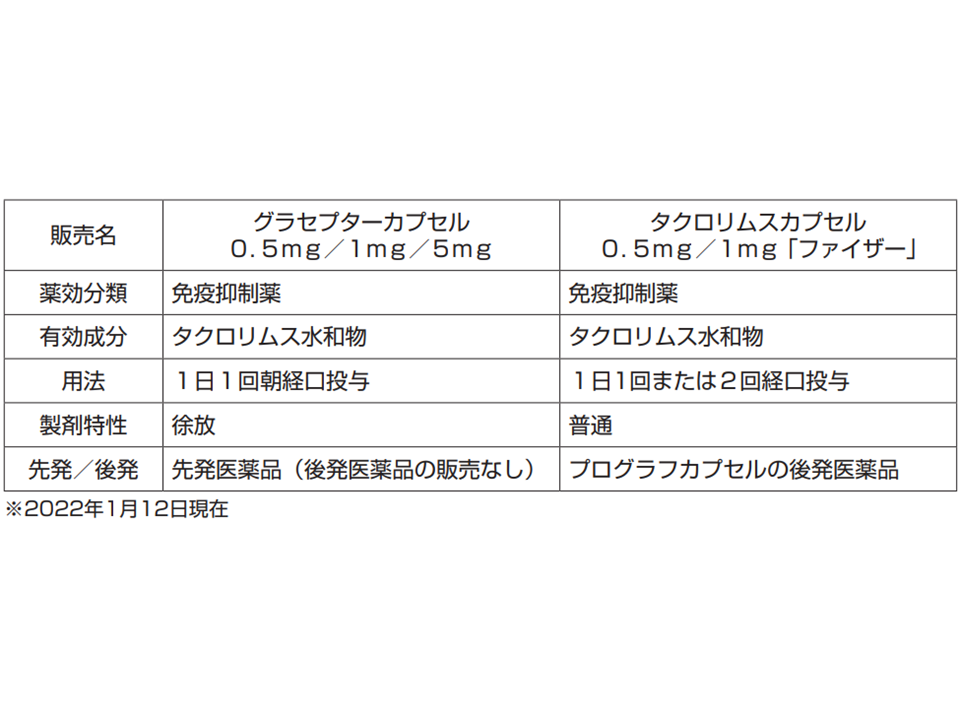
グラセプターカプセルとタクロリムスカプセルとの大きな違い
機構では、「処方薬を薬局で後発医薬品等に変更する際は、添付文書で有効成分、効能・効果、用法・用量等の情報を詳細に照合するとともに、厚生労働省の『薬価基準収載品目リスト及び後発医薬品に関する情報について』(2021年12月10日適用)なども参照しながら変更の可否を十分に検討することが重要である」、「先発品を一定要件下で処方医に確認せずに後発品へ変更して調剤することが認められているが、範囲を逸脱してはならない。変更する際のルールをよく理解し、後発品への変更手順を定め、薬局内で周知徹底しておく必要がある」と強く指摘しています。PMDAでは「製薬メーカーからの取り違え注意」情報を提供しています(PMDAのサイトはこちら)。
2つ目は、薬剤師が患者の検査値等を踏まえて疑義照会を行い、適切な内容に処方変更された好事例です。
膵頭部がんの患者に術後補助化学療法を行うため「エスワンタイホウ配合OD錠T25」(1回1錠・1日2回・朝夕食後28日分)が処方されました。処方箋に添付された患者の体表面積(投与量計算のベース)は1.43平方メートル、腎機能を示すeGFRは102mL/min/1.73平方メートルでした。通常の初回投与量(下図表)よりも少ないため、薬剤師が処方医に疑義照会を行った結果、「エスワンタイホウ配合OD錠T25」(1回2錠・1日2回・朝夕食後28日分)へ変更となりました。

エスワンタイホウ配合OD錠の用法用量
機構では、「体表面積や腎機能により投与量を決定する薬剤があり、薬剤師は患者や家族、 処方箋から情報を入手し、投与量の妥当性を検討する必要がある」「テガフール・ギメラシル・オテラシルカリウム配合剤(ティーエスワン配合カプセ)の処方日数・休薬期間について疑義が生じたため疑義照会や処方医への情報提供を行った事例も複数報告されている」などのアドヴァイスを行っています。
3つ目は、薬剤師が処方医に疑義照会を行った際、「処方医の返答に疑問」を持ち、さらに医療機関の薬剤部に問い合わせることで「処方内容の適正化」が図られた好事例です。
経口の塞栓・血栓発症抑制剤である「エリキュース錠」を服用していた患者が3か月ぶりに来局。患者には「エリキュース錠」と、同じく経口の塞栓・血栓発症抑制剤である「リクシアナ錠」が処方されていました。お薬手帳からは「患者は外来通院していた医療機関に入院し、退院時にリクシアナ錠が処方された」ことが分かりました。薬剤師が処方医に疑義照会を行ったところ「入院中から2剤を併用して服用していた」との返答がありましたが、疑問が残ったため同院の薬剤部に連絡し「入院中に『エリキュース錠』から『リクシアナ錠』へ変更になっていた」ことが確認できました。同院の薬剤部から処方医へ疑義照会を行ってもらい、結果、「エリキュース錠が削除」となりました。
事例では、退院時の処方薬がお薬手帳に記載されていたことから、退院後の処方内容と照合して齟齬に気付き疑義照会を行った事例です。機構では「処方箋を応需した際、患者が直近に入院したことを把握した場合は、▼入院前▼入院中▼退院時—の処方内容の推移を把握したうえで調剤を行う必要がある」とアドヴァイス。
また、特筆すべきは「処方医」だけでなく、「薬剤部」にまで疑義照会し、「疑問を放置しなかった」薬剤師の姿勢です。機構では「疑義照会を行う際は、処方医に疑義内容が正しく伝わるように説明し、疑義が解消できるまで行動することが重要である」ともアドヴィスしています。
2015年10月にまとめられた「患者のための薬局ビジョン」では、「かかりつけ薬局・薬剤師が▼服薬情報の一元的・継続的な把握と、それに基づく薬学的管理・指導▼24時間対応・在宅対応▼かかりつけ医を始めとした医療機関などとの連携強化—の機能を持つべき」旨が強調されています。薬局・薬剤師のかかりつけ機能を強化し、「適正な薬学管理の実現」「重複投薬の是正」など医療の質を向上していくことが求められています(関連記事はこちら)。
高齢者においては多剤投与が健康被害を引き起こす可能性が高く(ポリファーマシー)、厚生労働省は「高齢者の医薬品適正使用の指針(総論編)」および「高齢者の医薬品適正使用の指針(各論編(療養環境別))」を取りまとめ、注意を呼び掛けています。とくに外来医療等では、患者のそばに常に医療従事者がいるわけではないことから、保険薬局(調剤薬局)のかかりつけ機能が極めて重要となります(関連記事はこちらとこちらとこちらとこちら)。
こうした考え方を先取りし、2018年度の調剤報酬改定では、▼薬剤師から処方医に減薬を提案し、実際に減薬が行われた場合に算定できる【服用薬剤調整支援料】(125点)の新設▼【重複投薬・相互作用等防止加算】について、残薬調整以外の場合を40点に引き上げる(残薬調整は従前どおり30点)—など、「患者のための薬局ビジョン」や「高齢者の医薬品適正使用の指針」を経済的にサポートする基盤が整備され、前回の2020年度改定でその充実(例えば【服用薬剤調整支援料2】の新設など)が図られています。
「疑義照会=点数算定」という単純構造ではないものの(要件・基準をクリアする必要がある)が、今回の3事例のような薬剤師の素晴らしい取り組みが積み重ねられることで、「かかりつけ薬局・薬剤師」の評価(評判)が高まり、診療報酬での評価にも結び付くでしょう。
さらに、患者から「あの薬局、あの薬剤師さんは親身になってくれ、お医者さんに問合せまでしてくれる」との良い評判が立つことが、薬局経営の安定化に非常に効果的です。
なお、厚労省は3月31日に通知「『病院における高齢者のポリファーマシー対策の始め方と進め方』について」を示しており、病院はもちろん、地域のクリニックや薬局と連携して「ポリファーマシー対策」を進めることの重要性を指摘しています。医療安全確保のためにも「地域連携」が極めて重要です。
【関連記事】
薬剤師が患者とコミュニケーションとり、専門知識を発揮して「適切な処方内容への変更」を実現—医療機能評価機構
薬剤師が患者とコミュニケーションとり処方内容改善や重複投薬阻止を実現できた好事例—医療機能評価機構
患者の薬剤服用歴を確認し「禁忌薬剤の処方」を食い止めることができた好事例—医療機能評価機構
「名称類似するが異なる薬剤」の処方を患者とのコミュニケーションで把握し、処方変更できた好事例—医療機能評価機構
併用禁忌等の不適切な処方内容を、薬剤師が専門知識・患者からの情報で見抜き、適正内容に変更した好事例—医療機能評価機構
「徐放性製剤の粉砕投与」リスクなどを薬剤師が主治医に説き、適切な処方内容への変更を実現―医療機能評価機構
患者とのコミュニケーションや薬剤服用歴を通じて「骨粗鬆症治療薬」の適正使用(重複回避など)に努めよ―医療機能評価機構
お薬手帳や患者とのコミュニケーション通じて「医薬品の併用禁忌」発見などに努めよ―医療機能評価機構
一般用医薬品販売においても、薬剤師は患者・主治医から情報収集し不適切な薬剤使用防止に努めよ―医療機能評価機構
薬剤師が、患者とのコミュニケーションで副作用発現を察知し、処方変更に結び付けた好事例―医療機能評価機構
薬剤師が、医師の誤処方(薬剤名誤入力、禁忌薬処方)に気づき、適正な処方に結び付けた好事例―医療機能評価機構
医師が気づかなかった「危険な処方変更」を、薬剤師が専門性を発揮して回避し、副作用発生を防止できた好事例―医療機能評価機構
薬剤師が「かかりつけ」機能発揮する好事例、専門知識に加え、患者の状態にも配慮―医療機能評価機構
薬剤師が添付文書を確認し「不適切な薬剤」「併用禁忌の薬剤」処方を阻止した好事例―医療機能評価機構
薬剤師は、患者の検査値など多角的な情報から「副作用の兆候」確認を―医療機能評価機構
お薬手帳は医療従事者が処方内容確認のために使うこともあり、「毎回記録」が重要―医療機能評価機構
メトトレキサート、「休薬期間」「患者の腎機能」などを確認し、適切量等の処方・調剤を―医療機能評価機構
患者からの収集情報に加え、「検査値」を積極的に入手し、それに基づく処方監査を―医療機能評価機構
定期処方薬剤についても患者とコミュニケーションとり、「副作用発現の有無」を確認せよ―医療機能評価機構
薬剤師は添付文書等から「正しい服用方法」など確認し、当該情報を処方医にも共有せよ―医療機能評価機構
薬剤師は診療ガイドライン等通じて「薬物療法の広い知識」身につけ、患者にも丁寧な情報提供を―医療機能評価機構
薬剤師は「薬剤添付文書の確認」「患者の服用歴確認」「医師への既往歴確認」などを―医療機能評価機構
骨粗鬆症治療、外来での注射薬情報なども「お薬手帳」への一元化・集約化を―医療機能評価機構
薬剤師が患者の服用状況、添付文書内容を把握し、医療事故を防止した好事例―医療機能評価機構
薬剤師が患者とコミュニケーションをとり、薬剤の専門的知識を発揮して医療事故を防止した好事例―医療機能評価機構
薬剤師が「患者の処方歴やアレルギー情報」を十分に把握し、医療事故を防止できた好事例―医療機能評価機構
薬剤師が「薬剤の用法用量や特性に関する知見」を活用し、医療事故を防止した好事例―医療機能評価機構
薬剤師が患者とコミュニケーションとり、既往歴や入院予定を把握して医療事故防止―医療機能評価機構
薬剤師が薬剤の添加物を把握し、患者とコミュニケーションをとってアレルギー発現を防止―医療機能評価機構
薬剤の専門家である薬剤師、患者の検査値・添付文書など踏まえ積極的な疑義照会を―医療機能評価機構
高齢患者がPTPシートのまま薬剤を服用した事例が発生、服用歴から「一包化」等の必要性確認を―医療機能評価機構
薬剤師の疑義照会により、薬剤の過量投与、類似薬の重複投与を回避できた好事例―医療機能評価機構
薬剤師が多職種と連携し、薬剤の過少・過量投与を回避できた好事例―医療機能評価機構
薬剤師が患者の訴え放置せず、メーカーや主治医に連絡し不整脈など発見できた好事例―医療機能評価機構
薬剤師が併用禁忌情報等に気づき、処方医に疑義照会した好事例―医療機能評価機構
薬剤師が患者の腎機能低下に気づき、処方医に薬剤の減量を提案した好事例―医療機能評価機構
薬剤師が「検査値から患者の状態を把握」し、重大な副作用発生を防止した好事例―医療機能評価機構
薬剤師も患者の状態を把握し、処方薬剤の妥当性などを判断せよ―医療機能評価機構
複数薬剤の処方日数を一括して変更する際には注意が必要―医療機能評価機構
どの医療機関を受診しても、かかりつけ薬局で調剤する体制を整備―厚労省「患者のための薬局ビジョン」
病院入院前の薬剤状況確認、入院中の処方変更、退院後のフォローなど各段階で「ポリファーマシー対策」を―厚労省
外来や在宅、慢性期性期入院医療など療養環境の特性踏まえ、高齢者への医薬品適正使用を―厚労省
外来・在宅、慢性期医療、介護保険施設の各特性に応じた「高齢者の医薬品適正性」確保を―高齢者医薬品適正使用検討会
医師と薬剤師が連携し、高齢者における薬剤の種類・量の適正化進めよ―高齢者医薬品適正使用検討会





