特定機能病院でも3割が「紹介状なし患者」、社会的入院が2017年から20年にかけて「増加」―2020年受療行動調査(確定数)
2022.8.1.(月)
入院・外来ともに「医師の紹介」によって病院を選択しているが、病院情報は、依然として「家族が知人からの口コミ」に頼るケースが圧倒的に多い—。
患者の病院に対する満足度を見ると、入院では食事、外来では診療待ち時間に不満を感じる患者が依然として多い—。t少なくない。設備については改築等の折に十分に検討する必要がある―。
いわゆる社会的入院については、2017年調査から2020年調査にかけて「増加」してしまっており、今後の要因分析などが急がれる—。
こういった状況が、厚生労働省が7月29日に公表した2020年の「受療行動調査(確定数)の概況」から明らかになりました(厚労省のサイトはこちら)(2020年調査の概数に関する記事はこちら)。
目次
入院・外来とも、「医師の紹介」によって病院を選択するケースが最多
受療行動調査は、3年に一度、一般病院の患者を対象として「受療の状況」や「医療への満足度」などを調べるものです。すでに昨年(2021年)9月に概数による分析結果が公表されています(概数分析の記事はこちら)。重複部分もありますが、改めて調査結果を眺めてみます。
今般の2020年調査は、2020年10月に10万5648人(入院4万667人、外来6万4981人)を対象に行われました。患者の受診している病院の内訳は、次のとおりです。
▼特定機能病院:23.0%(入院28.0%、外来19.9%)
▼500床以上の大病院:32.1%(入院32.5%、外来31.8%)
▼100-499床の中病院:27.8%(入院23.9%、外来30.3%)
▼99床未満の小病院:8.3%(入院5.7%、外来9.9%)
▼療養病床を有する病院:8.8%(入院10.0%、外来8.1%)
「病院を選んだ理由」は、「医師による紹介」が最も多く、外来では39.2%、入院では55.7%にのぼりました(複数選択)。
入院では、次いで▼専門性の高い医療の提供:26.8%▼医師・看護師が親切:22.6%▼交通の便:22.1—などが重視され、外来では次いで▼交通の便:27.5%▼専門性の高い医療の提供:26.9%▼家族や友人・知人の勧め:17.4%―などが重視されています。従前あら大きな変化はなく、「他医療機関から患者を紹介してもらえる密な連携関係や情報提供の充実」などが、集患において極めて重要であることを再確認できます。

病院選択の理由(受療行動調査2020確定1 220729)
外来患者の4割、入院患者の5割超が「医師の紹介」で病院を選択、かかりつけ医と連携が重要
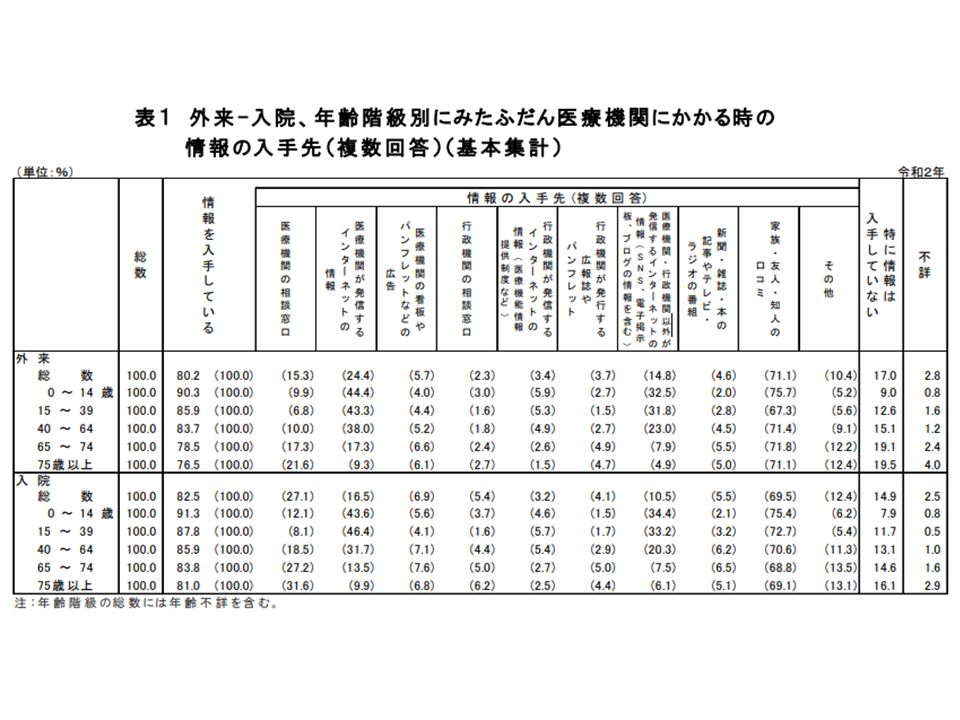
さらに患者が医療機関の情報をどう入手しているかについて見てみると、次のような状況です(複数回答)。
【入院】
▽家族・知人・友人の口コミ:69.5%
▽医療機関の相談窓口:27.1%
▽医療機関が発信するネット情報:16.5%
▽SNSや電子掲示板、ブログ情報など:10.5%
【外来】
▽家族・知人・友人の口コミ:71.1%
▽医療機関が発信するネット情報:24.4%
▽医療機関の相談窓口:15.3%
▽SNSや電子掲示板、ブログ情報など:14.8%
病院情報の入手先(受療行動調査2020確定2 220729)
依然として「知り合いによる口コミ」情報が強く、ここから「患者満足度を上げる」ことも集患にとって非常に重要であることが伺えます。
患者の満足度、入院では「食事」、外来では「待ち時間」で依然として低い
そこで次に「患者の満足度」を見てみましょう。
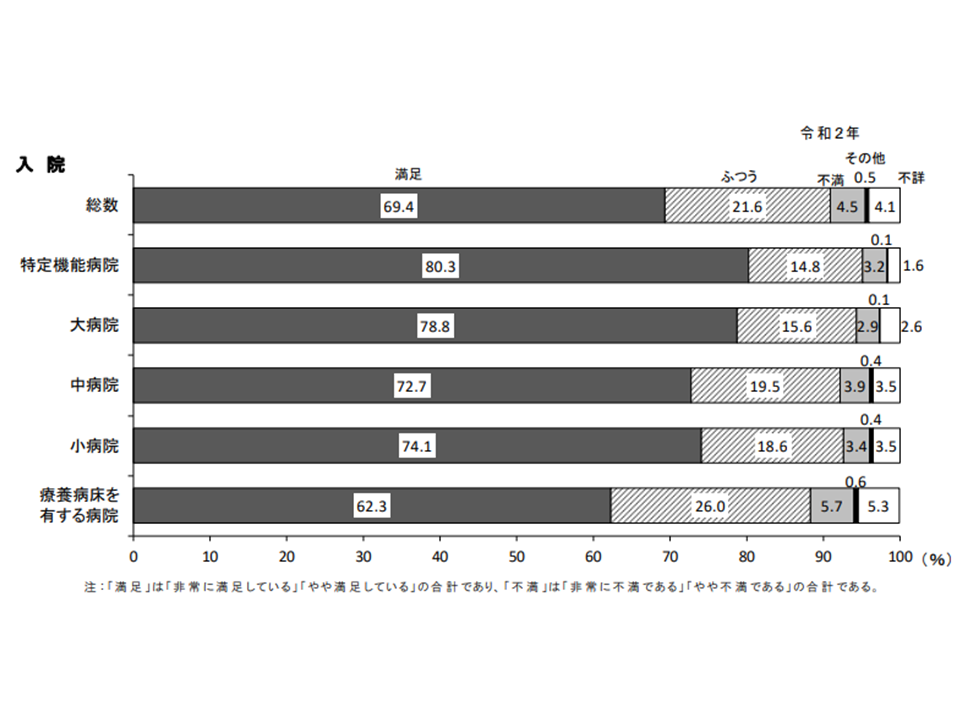
全体では、入院患者の69.4%、外来患者の64.7%が「満足」と答えています。
「満足」と感じた入院患者の割合を病院の種類別に見ると、▼特定機能病院:80.3%▼大病院:78.8%▼中病院:72.7%▼小病院:74.1%▼療養病床を有する病院:62.3%—となっています。外来でも似た傾向があります。
全体に満足度が向上していますが「中小規模病院や療養型病院では比較的満足度が低く、高機能の大病院で満足度が高い」状況にあり、この点を真摯に受け止める必要があるでしょう。上述のデータに照らせば、「満足度が高い」→「口コミで良い評判が高まる」→「集患につながる」一方で、「満足度が低い」→「口コミで悪い評判になる」→「患者が集まらない」という事態が生じかねず、経営を左右はする非常に重要な要素になる点を忘れてはなりません。

外来患者の満足度(病院規模別)(受療行動調査2020確定9 220729)
入院患者の満足度(病院規模別)(受療行動調査2020確定10 220729)
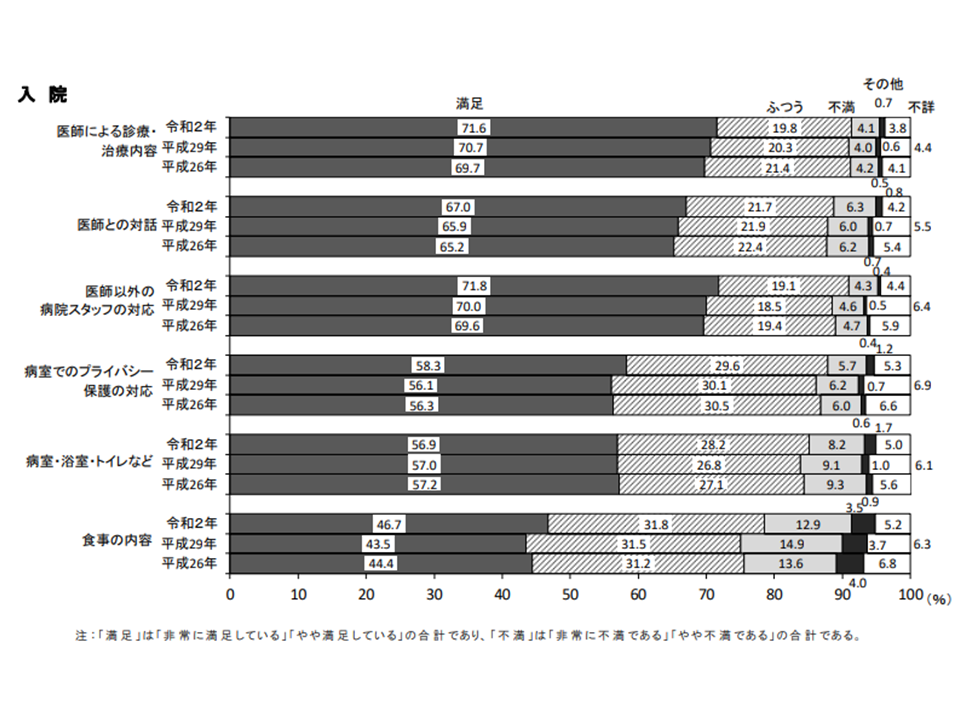
また、項目別の満足度(「満足」と答えた患者の割合)を見てみると、入院では▼医師以外のスタッフの対応:71.8%▼医師による診療・治療内容:71.6%▼医師との対話:67.0%―などで高く、▼食事内容:46.7%▼病室・浴室・トイレ等:56.9%▼病室でのプライバシー保護:58.3%―で、やや低めになっています。設備については老朽化等の要素もありますが、「清潔」を心がけることでずいぶん印象が変わってくる点にも留意が必要です。さらに、改築や建て替え等の際には、こうした点の改善検討も重要になってきます。
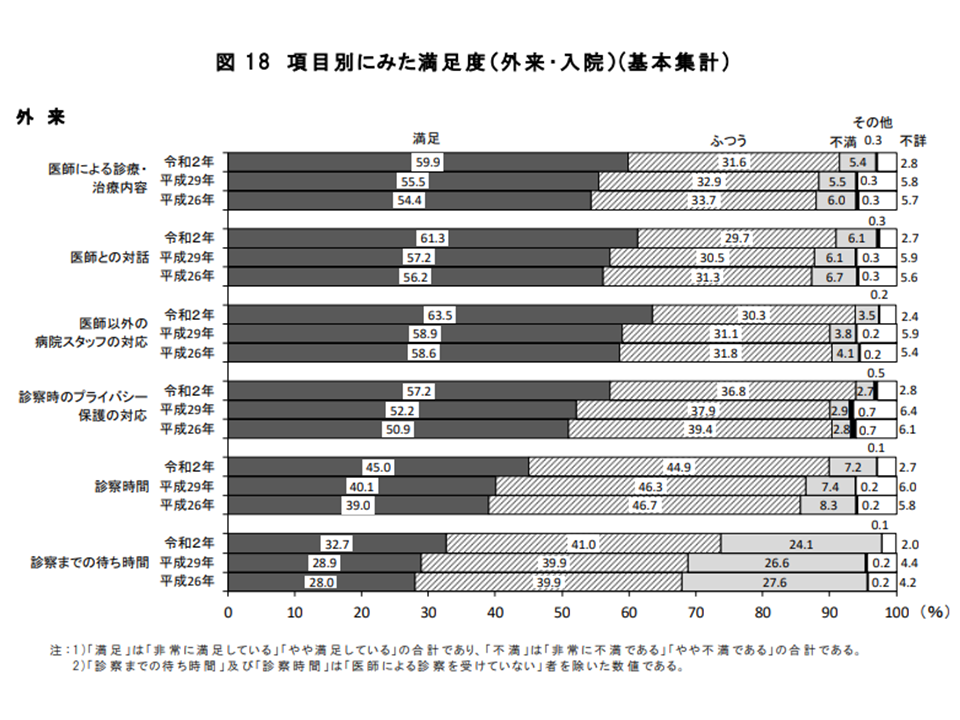
外来では、▼医師以外のスタッフの対応:63.5%▼医師との対話:61.3%▼医師による診療・治療内容:59.9%―で満足度が高くなっていますが、入院に比べるとやや低めです。
また、外来で満足度の低い項目として、依然として「診療までの待ち時間」があげられます。満足しているは32.7%にとどまり、24.1%が「不満」と答えています。
外来患者の満足度(項目別・年次別)(受療行動調査2020確定11 220729)
入院患者の満足度(項目別・年次別)(受療行動調査2020確定12 220729)
診療までの待ち時間、短縮してきているが、以前「数時間待つ」患者もいる
ここで、患者満足度の低い「診療等までの待ち時間」を見ると、病院の種類によらず「2017年調査から2020年調査にかけて、短縮している」ことが分かりますが、中には「数時間待つ」ケースも少数ながらあります。

外来待ち時間(受療行動調査2020確定3 220729)
これらの背景として「新型コロナウイルス感染症」が考えられますが、このほかに「軽症で紹介状を持たずに、かつ予約をせずに特定機能病院や大病院を訪れ、結果として待ち時間が長くなっているのではないか」との疑問も生じます。病院側の努力(予約システムの導入など)とともに、患者サイドの受療行動適正化(大病院を受診する場合には「かかりつけ医」から紹介状を受けるなど)も行う必要があるでしょう。
特定機能病院でも3割の患者が「紹介状を持たずに直接受診」
このように、外来医療においても「機能分化」が重視され、本年度(2022年度)からは「外来機能報告」→「データに基づく、地域の外来医療提供体制の機能分化論議」がスタートします(ただし、当初は「紹介受診重点医療機関」の明確化が主眼となり、本格的な機能分化論議は2023年度以降になる見込み、関連記事はこちら)。
この点、外来患者が最初にどの医療機関を受診したのかを見ると、次のような状況が明らかになりました。
【最初から今日来院した病院を受診している】
▽特定機能病院:29.9%
▽大病院:39.0%
▽中病院:56.0%
▽小病院:66.1%
▽療養病床を有する病院:63.1%
【最初はクリニック医院を受診した】
▽特定機能病院:27.0%
▽大病院:29.4%
▽中病院:19.1%
▽小病院:7.4%
▽療養病床を有する病院:8.8%
我が国の医療における砦とも言える、高機能な特定機能病院ですら、3分の1が「最初から受診している」(多くは「紹介状を受診していない」と考えられる)状況です。上述の「外来機能報告→外来医療の機能分化」が、こうしたデータにどう影響してくるのか、今後の調査結果に注目が集まります。

最初の受診場所(受療行動調査2020確定4 220729)
医療内容などの説明、医師サイドと患者サイドには、以前「大きなギャップ」
また、入院患者が「医師からの説明」をどのように感じて、受け止めているのかを見てみると、▼95%が「医師からの説明」を受けている▼1割弱の患者が「医師からの説明」に対し、疑問や意見を伝えられていない—状況が再確認されました。
ましょう。

医師の説明について(受療行動調査2020確定5 220729)
医師と患者とでは、知識量等に圧倒的な差があります。医師が「十分かつ丁寧に説明した」と考えても、患者サイドは「良く分からない」と感じるケースは決して少なくないでしょう。
医師の働き方改革が2024年度からスタートすることを受け、「患者への説明」の効率化などが進められていると思います。しかし、こうした「患者-医師間の感じ方のギャップ」を放置することは好ましくありません。疑問の放置は、満足度の低下につながることはもちろん、「医療の質」にも関係するケースが少なくありません(痛みを我慢してしまうなど)。
このため「医師の負担を軽減しながら、患者の満足度を上げる」方策を、各病院で考え、実践していくことが必要です。例えば外来では「相談支援窓口」の設置や周知、入院では「患者に最も身近な看護師の工夫や気配り」(日々の会話の中から、疑問点をピックアップする意識を持つ)などの対策から進めてみてはいかがでしょうか。
病院の機能分化、「患者の大病院に入院継続していたい」との意向も大きなハードル
次に、入院患者が「今後の治療・療養」についてどのような希望を持っているのかを見てみると、「完治するまでこの病院にいたい」という声が特定機能病院でも45.6%あり、「他の病院や診療所、介護施設などへの転院・退院」を希望する声はそれぞれ数%(一桁)にとどまっています。

入院患者の今後の療養機構(受療行動調査2020確定6 220729)
病院・病床の機能分化・連携を阻む壁の一つが「患者の意向」であることを裏付けるデータと言えます。例えば、急性期治療を終えた患者に「ここでの治療は終わったので、より自宅に近いリハビリ病院に転院してはどうか」と提案すると、患者・家族は「大病院に見捨てられた」などと感じることもあるかもしれません。また、こういった事態が「患者切り捨て」とメディアなどで報道されてしまうこともあります。
「医療提供体制の在り方、機能分化の必要性」などについて。一般国民・患者に分かりやすい形で周知していくことが極めて必要でしょう(関連記事はこちらとこちらとこちら)。
いわゆる社会的入院、2017年→2020年にかけて「増加」
さらに、「退院許可が出た場合でも自宅療養ができない」患者(いわゆる社会的入院)の割合を見ると、全体では26.3%(3年前の前回調査から2.7ポイント増加)で、「増加」してしまっています。
病院の種類別では、▼特定機能病院:7.0%▼大病院:9.0%▼中病院:14.7%▼小病院:21.1%▼療養病床を有する病院:42.5%―となっています。
入院患者の2割、特定機能病院でも1割近くが「社会的入院」であることは、依然、大課題と言え、また僅かとはいえ「増加」している点が気になります。なお、同居人のいる場合「社会的入院の割合は21.5%」にとどまりますが、同居人のいない場合には「39.0%」に跳ね上がります。「家族介護」という要素が依然として重要であることをここでも再確認できます。

社会的入院の状況(概要)(受療行動調査2020確定7 220729)
自宅療養できない理由を見ると、▼入浴や食事などの介助サービス:39.2%▼家族の協力:33.7%▼療養に必要な用具(車椅子、ベッドなど):28.0%▼医師・看護師などの定期的な訪問:24.5%▼緊急時の医療機関への連絡体制:24.0%—など多岐にわたっています。

社会的入院の状況(詳細)(受療行動調査2020確定8 220729)
しかし、これらの中には、例えば「車イスや介護用のベッドなどでは、介護保険の福祉用具貸与により自己負担が軽減される」、「訪問診療や訪問看護については、多くの地域では適切な紹介によりサービスが確保できる」など、既に制度的な手当てが一定程度なされており、患者・家族により十分な説明・情報提供を行うことで解決可能と考えられる部分もあります。
一方で、「家族の協力」などは病院側では対応できない部分も少なくなく、他分野からの支援や協力など、より広範な「退院支援」「自宅療養の支援」策を研究・検討する必要があるでしょう。
【関連記事】
小規模病院や療養病床持つ病院で「社会的入院」が増加、背景を地域ごとに探る必要あり―2020年受療行動調査
重症患者割合の向上に向け、地域連携の強化による「医師からの患者紹介」をさらに重視せよ―2017年受療行動調査(確定数)
入院患者の半数、外来患者の4割が「医師の紹介」を基に病院を選択―2017年受療行動調査
入院期間が長いほど患者満足度は下がり、病院規模が小さいほど自宅療養できない患者が増える―2014年受療行動調査
患者の満足度は外来57.9%、入院66.7%-14年受療行動調査
「地域における外来医療の在り方」議論に資するよう、病院・有床診に幅広い外来医療データの報告を求めてはどうか―外来機能報告等WG
外来機能報告制度の詳細論議スタート、2023年3月に「紹介中心型の病院」を各地域で明確化へ―外来機能報告等WG
2024年度からの医療計画に向けた議論スタート、地域医療構想と医師配置、外来医療など考えるワーキングも設置—第8次医療計画検討会
医療制度を止めたオーバーホールは不可能、制度の原点を常に意識し外来機能改革など進める―社保審・医療部会
病院の再編・統合推進に向け、「ダウンサイジング補助」「再編後の土地建物の登記費用軽減」を行う―厚労省
医療機能の分化・強化、当初「入院」からスタートし現在は「外来」を論議、将来は「在宅」へも広げる―社保審・医療部会
公立・公的病院等の再検証スケジュールは新型コロナの状況見て検討、乳がん集団検診で医師の立ち合い不要に―社保審・医療部会(2)
紹介状なし患者の特別負担徴収義務拡大で外来機能分化は進むか、紹介中心型か否かは診療科ごとに判断すべきでは―社保審・医療部会(1)
医療計画に「新興感染症対策」を位置付け、地域医療構想は考え方を維持して実現に取り組む―医療計画見直し検討会
医療計画に感染症対策位置付け、感染症予防計画と組み合わせ『漏れ』なき対応を―医療計画見直し検討会(2)
医療計画に「新興感染症対策」を位置付け、「医療機関間連携」や「感染症以外の傷病対策」なども明確化―医療計画見直し検討会(2)
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療計画に「新興感染症対策」位置付け、感染症病床の整備目標や感染拡大時に患者を受け入れる医療機関の設定など記載を—厚科審・感染症部会
公立・公的病院の再検証スケジュール、今冬のコロナ状況見ながら改めて検討―地域医療構想ワーキング
中長期を見据えた地域医療構想の考え方を維持し、感染拡大時の機動的対応を医療計画で考慮してはどうか―地域医療構想ワーキング
感染症はいずれ収束し、ピーク時は臨時増床可能なこと踏まえ、地域医療構想の「必要病床数」を検討―地域医療構想ワーキング
医療機能の分化・連携の強化が、新興・再興感染症対策においても極めて重要—地域医療構想ワーキング
外来機能報告制度を了承、外来診療データもとに地域で「紹介型病院」を明確化―医療計画見直し検討会(1)
紹介状なし外来受診患者の特別負担、対象病院の拡大・金額引き上げ等を了承―社保審・医療保険部会
外来版地域医療構想の議論再開、地域で「医療資源を重点的に実施する基幹病院」を整備—医療計画見直し検討会
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療機能の集約化・役割分担・連携を進め、新型コロナ対策への寄与度に応じた財政支援を―有識者研究会
外来版「地域医療構想・機能報告制度」、「医療資源を重点的に活用する外来」の基幹医療機関を明確化―医療計画見直し検討会
どの医療機関が、外来化学療法等の「医療資源を重点活用する外来」を重点提供しているのか可視化してはどうか―医療計画見直し検討会
外来化学療法など「医療資源を重点活用」する外来医療、集約化の枠組み構築―医療計画見直し検討会
「公立等 vs 民間」対立煽らず、地域・病院の特性踏まえて「地域の医療提供体制」論議を―社保審・医療部会
大病院外来定額負担のバックボーンとなる「外来医療機能分化・かかりつけ医機能推進」をまず議論せよ―社保審・医療部会
75歳以上の医療費は2割負担、紹介状なし外来患者の特別負担を200床以上一般病院に拡大―全世代型社会保障検討会議
医師偏在対策を了承、各都道府県で2019年度に医師確保計画を策定し、20年度から実行―医療従事者の需給検討会
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会
紹介状なし患者の特別負担拡大、「初・再診料相当額の保険給付からの控除」には医療提供サイドが反対―社保審・医療保険部会(1)
2021年度の病床機能報告は「毎月データを1年度分」報告、医療提供体制は「人員」中心に再構築を―地域医療構想ワーキング(2)





