認知症患者が介護サービスをより早く利用できるようになった、利用までに時間のかかるケースに特徴あり—都健康長寿長寿センター研究所
2025.9.11.(木)
認知症患者について、家族等が認知症に気づき、診断を受け、介護保険サービス利用にたどり着くまでの期間は、認知症疾患医療センターで診断後等支援事業が事業化された後に短縮している。認知症施策の推進とともに「認知症患者が、より早く介護サービス利用できる」環境が整ってきている—。
また、介護サービス利用までに時間のかかるケースには「介護者が男性である」など一定の特徴があり、地域包括支援センターや医療機関では「一定の特徴を持つケース」には留意して接する必要がある—。
東京都健康長寿医療センター研究所(東京都板橋区)が9月4日に、こうした研究成果を発表しました(研究所のサイトはこちら)。
「介護者が男性」などの特徴を持つケースは、介護サービス利用までに時間がかかる
認知症患者数は、高齢化の進行に伴って増加していきます。2018年には500万人を超え、65歳以上高齢者の「7人に1人が認知症」となり、2025年には675万人、2040年には802万人になると推計されています。
このため、2019年には認知症施策推進大綱が、2023年には認知症基本法が制定(2024年1月施行)され、認知症患者の意向を十分に踏まえた総合的な対策(認知症との共生、認知症予防など)を進めることとされています。
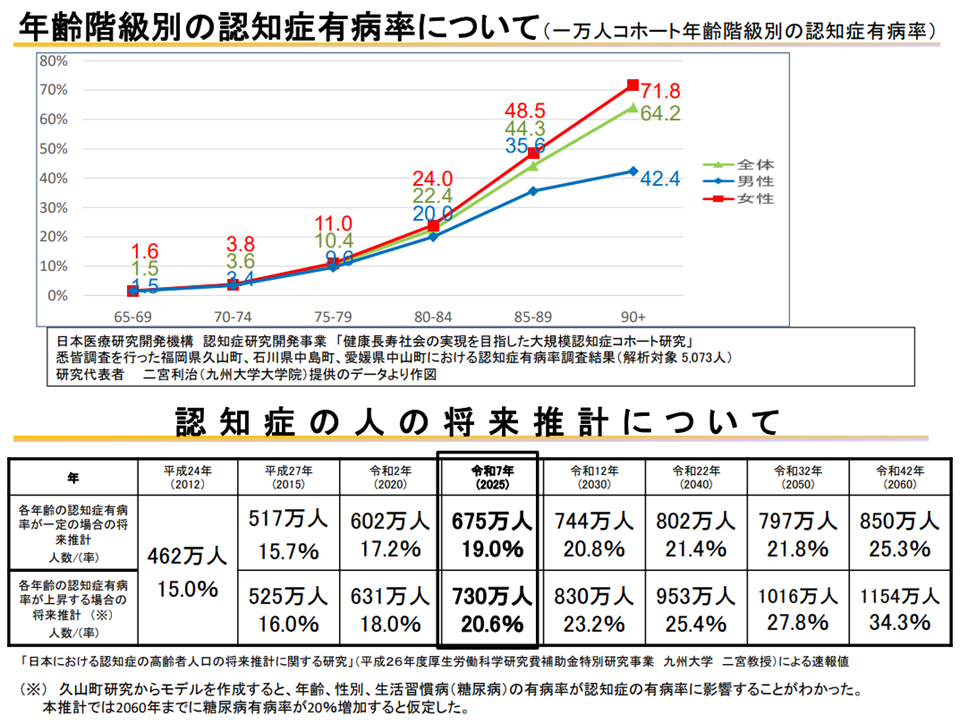
認知症高齢者数の推移(介護保険部会3 220516)
ところで認知症の違和感を覚えてから診断を受けるまでの期間を「空白の期間I」、診断を受けてから介護保険サービスを利用するまでの期間を「空白の期間II」と呼ぶことがあります。
この空白期間は「外部からの支援」が届かず、本人が孤立孤独に苦しむリスクが大きくなります。そこで研究所では、▼様々な認知症対策が進む中で「空白の期間が短くなってきているのか」(つまり外部支援により早くアクセスできるようになっているのか)▼空白の期間が長くなるケース(外部支援が届きにくい高齢者)には、どのような特徴があるのか—に着目した研究を実施しました。
具体的には、全国の認知症疾患医療センター・東北地方の認知症サポート医のうち協力意向を示した105施設に通院している認知症患者について、家族から▼認知症かもしれないと思いだした時期(A)▼病院で認知症の診断を受けた時期(B)▼介護保険サービスを利用し始めた時期(C)—を聴取しました(家族に記載してもらう形式、216家族が回答)。
そこから次のような結果が得られました。
(1)空白の期間はどう変化しているのかなど(より早く介護サービス利用などが可能となっているか)
▽空白の期間I(AからBまでの期間)
→8.3か月(認知症疾患医療センターで診断後等支援事業が事業化される前の「平成」時点)から13.6か月(同事業化後の「令和」時点)に変化したが、統計学的な有意差はなかった
▽空白の期間II(BからCまでの期間)
→27.1か月(認知症疾患医療センターで診断後等支援事業が事業化される前の「平成」時点)から5.9か月(同事業化後の「令和」時点)に変化し、統計学的に「有意に短くなって」いる
▽介護離職・転職は有意に減少している
▽「診断時の就労に関する情報提供」は増える傾向にある

空白の期間等の変化1
空白の期間等の変化2
(2)空白の期間が長いケースの特徴(介護サービス利用までに時間がかかるケースの特徴)
▽空白の期間Ⅰ(A(気づき)からB(診断)までの期間)の平均値は13.5か月で、短いほうから4分の1(早く診断を受けた、25パーセンタイル)は1.0か月、中央値(50パーセンタイル)は7.0か月、長いほうから4分の1(診断までに時間がかかった、75パーセンタイル)は16.0か月であった
▽16.0か月以上のケース(空白の期間Iが長い、つまり診断までに時間がかかった)ケースは、そうでないケースに比べて次のような特徴があった
▼介護者が男性である
▼症状に気が付いたときに介護者が50歳未満である
▼介護を理由に退職・転職したことがある
▼本人が受診をためらう
▼夫婦間で介護している
▽空白の期間Ⅱ(B(診断)からC(介護サービス利用)までの期間)の平均値は16.9か月で、短いほうから4分の1(早く診断を受けた、25パーセンタイル)は1.0か月、中央値(50パーセンタイル)は7.0か月、長いほうから4分の1(診断までに時間がかかった、75パーセンタイル)は24.0か月であった
▽24.0か月以上のケース(空白の期間Iが長い、つまり診断までに時間がかかった)ケースは、そうでないケースに比べて次のような特徴があった
▼症状に気が付いたときに介護者が50歳未満である
▼介護者が高学歴である
▼本人が男性である
▼診断時の本人の年齢が65歳未満である
▼夫婦間の介護である
▼介護者・本人が同居している
▼介護者が診断時に安心している
認知症患者の団体である日本認知症ワーキンググループの代表理事は「認知症の診断の後、常に緊張して頑張れば日常生活はできるが、周囲にはその苦労が分かりにくい。1人で苦しみ、もう続けられなくなり、人生が破綻して初めて介護保険のサービスの対象になる。この期間を『空白の期間』という」と述べています。
今般の研究からは、▼認知症疾患医療センターで診断後等支援事業が事業化の後に、空白の期間は短くなっている(より早期に介護サービス受給につながっている)▼長い期間、診断や介護に出会わないケースには一定の特徴がある—ことか分かりました。
地域包括支援センターや医療機関は、上記の特徴を持つ事例に接した場合に「診断になかなか至らない、介護開始が遅くなる」可能性があることを認識して対応することが重要です。
早期の診断・早期の介護保険利用で「絶望や孤独が解消する」わけではありませんが、社会が徐々に認知症の人に対する認識を変えてきていることには大きな意味があります。
研究所では、今後、「空白の期間の絶望や孤立が解消されているのか、解消するにはどうすればよいのか」を研究していく構えです。
【関連記事】
アルツハイマー病検出のバイオマーカー「p-tau217」、脳内のアミロイド斑に反応した神経シナプス活動を反映—長寿医療研究センター
加齢による増加する老化関連B細胞(ABCs)、細胞運動促進因子の発現を増やし、老化関連慢性炎症を誘導—長寿医療研究センターほか
血液検査で簡便に「悪性の甲状腺濾胞がん」と「良性の濾胞腺腫」とを見分ける新技術を開発—都健康長寿医療センター研究所
心房細動治療の地域差には「不整脈の専門医」数が大きく関係、心房細動治療の均てん化に向けた重要な因子である—長寿医療研究センター
サルコペニアは加齢に加えて「酸化ストレス調節に関わる特定部位の機能変化に起因した独立した疾患」の可能性—都健康長寿医療センター研究所
顔面肩甲上腕型筋ジストロフィー(FSHD)、「鉄」の投与によって病態が改善—都健康長寿医療センター研究所
介護予防事業等で「高齢者の社会・地域活動参加を促す」には、「参加しないと損をする」とのメッセージが有効—都健康長寿医療センター研究所
「孤独感」はコロナ感染症の重症化リスクを高める、今後の感染症対策では「心の健康維持・促進策」も重要—都健康長寿医療センター研究所
フレイルは健康状態の包括的な概念で、予防・改善が重要、細分化された「○○フレイル」の再考が必要—都健康長寿医療センター研究所
遺伝的に「アルツハイマー型認知症の発症リスクが高い高齢者」への多因子介入で、認知機能の改善効果を確認—長寿医療研究センター
「細胞の健康状態や筋質」を評価する「PhA」によって、軽度認知障害(MCI)の鑑別を簡易に行える可能性—長寿医療研究センター
「嗅覚」と「大脳新皮質の血流」との関係を解明、認知症予防・認知機能低下の早期発見につながる可能性—都健康長寿医療センター研究所
ビタミンCが「加齢に伴う表皮の菲薄化」防止に有効—都健康長寿医療センター研究所
軽度認知障害(MCI)高齢者、「指タッピング運動」データから非侵襲的に高精度で健常者との鑑別が可能—長寿医療研究センター他
軽度認知障害高齢者の運動教室、オンラインでも対面型と同程度の運動強度を確保でき、参加率は対面型以上の効果—長寿医療研究センター
体内の「鉄」量が「持続的な過剰、不足」のいずれも健康にとって良くない、「鉄の状態・量の調節」が重要—長寿医療研究センター
通所系事業所等で歯科・管理の専門職と連携し「口腔状態の改善→肺炎の予防、栄養状態の改善」を実現した好事例—都健康長寿医療センター研究所
認知症含む老年疾患の要素となるライフスタイル(身体活動・文化活動)を簡便かつ適切に把握できる質問票を作成—長寿医療研究センター
食品の「物性としてのまとまりの良さ」により咀嚼が促され、嚥下時間のバラつきが小さくなる点を高齢者向け食事で考慮せよ—長寿医療研究センター
高齢者の薬剤・健康・療養環境等の情報を多職種で共有し、地域でポリファーマシー対策を進めよ—長寿医療研究センター
レビー小体型認知症に関連する新たな遺伝子を発見、さらなる研究で個別化医療・ゲノム医療につながる可能性も—長寿医療研究センター
若年性認知症、診断名(アルツハイマー、血管性認知症等)と初期症状(物忘れ、怒りっぽい等)に一定の関係—都健康長寿医療センター研究所
生活範囲が広く、そこでの活動性が高い高齢者ほど認知症発症リスクが低下する—長寿医療研究センター
脳卒中により「脳血流の低下」が生じると、アルツハイマー病の原因とされる「タウタンパク質の蓄積」が減少する—長寿医療研究センター他
コロナ感染症やインフルエンザ等、「メトホルミンによる唾液腺タンパク発現制御」が感染予防・拡大予防法になり得る—長寿医療研究センター他
加齢により「学習記憶を保持する能力が低下する」より先に、「新しい学習を行う速度が低下」する—都健康長寿医療センター研究所
老化に伴い睡眠の量と質が低下するが、そこには「栄養」が大きく関係し、「必須アミノ酸の追加摂取」で改善する—長寿医療研究センター
認知症の最大の原因である「アルツハイマー病」の脳内で生じる炎症状態を検出する血液バイオマーカー候補発見—長寿医療研究センター
アルツハイマー病の治療薬開発につながる「脳の免疫細胞を捉える新しい臨床イメージング技術」開発—長寿医療研究センター
フレイル(虚弱)高齢者はカフェインやビタミンB3等の血中濃度低い、フレイル防止の食事・栄養指針に期待—都健康長寿医療センター研究所
「ホルモン療法が効かない前立腺がん・乳がんへの新治療戦略」発見、他のがん種への応用にも期待—都健康長寿医療センター研究所
認知症早期発見・早期介入モデル確立に向けた大規模研究開始、「認知症リスク早期発見のための手引き」作成目指す—長寿医療研究センターほか
「耳の聞こえにくさ」への早期・適切な対応と「足腰の機能」維持のセット実施が転倒事故防止に重要—都健康長寿医療センター研究所
人々の「認知症に対する差別・偏見」を把握し、その結果をもとに正しい知識普及などに努めて「認知症との共生」目指せ—長寿医療研究センター
社会的孤立は認知機能低下等に関連するが、「孤立の種類」に応じた社会参加支援策等が重要—都健康長寿医療センター他
患者、家族、医療・介護従事者らが共同で「どの治療・介護方針が良いのか」を話し合い、定期的に見直すことが重要—国立長寿医療研究センター
「歯の本数」が「抑うつ」と深く関係、一度失った歯は取り戻せず「現在の歯の本数を保てる」ような取り組みが重要—国立長寿医療研究センター
カマンベールチーズの摂取、通常歩行速度が速い、嚥下機能の維持などが「認知機能の維持」と重要な関係—都健康長寿医療センター他
「社会参加」が高齢者の生活機能維持に寄与、ただし性別・年齢・社会参加の内容により効果が異なる点に留意—都健康長寿医療センター
「独りでいることを好む人」でも、社会的孤立による悪影響は緩和されない可能性が高い—都健康長寿医療センター
エストロゲン(女性ホルモン)関連受容体(ERR)が、アルツハイマー型認知症を防ぐ働きを持つことを解明—都健康長寿医療センター
血液検査をもとに、「レビー小体型認知症」の発症前に、神経障害を検出できる可能性—長寿医療研究センターほか
介護予防等に重要な筋トレ、「キツいプログラム」だけでなく、「長時間の軽い負荷のプログラム」でも効果期待—都健康長寿医療センター
薬物療法が奏功しない高齢者の慢性腰痛、「固有感覚機能」診断・向上装置の使用で改善が期待できる—国立長寿医療研究センター
魚介類の摂取等により「タウリンを摂取」することが、筋力維持に良い影響を与える—国立長寿医療研究センター
タンパク質不足の判断、従来の「血中アルブミンの濃度」よりも「血中アルブミンの酸化・還元バランス」が有用—都健康長寿医療センター研究所
運動が「慢性疾患を増悪させる細胞老化」を抑制することを解明、運動による新たな慢性疾患予防・治療に期待—都健康長寿医療センター研究所
適切な濃度の水素ガス吸入が、新生児手術における「麻酔薬による脳障害」を防止する新戦略に—都健康長寿医療センター研究所
抗酸化物質(ビタミンEなど)の過剰摂取は運動学習を阻害、活性酸素は運動記憶に必要な「善玉物質」でもある—都健康長寿医療センター研究所
アルツハイマー病等の新たな治療標的となる分子をPET検査で画像化、新たな治療法開発につながると期待—都健康長寿医療センター研究所
加齢に伴い「糖ヌクレオチド量変化→がん等の発症にも関与する『糖鎖』量変化」、加齢関連疾患予防に期待—都健康長寿医療センター研究所
継続的な生活習慣病管理・運動・栄養指導・認知トレーニングといった多因子介入で、認知機能改善が期待できる—国立長寿医療研究センター
「脳脊髄液アルツハイマー病バイオマーカー」測定で、より早期・高精度のアルツハイマー病鑑別診断の可能性—都健康長寿医療センター研究所
「中等度以上の認知症・ADL低下」の高齢入院患者は自宅退院が困難、早期の手厚い在宅復帰支援が重要―都健康長寿医療センター研究所
「チーズの摂取」「歩行の速度が速い」「ふくらはぎが太い」ことが認知機能の高さと強く関連―都健康長寿医療センター研究所
「耳の聞こえにくさ」に早期かつ適切に対応することが転倒等の傷害予防のために重要—都健康長寿医療センター研究所
「生活習慣病の管理、運動、栄養指導、認知トレーニング」が認知機能低下の抑制・フレイル予防に有効—長寿医療研究センター
後期高齢者健診で用いる「後期高齢者の質問票」、うち12項目で簡便に「フレイル」ハイリスク者を抽出可能—都健康長寿医療センター研究所
治療抵抗性の前立腺がんに対する「新たな治療法」の確立に向けた研究進む—都健康長寿医療センター研究所
定期の聴力チェック→耳鼻科等受診勧奨→早期の補聴器装着→認知症リスク低下防止—のシステム構築を―都健康長寿医療センター研究所
老化に伴い交感神経の筋肉サポート機能が弱まって「筋力が低下」、筋緊張が生じやすくなり「運動能力が低下」―都健康長寿医療センター研究所
腎機能が低下し「血中GDF15」の濃度が上昇すると、高齢者の死亡リスクが2倍に高まる—都健康長寿医療センター研究所
高齢期にむけた健康の維持にとって最適な食事のタンパク質比率は25-35%!―都健康長寿医療センター研究所
「お肉」を食べることが、高齢者のフレイル予防に有効である可能性!―都健康長寿医療センター研究所
皮膚へのやさしい刺激が肩こり症状を緩和する可能性—都健康長寿医療センター研究所
フレイル度の高い高齢者は就業中の転倒・転落事故が多い!フレイル度を踏まえた業務選択などが重要!―都健康長寿医療センター研究所
ペット、とりわけ犬の飼育が「運動の継続」→「要介護状態等の予防」→「介護費の軽減」につながる!—健康長寿医療センター研究所
「ペットの飼育」は介護予防だけでなく「介護費の軽減」にも効果あり!—健康長寿医療センター研究所
認知症患者が自由なテーマで話し合う本人ミーティングの実践が、地域共生社会の構築の第1歩—健康長寿医療センター研究所
糖尿病性認知症のバイオマーカー候補を発見、血液診断で「糖尿病性認知症の超早期鑑別」が可能な時代に—健康長寿医療センター研究所
血液診断によって「近く要介護・要支援状態に陥る可能性の高い人」を鑑別できる時代が来る—健康長寿医療センター研究所
後期高齢者、歯科受診により急性期疾患(肺炎、脳卒中、尿路感染症)での入院発生割合を抑制—都健康長寿医療センター
認知症の原因疾患を鑑別し、治療法選択・その効果測定を補助する「PET検査」の保険適用に強い期待—都健康長寿医療センター
食べ物を飲み込む際の「喉の刺激」によりサイロキシン・カルシトニン分泌が活性化され、心身の健康が高まる—都健康長寿医療センター
口腔状態に問題ある高齢者は要介護や死亡リスクが2倍超、地域で「オーラルフレイル改善」の取り組み強化を—都健康長寿医療センター
コロナ禍で「要介護1・2高齢者等を介護する家族」の介護負担が増し、メンタルヘルス不調を来す—都健康長寿医療センター
DHAやEPA、ARAを十分に摂取することで「認知機能を維持できる」可能性—長寿医療研究センター
「ゆっくりとした歩行」「軽い家事活動」などの低強度身体活動も、脳機能の維持に有用—長寿医療研究センター
治療抵抗性の前立腺がん、新治療法として「RNA分解酵素を標的とする薬剤」に期待—都健康長寿医療センター
男女ともビタミンC摂取不足で筋肉量・身体能力が低下するが、適切な摂取で回復可能—都健康長寿医療センター
自治体と研究機関が協働し「地域住民の健康水準アップ」を目指すことが重要—都健康長寿医療センター
日本人特有の「レビー小体型認知症の原因遺伝子」を解明、治療法・予防法開発に繋がると期待—長寿医療研究センター
日本人高齢者、寿命の延伸に伴い身体機能だけでなく「認知機能も向上」—長寿医療研究センター
フレイル予防・改善のため「運動する」「頭を使う」「社会参加する」など多様な日常行動の実施を—都健康長寿医療センター
「要介護度が低い=家族介護負担が小さい」わけではない、家族介護者の負担・ストレスに留意を—都健康長寿医療センター
奥歯を失うと、脳の老化が進む—長寿医療研究センター
介護予防のために身体活動・多様な食品摂取・社会交流の「組み合わせ」が重要—都健康長寿医療センター
高齢男性の「コロナ禍での社会的孤立」が大幅増、コロナ禍で孤立した者は孤独感・コロナへの恐怖感がとくに強い—都健康長寿医療センター
中等度以上の認知症患者は「退院直後の再入院」リスク高い、入院時・前から再入院予防策を—都健康長寿医療センター
AI(人工知能)用いて「顔写真で認知症患者を鑑別できる」可能性—都健康長寿医療センター
認知症高齢者が新型コロナに罹患した場合の感染対策・ケアのマニュアルを作成—都健康長寿医療センター
地域高齢者の「社会との繋がり」は段階的に弱くなる、交流減少や町内会活動不参加は危険信号―都健康長寿医療センター
新型コロナ感染防止策をとって「通いの場」を開催し、地域高齢者の心身の健康確保を―長寿医療研究センター
居住形態でなく、社会的ネットワークの低さが身体機能低下や抑うつ等のリスク高める―都健康長寿医療センター
孤立と閉じこもり傾向の重複で、高齢者の死亡率は2倍超に上昇―健康長寿医療センター
新型コロナの影響で高齢者の身体活動は3割減、ウォーキングや屋内での運動実施が重要―長寿医療研究センター





