身元保証人がいても医療費支払いや遺体引き取りがなされないトラブル、公的支援体制の検討を―日病・相澤会長
2019.7.3.(水)
入院患者に身元保証人がいても、連絡がつかず、医療費の支払いがなされなかったり、遺体や遺品の引き取りがなされないトラブルが生じている。独居高齢者が増える中では、こうしたトラブルを個々の病院に「自身で解決せよ」と求めることは酷であり、何らかの「公的な相談・支援体制」を検討する必要があるのではないか―。
日本病院会の相澤孝夫会長は7月2日に記者会見を行い、このような考えを示しました。

7月2日の定例記者会見に臨んだ、日本病院会の相澤孝夫会長(社会医療法人財団慈泉会相澤病院理事長)
身元保証人がいても、連絡がつかず、医療費支払いや遺体引き取りがなされない
病院に入院するにあたり「身元保証人」が必要なケースがあります。医療費(自己負担)の支払いを保証するため、手術など医療行為の実施にあたって同意が必要なため、不幸にも亡くなった場合に遺体や遺品を引き取ってもらうため、などさまざまな背景があります。
厚生労働省は昨年(2018年)5月に通知「身元保証人等がいないことのみを理由に医療機関において入院を拒否することについて」を発出し、「身元保証人等がいない」ことのみをもって入院を拒否した場合、医師法第19条第1項(いわゆる応召義務)違反となる旨を明確にしています(関連記事はこちら)。
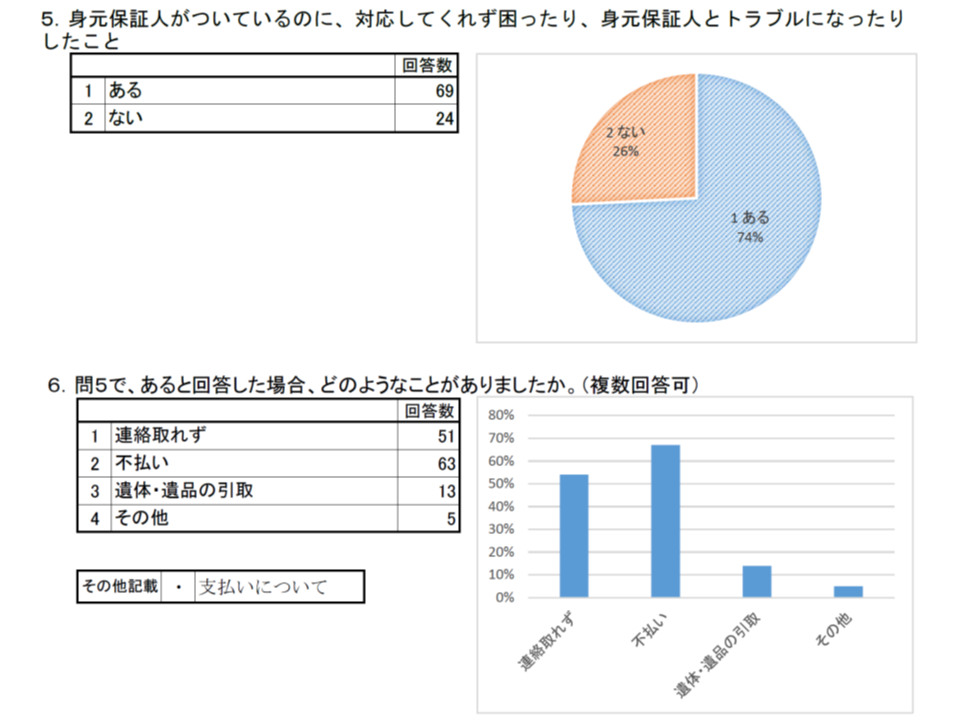
ところで、神奈川県病院協会の調べ(94病院が回答)によれば、97%の病院が入院に当たって身元保証人を求めていますが、うち74%では「身元保証人がいてもトラブルになったことがあった」といいます。具体的には、▼連絡がとれない:73.9%▼不払い:91.3%▼遺体・遺品の引き取り:18.8%―などです(複数回答)。「患者が関係の希薄な親族等の名前を、本人の了承を得ずに記載している」ケースや、「入院に関しては同意したが、以降の関係は拒否するケース」、「電話でも郵便でも一向に連絡がとれない」ケースなどさまざまで、医療費の支払いがなされず「未収金」として計上せざるを得ないことや、遺体の引き取りがなく行政に相談せざるを得ないことが生じています(神奈川県病院協会のサイトはこちら。


人口の高齢化に伴って、1人暮らしの高齢者が増加し「同居家族以外に身元保証を求めざるを得ない」ケース、高齢者夫婦のみの世帯で「同居家族の認知機能が衰えてしまう」ケースなどが増加することから、このような「身元保証人がいてもトラブルが生じる」場面も増えていくと考えられます。
相澤会長は、まず、こうしたトラブルが「都会に限ったこと」なのか(今回は神奈川県病院協会の調査)、「全国に共通することなの」か、実態調査をする必要があるとの考えを提示。都市部での地域コミュニティ崩壊が指摘されて久しいですが、地方でも同様の問題が生じているのか、あるいはまだ地域コミュニティが機能し、こうした問題は稀なのか、自治体や都道府県の病院団体が調べ、傾向を探ることが重要でしょう。
さらに相澤会長は、こうしたトラブルを「個々の病院で解決すべき問題」として放置するのではなく、何らかの「公的な相談・支援体制」を検討する必要があるのではないか、とも指摘します。とりわけ「緊急の手術などが必要だが、身元保証人と連絡がとれない」「遺体や遺品の引き取り先が見つからない」など、複雑な法律問題が関係する事項等については、個別病院に「自身で解決せよ」と求めることは酷でしょう。今後、日病として、さらに多くの病院団体で具体的な検討が進むことが期待されます。
関連して相澤会長は、「改正民法」などにも触れ、「迅速な対応が求められる医療分野については、緩やかな運用などを考える必要がある」ともコメントしています。
2020年4月から施行される改正民法では、例えば「個人根保証契約について、極度額を定めなければその効力を生じない」などの見直しが行われます(法務省のパンフレットはこちら)。根保証とは、一定の限度額(極度額)の範囲で「継続的に生じる債務を、将来にわたり保証する」契約です。医療で言えば、患者Aが入院し長期間の治療を受けるにあたり、病院側と保証人Bとの間で例えば「一定の限度額(極度額)の範囲で、退院までに生じる医療費(自己負担)を、保証人Bが患者Aと連帯して支払います」などと契約するイメージです。
この点、改正民法では「個人が根保証人となる場合には、極度額(上記の「一定の限度額」)を事前に定めておかなければ、その契約は効力を生じない」としています。つまり、事前に「100万円の範囲で医療費を連帯して支払います」などと決めておかなければ、病院側は保証人Bに「医療費を支払ってください」と請求することが一切できなくなってしまうということです。
しかし相澤会長は、「入院の時点で、医療費がどの程度になるか分からないケースも少なくない」と指摘。極度額(一定の限度額)設定が小さければ(保証人側は当然、極度額を低く抑えたいと考える)、それだけ未収金が生じる可能性が高くなってしまうのです。
また厚労省は「身寄りがない人の入院及び医療に係る意思決定が困難な人への支援に関するガイドライン」を作成し(2018年度厚生労働科学研究)、例えば身元保証について「成年後見制度」(これも民法に規定)を活用する手法もあることなどを提示しています。しかし、相澤会長は「自分自身も親族の後見人になるための手続きを行ったことがあるが、非常に複雑で大変である。財産管理など比較的時間に余裕がある場合は成年後見制度は機能するのだろうが、迅速な意思決定が求められる医療現場では、成年後見制度は必ずしも十分に機能しないのかもしれない」と指摘。
こうした民法上の規定などを「医療分野では緩やかに適用・運用する」ことが必要ではないかと問題提起しています。高齢化が進む中では、今後の重要な検討テーマとなりそうです。
【関連記事】
日病が「特定行為研修を修了した看護師」の育成拡大をサポート―日病・相澤会長(2)
オンコール時間を労働時間に含めるのか、副業等の労働時間をどう扱うのか、早急に明確化を―日病・相澤会長(1)
医師の働き方改革論議、「地域医療をどう確保するか」などの議論なく遺憾―日病・相澤会長
「我が国の医療のあり方」を腰を据えて考えなければ、いずれ諸問題が大噴火―日病・相澤会長
勤務医の労働と研鑽との切り分け、「あまりに非現実的」―日病・相澤会長
新専門医制度は「地域で必要とされる優れた臨床医の養成」に主眼を置くべき―日病・相澤会長
消費税問題、税率が20%、30%に上がることも踏まえ「抜本的な対応」も検討すべき―日病・相澤会長
急性期入院医療の評価指標は「看護必要度」でよいのか、再検討が必要―日病・相澤会長
医師確保対策は進めるべきだが、支援病院要件の見直しは拙速を危惧―日病・相澤会長
急性期入院基本料の再編、診療実績に応じた評価は賛成だが、看護必要度には疑問も—日病・相澤会長
10月10日から【病院総合医】育成プログラム申請を受け付け—日病・相澤会長、末永副会長
「病棟の機能」にとどまらず、「病院の機能」も踏まえた診療報酬が必要—日病・相澤会長
卒後6年以上の医師を対象に、2018年度から「病院総合医」養成開始—日病
働き方改革に向け、1年かけて独自に「勤務医の働き方」などのデータ収集—日病・相澤会長
「原点回帰し、新しい未来を創造」、新執行部披露会で相澤日病会長
変えるべきは変え、守るべきは守り、未来へと進む―日病、新会長に相澤孝夫氏を選出
医師の働き方改革に向け、特定行為研修修了看護師の拡充や、症例の集約など進めよ―外保連
相澤病院など26機関を「看護師に特定行為研修を実施する機関」に追加、39都道府県で113機関が指定済―厚労省
看護師特定行為研修、▼在宅・慢性期▼外科術後病棟管理▼術中麻酔―の3領域でパッケージ化―看護師特定行為・研修部会
看護師の特定行為研修、「在宅」や「周術期管理」等のパッケージ化を進め、より分かりやすく―看護師特定行為・研修部会
感染管理など、特定看護師配置を診療報酬算定の要件にできないか検討を—神野・全日病副会長
医師の時間外労働上限、医療現場が「遵守できる」と感じる基準でなければ実効性なし―医師働き方改革検討会
研修医等の労働上限特例(C水準)、根拠に基づき見直すが、A水準(960時間)目指すわけではない―医師働き方改革検討会(2)
「特定医師の長時間労働が常態化」している過疎地の救急病院など、優先的に医師派遣―医師働き方改革検討会(1)
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
勤務医の時間外労働上限、病院経営や地域医療確保とのバランスも考慮―医師働き方改革検討会 第7回(2)
服薬指導や診断書の代行入力、医師でなく他職種が行うべき―医師働き方改革検討会 第7回(1)
業務移管など「勤務医の労働時間短縮策」、実施に向けた検討に着手せよ―厚労省
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
医師事務作業補助体制加算、より実効ある「負担軽減」策が要件に―中医協総会 第387回(2)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
医師の労働時間規制、働き方を変える方向で議論深める―医師働き方改革検討会(2)
勤務医の負担軽減目指し、業務移管など緊急に進めよ―医師働き方改革検討会(1)
タスク・シフティングは段階的に進める方向で議論―医師働き方改革検討会
医師の勤務実態を精緻に調べ、業務効率化方策を検討―医師働き方改革検討会
罰則付き時間外労働規制、応召義務踏まえた「医師の特例」論議スタート—医師働き方改革検討会
医師への時間外労働規制適用に向けて検討開始、診療報酬での対応も視野に—厚労省
医師も「罰則付き時間外労働の上限規制」の対象とするが、医療の特殊性も検討―働き方改革
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
医師の働き方改革、細部論議の前に「根本的な議論」を改めて要請―四病協
医師の働き方改革に向け、議論の方向を再確認してもらうための提言行う—四病協
地方勤務の意思ある医師、20代では2-4年を希望するが、30代以降は10年以上の希望が増える—厚労省
医師の働き方改革、地域医療提供体制が崩壊しないよう十分な配慮を―四病協
単回使用医療機器、「単回使用とした理由」「複数回使用製品を製造できない理由」など透明化せよ―日病・相澤会長
単回使用医療機器、医療安全確保のため「院内で洗浄・滅菌しての再利用」は認められない—厚労省
【病院総合医】育成プログラム認定施設、2019年1月に134施設へ拡大―日病
【病院総合医】養成する施設、2018年度は91病院を認定―日病
10月10日から【病院総合医】育成プログラム申請を受け付け—日病・相澤会長、末永副会長
病院の機能分化・連携を進め、効率的でやさしさを備えた医療提供体制を構築―日病・相澤会長インタビュー(2)
適切なデータから、各病院が「地域の状況」と「等身大の姿」を把握してほしい―日病・相澤会長インタビュー(1)




