医師の働き方改革論議、「地域医療をどう確保するか」などの議論なく遺憾―日病・相澤会長
2019.2.26.(火)
医師の働き方改革に向けた議論が進められ、原則960時間以内(いわゆるA水準)、救急など地域医療確保に不可欠な場合には当面1860時間以内(いわゆるB水準)などの時間外労働上限案が提示されている。しかし、病院側では「想像を絶する努力」をしなければ、これをクリアすることはできない。またB水準医療機関として特定される要件として、「救急車受け入れ台数が年間1000件以上」などが示されているが、病院団体への事前のすり合わせもなく、非常に遺憾である。怒りすら覚える―。
日本病院会の相澤孝夫会長は、2月26日の定例記者会見でこのような見解を述べました。

2月26日の定例記者会見に臨んだ、日本病院会の相澤孝夫会長(社会医療法人財団慈泉会相澤病院理事長)
なお、同日の記者会見では、ほかに▼医療人材確保・育成費用に関する調査結果▼新専門医制度に関するアンケート調査結果―の報告も行われており、これらは別稿でお伝えします。
時間外上限クリアには、医師増員が必要だが、地域には医師がいない
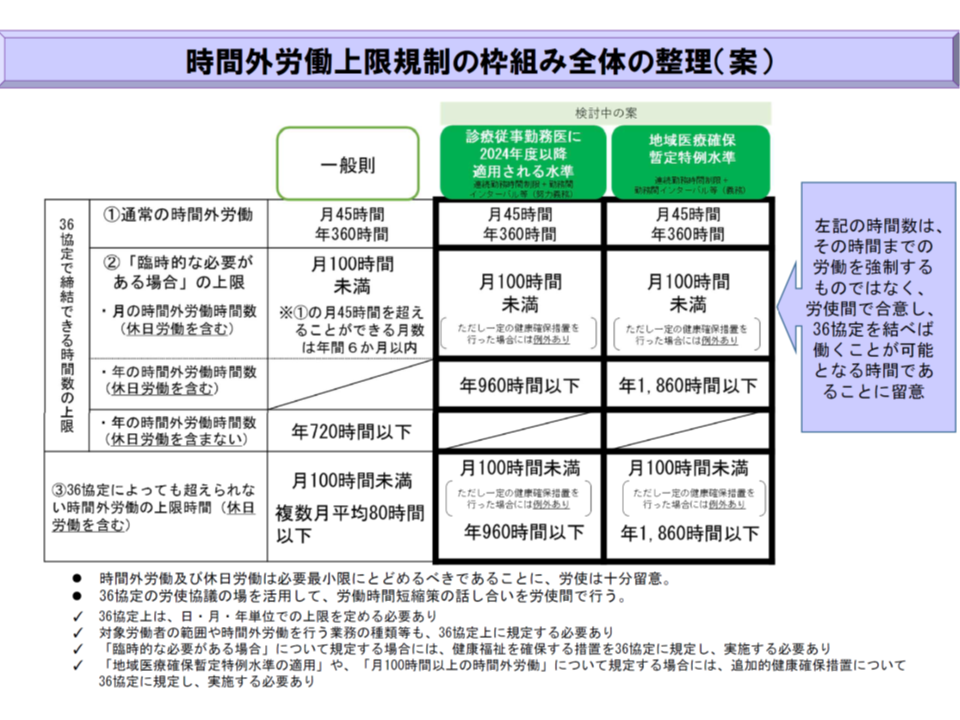
厚生労働省の「医師の働き方改革に関する検討会」(以下、検討会)の議論が大詰めを迎えています。これまでに、勤務医の時間外労働上限(いわゆる36協定を結んでも超過できない基準)について、▼原則として年960時間以内・月100時間未満(いわゆるA水準)▼救急医療機関など地域医療確保のために必要な特例水準として年1860時間以内(いわゆるB水準)▼研修医など医療技能獲得のために必要な水準として年1860時間(いわゆるC1・C2水準)―という案が厚労省から示されています(関連記事はこちらとこちら)。
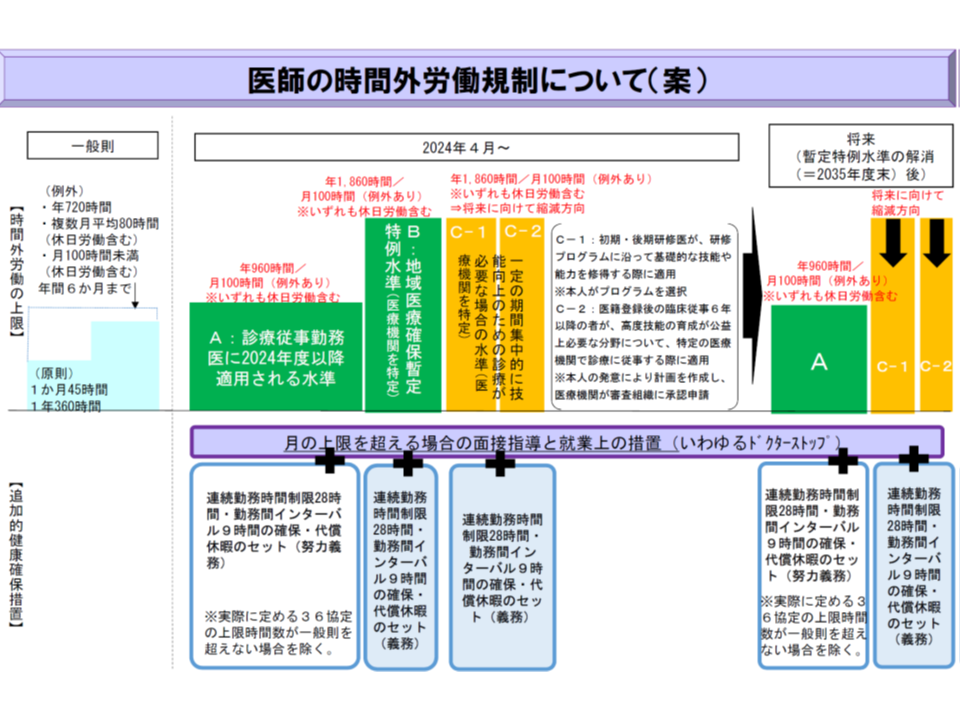
これら上限は2024年4月から適用されることとなり、すべての医療機関で「労働時間の管理」を徹底した上で、「労働時間の短縮」を可能な限り進め、A水準(年間960時間以内)クリアを目指すことになります。
ただし、救急医療機関などでは、労働時間短縮をしてもなおA水準をクリアすることが難しいと考えられるため、一定の要件を満たすことを条件に都道府県知事の特定を受けた上で、B水準(年間1860時間以内)クリアを目指すことになります(関連記事はこちらとこちら)。
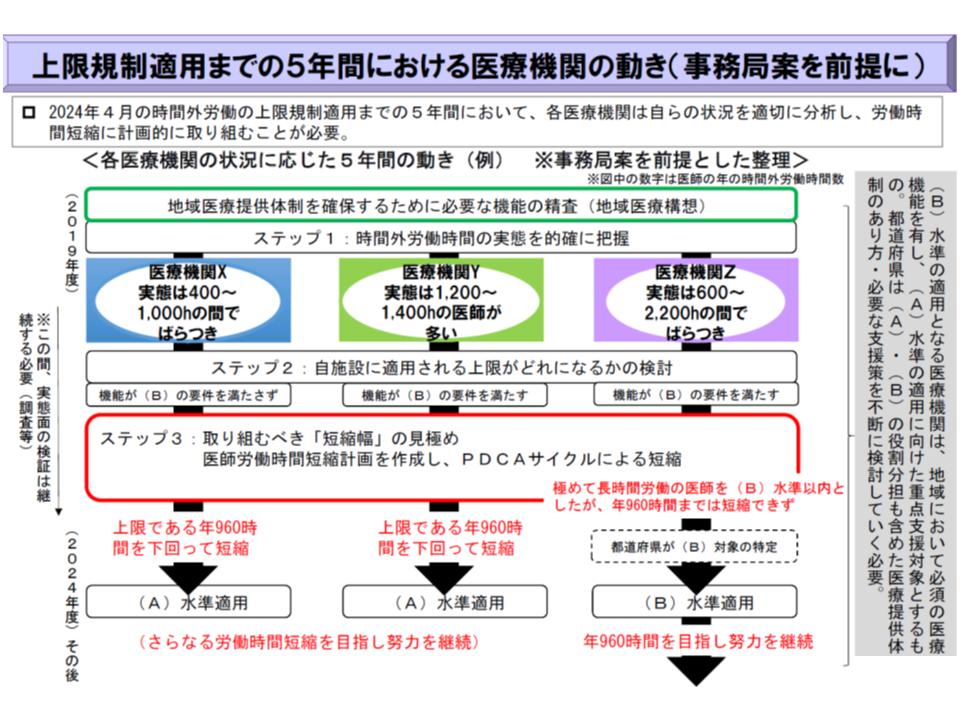
2月23日の日病常任理事会では、「こうした上限をクリアするためには医師の増員が必要となるが、費用が嵩むことは当然として、そもそも地域に医師がいない。タスク・シフティング(業務移管)の必要性も言われるが、業務のシフトを受ける看護師等の教育も必要となり、そこでも費用が嵩むと同時に、やはり地域での看護師確保も難しい。想像を絶する努力をしなければ上限クリアはできない」との悲鳴が出ていることを相澤会長は紹介しました。
また、個別病院の努力には限界があるため、地域で、例えば「救急患者が各病院に分散されるような体制を組む」(1病院に救急患者が集中すれば、当該病院の医師負担が過重になってしまうため)などの、機能分化・連携の強化がどうしても必要となります。しかし、「病院の機能分化・連携の強化は20年以上も前から指摘されているが、十分には進んでない。これをあと5年間(2024年3月まで)で進められるのか」といった疑問の声も多数出ているといいます。
さらに、上限クリアにおいては、「宿日直」が労働と扱われるのか、労働ではないと扱われるのかが、非常に重要となります。例えば、週に1回、16時間の宿日直があったとして、これが「労働である」とされれば、それだけで時間外労働が768時間になってしまいます。この点について、検討会では「労働とみなされない宿日直許可の基準」を、現代の医療実態に沿ったものに改訂することが決まっていますが、その見直し内容は必ずしも明確になっておらず、医療現場での不安は非常に大きいようです(関連記事はこちらとこちらとこちら)。
こうしたことを考えれば、上限クリアをするために「診療時間の縮小」や「救急搬送患者の受け入れ制限」などをしなければならない病院の出てくる可能性も小さくありません。これでは、「地域医療を守る」ことはできず、また病院によっては「経営の維持」が困難になるところも出てきそうです。相澤会長は、「時間外労働の上限をはじめとする働き方改革の制度づくりの議論はなされているが、その上で、どう地域医療を守るのか、といった議論がまったくなされていない」と指摘。
さらに、B水準(1860時間以内)として特定されるための要件として、「2次・3次救急医療機関」で、かつ「年間の救急車受け入れ台数が1000件以上」などの要件案が示されていますが、「同じ救急車受け入れでも、夜間と日中、平日と休祭日では、まった意味合いが異なる。1000件の根拠はどこにあるのか」と疑問を呈した上で、「要件案を示す前に病院団体と、実現可能性などをすり合わせるべきだが、そうしたことが一切ない。極めて遺憾であり、怒りすら覚える」と強い調子で述べました。
検討会では、「医師の健康確保」と「地域医療の確保」とは、トレードオフの関係(一方を求めれば、他方を犠牲にしなければならない)にはない、ことが確認され、「両立」が不可欠とされています。しかし、「労働時間の短縮」論議は、その必要性も含めてさまざま指摘・提案がされますが、「どのように地域医療を確保していくのか、どういった体制を組んで救急患者に対応するのか」などの議論は活発とは言い難い状況です。検討会では、「働き方改革」に関する制度を固める(2019年3月までに結論を得なければならない)場であり、後に、別の場などで「地域医療確保」論議を行うことになると思われますが、この議論が不十分な点に医療現場の不安は大きくなっているようです。
【関連記事】
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
勤務医の時間外労働上限、病院経営や地域医療確保とのバランスも考慮―医師働き方改革検討会 第7回(2)
服薬指導や診断書の代行入力、医師でなく他職種が行うべき―医師働き方改革検討会 第7回(1)
業務移管など「勤務医の労働時間短縮策」、実施に向けた検討に着手せよ―厚労省
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
医師事務作業補助体制加算、より実効ある「負担軽減」策が要件に―中医協総会 第387回(2)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
医師の労働時間規制、働き方を変える方向で議論深める―医師働き方改革検討会(2)
勤務医の負担軽減目指し、業務移管など緊急に進めよ―医師働き方改革検討会(1)
タスク・シフティングは段階的に進める方向で議論―医師働き方改革検討会
医師の勤務実態を精緻に調べ、業務効率化方策を検討―医師働き方改革検討会
罰則付き時間外労働規制、応召義務踏まえた「医師の特例」論議スタート—医師働き方改革検討会
医師への時間外労働規制適用に向けて検討開始、診療報酬での対応も視野に—厚労省
医師も「罰則付き時間外労働の上限規制」の対象とするが、医療の特殊性も検討―働き方改革
医療・介護従事者の意思なども反映した供給体制の整備を—働き方ビジョン検討会
医師偏在是正の本格論議開始、自由開業制への制限を求める声も―医師需給分科会
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師偏在対策を検討し、早期実行可能なものは夏までに固め医療計画に盛り込む—医療従事者の需給検討会
医師の働き方改革、細部論議の前に「根本的な議論」を改めて要請―四病協
医師の働き方改革に向け、議論の方向を再確認してもらうための提言行う—四病協
地方勤務の意思ある医師、20代では2-4年を希望するが、30代以降は10年以上の希望が増える—厚労省
医師の働き方改革、地域医療提供体制が崩壊しないよう十分な配慮を―四病協
「我が国の医療のあり方」を腰を据えて考えなければ、いずれ諸問題が大噴火―日病・相澤会長
勤務医の労働と研鑽との切り分け、「あまりに非現実的」―日病・相澤会長
新専門医制度は「地域で必要とされる優れた臨床医の養成」に主眼を置くべき―日病・相澤会長
消費税問題、税率が20%、30%に上がることも踏まえ「抜本的な対応」も検討すべき―日病・相澤会長
急性期入院医療の評価指標は「看護必要度」でよいのか、再検討が必要―日病・相澤会長
医師確保対策は進めるべきだが、支援病院要件の見直しは拙速を危惧―日病・相澤会長
急性期入院基本料の再編、診療実績に応じた評価は賛成だが、看護必要度には疑問も—日病・相澤会長
10月10日から【病院総合医】育成プログラム申請を受け付け—日病・相澤会長、末永副会長
「病棟の機能」にとどまらず、「病院の機能」も踏まえた診療報酬が必要—日病・相澤会長
卒後6年以上の医師を対象に、2018年度から「病院総合医」養成開始—日病
働き方改革に向け、1年かけて独自に「勤務医の働き方」などのデータ収集—日病・相澤会長
「原点回帰し、新しい未来を創造」、新執行部披露会で相澤日病会長
変えるべきは変え、守るべきは守り、未来へと進む―日病、新会長に相澤孝夫氏を選出





