「増加する足元の介護ニーズ」と「減少する将来の介護ニーズ」の双方にどう応えるべきか―介護保険部会
2019.9.17.(火)
地域によっては、介護ニーズの状況が大きく変わっていく。ある地域では、今後も介護ニーズが増加し続けるが、別の地域では、今後しばらくすると介護ニーズは減少に転じる。こうした複雑な状況に対し、2021-23年度を対象とする第8期介護保険事業(支援)計画でどう対応していくべきか―。
9月13日に開催された社会保障審議会・介護保険部会では、こういった議論が行われました。
今後の介護サービス提供体制を考えるにあたり、非常に重要テーマとなり、国・自治体・サービス提供者・利用者の全員で知恵を絞る必要があります。

9月13日に開催された、「第81回 社会保障審議会 介護保険部会」
目次
施設サービスにさまざまなサービスを組み合わせ、複雑なニーズ推移への対応を検討
介護保険制度は「3年を1期」として、サービス提供体制の整備や、保険料の設定などが行われ、2021-23年度を対象とする「第8期介護保険事業(支援)計画」に向けた制度改正論議が進められています。
第7期計画(2018-20年度対象)までは、「2025年」を目指し、いかに介護サービス提供体制を充実していくか、という観点で検討が進められてきました。2025年には、いわゆる団塊の世代がすべて75歳以上の後期高齢者となることから、今後、介護ニーズが飛躍的に増加していきます。このニーズに応えられるだけの介護サービスを確保しなければならないためです。
しかし、厚生労働省の試算によれば、2025年から2040年にかけて、高齢化の進行スピードは鈍化し、一方で、高齢者を支える現役世代の人口が急速に減少していくことが分かっています。このため、▼いかに支え手を確保していくか▼いかに少ない支え手で効率的なサービス提供を行っていくか―が重要な視点となるのです(関連記事はこちらとこちら。
さらに、より細かく見ていくと、(1)すでに高齢化のピークを過ぎ、介護ニーズが減少モードに転じた地域もある(2)高齢化のピークは迎えていないが、近くピークを迎え、その後介護ニーズが減少する地域もある(3)高齢化が今後も進み、介護ニーズが増大を続ける地域もある―ことも分かってきました。こうした「地域特性」をどう考えていくかが、第8期計画作成において極めて重要な視点となるのです。
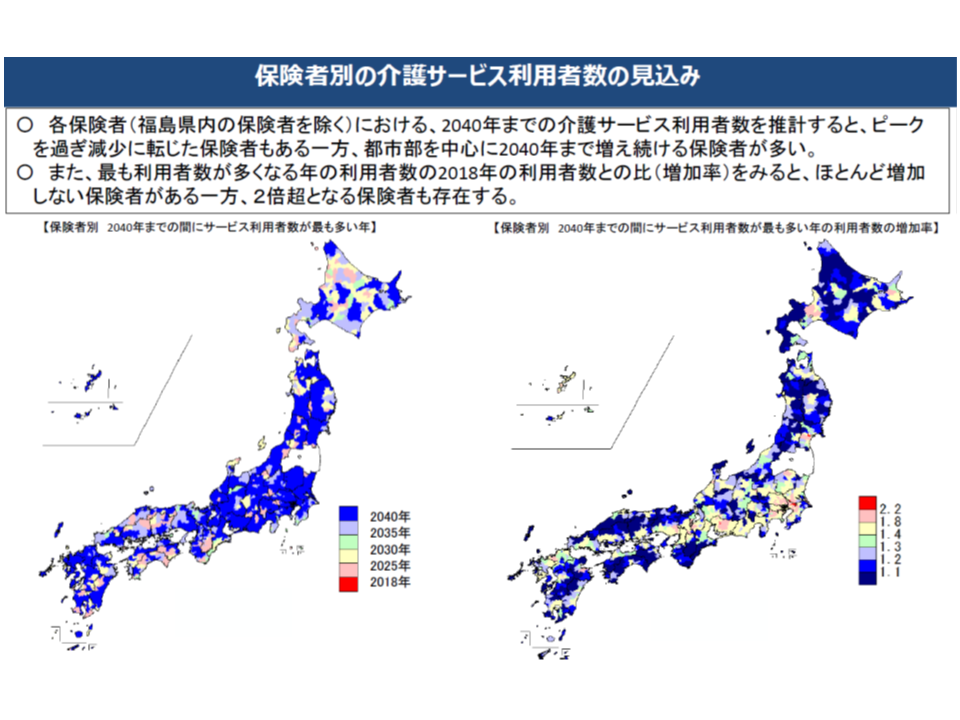
とくに(2)のような地域では、将来の介護ニーズ減少を踏まえれば、闇雲にサービス量を充実していけば、いずれ「介護施設や人材が余ってしまう」ことになります。とは言え、足元の介護ニーズ増加に対し、「将来のことを考え、皆さんは介護サービス受給を我慢してください」と求めることもできません。介護分野では、これまでに経験したことのない事態に直面していると言えます。
この点、9月13日の介護保険部会では、佐藤主光委員(一橋大学国際・公共政策大学院、大学院経済学研究科教授)や井上隆委員(日本経済団体連合会常務理事)からは「将来を考え、転用等が可能なサービス提供体制を構築する必要がある」との指摘がありました。
また東憲太郎委員(全国老人保健施設協会会長)も「安易な介護保険施設の整備には慎重であるべき」との考えを示しました。東委員は、さらに具体的に「特別養護老人ホームの『待機待ち』について、他の施設やサービスがこれを吸収できている部分もある(つまり待機者を額面通りカウントすべきではない)」とコメントしています。
しかし、一般に特別養護老人ホームには「重度者」の入所が想定されており、特定施設入居者生活介護などが、「放置はできない」として、無理をして重度者を受け入れていることも考えられます。これを「吸収できているから待機者は特別養護老人ホームのニーズとしてカウントしない」とすることは好ましくないでしょう。待機者の実情などを精査し、それこそ「慎重に」検討していく必要があります。
このように第8期計画では、「足元の介護ニーズ増大」と「将来の介護ニーズ減少」との双方にマッチするようなサービス提供体制を考えなければならず、これまでとは「異なる視点・考え方」が必要になります。その「解」は見つかっておらず、これから介護保険部会で検討していくことになります。
ただし、厚労所老健局総務課の黒田秀郎課長は、「保育分野では、類似の構造になっている(現時点ではニーズを充足できておらずサービス充実が必須だが、将来の少子化進行も考慮しなければならない)。そこでは、『保育所(施設)の整備』一辺倒ではなく、『小規模保育所の設置認可』や『保育ママ制度』(自宅を保育園代わりのようにし、1人の保育ママで子供3人までを預かることを認める制度、言わば『極小保育所』)を組み合わせ、現在と将来とのマッチを考えている」ことを終了後の記者会見で紹介しました。こうした取り組みもヒントにして、介護分野でも、介護保険施設とさまざまなサービスの組み合わせを探っていくことになりそうです。そこでは「新たな類型の介護保険サービス」が必要となってくるかもしれません。
「都市部では地価や建設費が高く、介護保険施設の建設が困難」な状況をどう考えるか
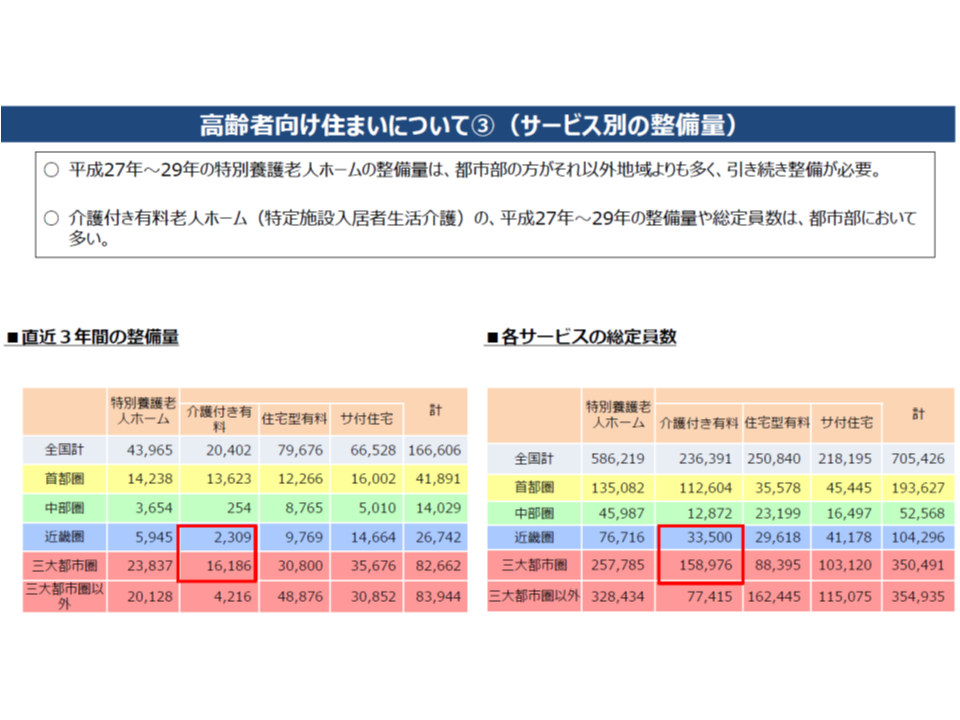
また、介護サービス提供体制、特に施設サービスを整備する上では、ニーズ以外の制約要件が地域によって異なることも考えなければいけません。端的に言えば、東京23区をはじめとする都市部では、地価が高いために、介護保険施設(特別養護老人ホーム、介護老人保健施設、介護医療院)の整備が困難なのです(現行の介護報酬では、土地の取得や建設費を賄いきれないと指摘される)。もちろん、厚労省も手を拱いているわけではなく、▼土地・建物の賃貸借契約による特別養護老人ホーム設置を認める(所有が原則)▼民間マンション等の一部を介護保険施設とすることを可能とする―などの取り組みを進めていますが、抜本的な手立てとは言いにくい状況です。

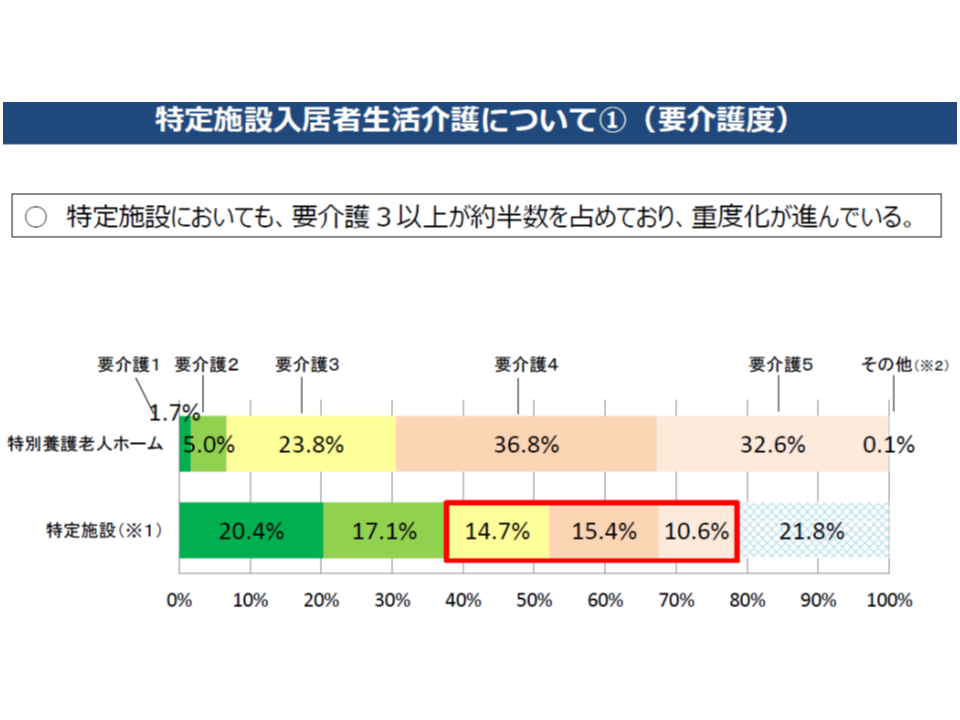
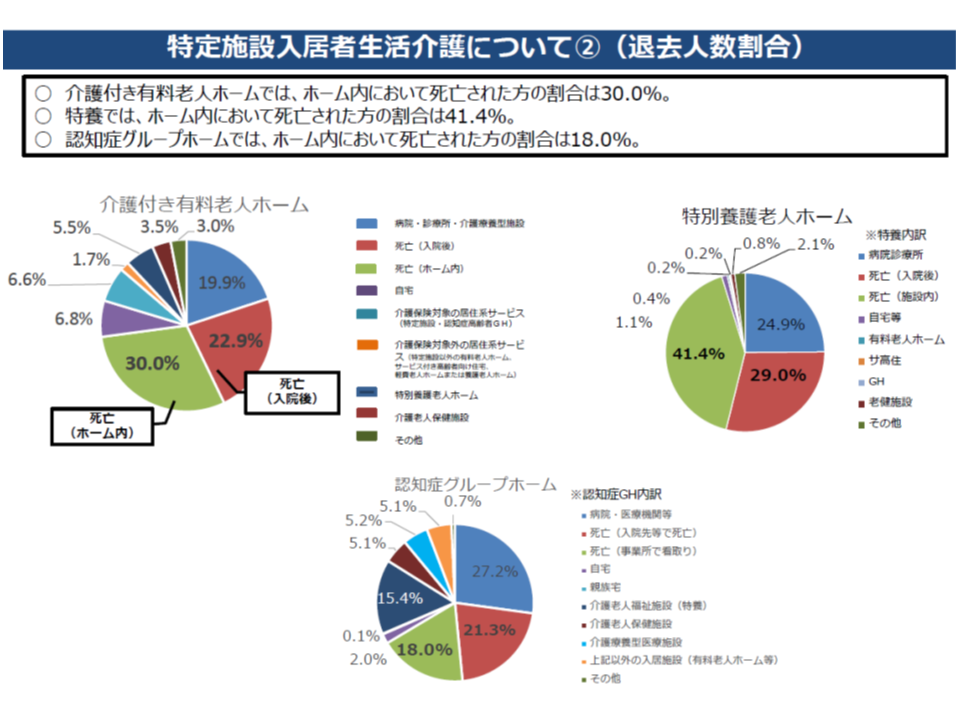
この点、厚労省の調べによれば特定施設入居者生活介護(有料老人ホームやサービス付き高齢者向け住宅のうち、一定の条件を満たし、介護保険の適用となっているもの)が、介護保険施設の「代替サービス」となっている現状があります。具体的には、▼約半数弱が要介護3以上であり、重度者の受け皿としての役割を一定程度果たしている▼契約終了のうち半数以上が死亡退去であり、「終の棲家」としての機能も一定程度果たしている▼自己負担が低額な特定施設もあり、必ずしも「高所得者向け」であるとは言い切れない―という現状があります。
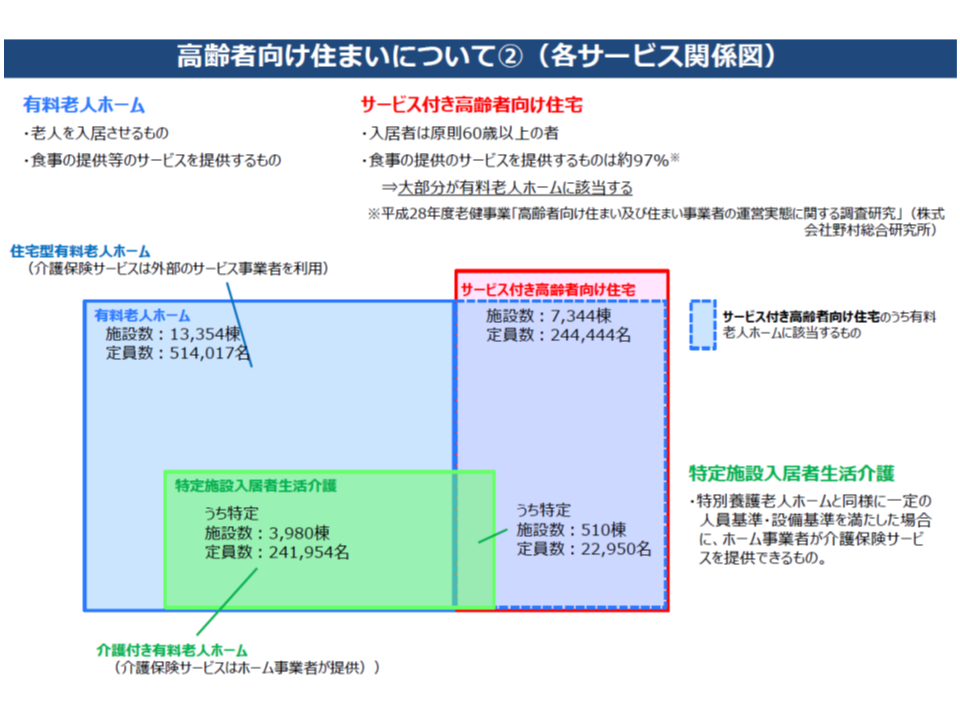
こうした点を踏まえ、河本滋史委員(健康保険組合連合会常務理事)や安藤伸樹委員(全国健康保険協会理事長)らは、「居宅サービス、施設サービス、居住系サービスを組み合わせて、効率的な『地域特性を踏まえた』サービス提供体制を構築する必要がある」との考えを示しました。「重度者は施設介護」という固定観念にとらわれず、さまざまなサービスでの対応可能性を探っていくことが重要です。
ただし、上述の「地域によって異なる介護ニーズの推移」とも関連しますが、江澤和彦委員(日本医師会常任理事)や齋藤訓子委員(人日本看護協会副会長)は「特定施設入居者生活介護のサービス提供体制を詳しく分析する必要がある」と提言しています。
特定施設入居者生活介護には「重度者を数多く受け入れている」「看取りを行っている」実態がありますが、医療・看護・介護のマンパワー等が、こうした実態に見合ったものになっているのかを両委員は強く心配しているのです。江澤委員は「特定施設入居者生活介護において人材強化が必須の検討テーマになる」と見通しています。
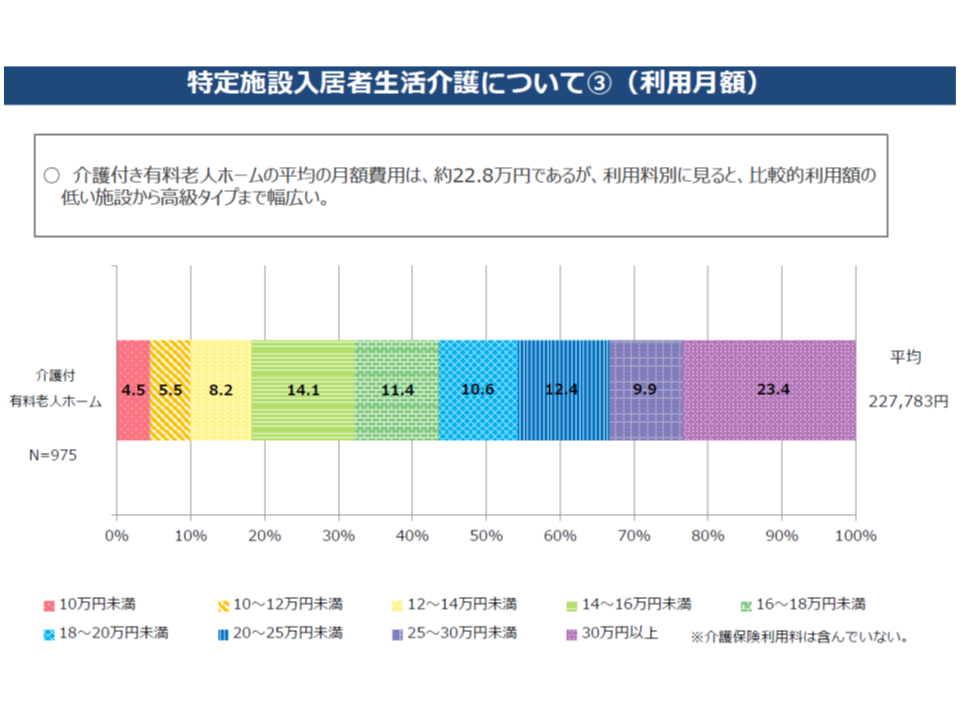
一方、特定施設入居者生活介護の中には、高額な利用料を設定しているところもあります。都市部での安定運営を考えれば「高額な利用料」設定をしなければならないこともあり、これを責めることはできません。しかし、「高額とはいえ特定施設入居者生活介護が整備されているので、介護ニーズには数字上、対応できている。これ以上のサービス充実は不要である」と低所得者を切って捨てることも許されず、地域の要介護者の▼要介護度▼所得▼家族構成▼ウォンツ(言わば何を期待しているのか)―などを詳しく調べ、これらを可能な限り満足させるサービス提供体制の整備が期待されます。伊藤彰久委員(日本労働組合総連合会総合政策局生活福祉局長)も、こうした点への配慮した「バランスのとれたサービス提供体制の整備」の重要性を強調しています。

なお、津下一代委員(あいち健康の森健康科学総合センターセンター長)は「介護保険事業(支援)計画を事後にしっかりと評価し、改善していくことが重要だが、現時点ではその評価が必ずしも十分とは言えないのではないか」と指摘しています。冒頭に述べたとおり、介護保険事業(支援)計画は3年を1期としており、また間隙が生じることは許されないため、「前期の途中で中間評価を行い、それをもとに次期計画を立てる」こととなります。このため、前期計画の成果を十分に勘案して評価することは確かに困難です。ただし、中間評価の時点では、「前期計画の一定部分の評価」+「前々期計画終了後の評価」を行っていると考えることもできます。
この点、黒田総務課長は「第7期計画よりインセンティブ交付金(保険者機能推進交付金、自立支援・重度化防止に実際に取り組み、成果も出す自治体により多くの補助金を交付する仕組み)も、『自治体が自ら振り返り、自身に取り組みの課題などに気付いてもらう』ことを狙ったものである。計画の評価充実をさらに進めていきたい」との考えを示しました。
地域の医療提供体制について定める医療計画(都道府県が作成する6年を1期とする計画)においても「事後評価」の重要性が度々指摘されてきており、介護保険でもこうした考えが今後重視されていくことになるでしょう。
1000万人超も養成されている認知症サポーター、さらなるステップアップに期待
サービス提供体制を整備する際には、「認知症高齢者」対策も重要な検討要素の1つとなります。
今後、新たに関係閣僚会議で取りまとめられた「認知症施策推進大綱」に沿ったサービスや研究等の充実が進められますが、介護保険部会では「サポーター制度のさらなる充実」を求める声が多数出されています(関連記事はこちら)。
「認知症施策推進大綱」の前身である新オレンジプラン(認知症施策推進総合戦略、2015年1月策定、2017年7月改定)では、「認知症サポーター養成」に力を入れることを掲げ、今年(2019年)6月時点で1164万人が養成されています。認知症サポーターは、90分程度の講座を受け「認知症に関する正しい知識を持ち、認知症に対する正しい理解を得た」人で、地域や職域において認知症患者やその家族に、可能な範囲で手助けを行うことが期待されています。
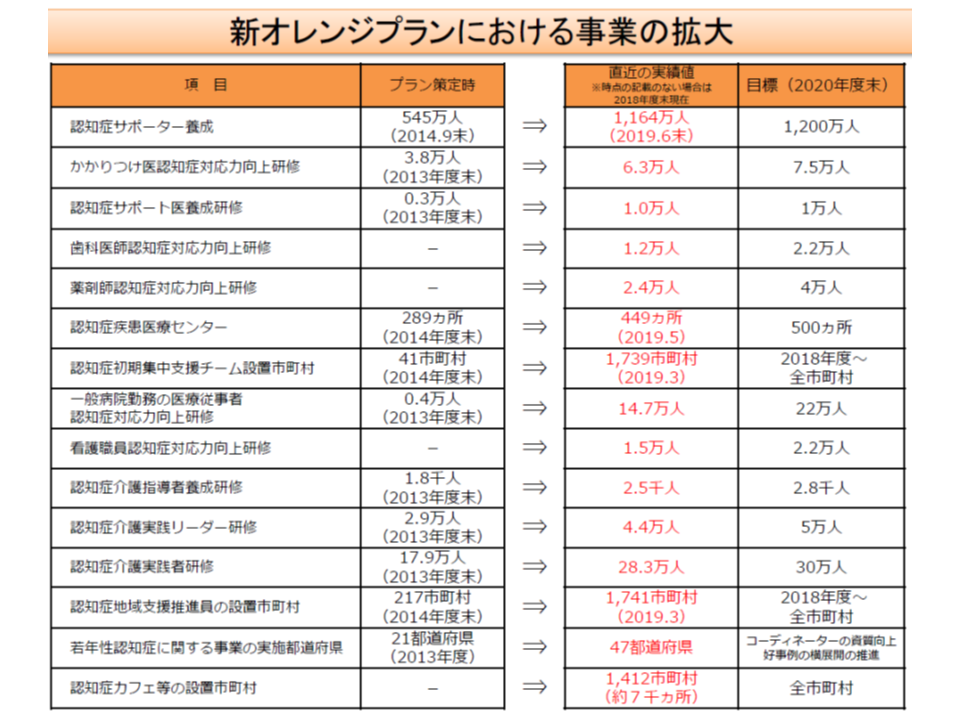
津下委員や鈴木隆雄委員(桜美林大学大学院自然科学系老年学研究科教授)、山際淳委員(民間介護事業推進委員会代表委員)らは、この認知症サポーターが1000万人超(10人に1人程度)も養成されている現状をふまえ「さらに一歩踏み出せる」ような取り組みを進めることを提案しています。鈴木委員は、「徘徊が疑われるような方を見かけた場合に、一言、声をかけられるようなブラッシュアップ研修」などの創設を、山際委員は「認知症サポーターに、認知症施策などに関する最新情報を提供する」ことなどを求めています。

【関連記事】
介護保険制度の「給付と負担」論議スタート、被保険者年齢などにまで切り込むか―社保審・介護保険部会
介護助手の活用、介護事業所管理者へのマネジメント力向上研修、介護の魅力PRなどを進めよ―介護保険部会
かかりつけ医と専門医の連携による認知症「予防」、医療・介護スタッフの認知症対応力向上など目指せ―介護保険部会(1)
高齢化踏まえ、介護離職ゼロを目指し、既存資源も活用した介護サービスの整備を―社保審・介護保険部会
介護予防・重度化防止に向けた「地域支援事業」を各市町村でさらに推進せよ―介護保険部会
介護保険改革論議スタート、給付と負担の見直し・事業所等の大規模化・人材確保などが重要テーマ―介護保険部会
地域住民同士の互助を進め、医療・介護等の専門家の知恵も借りて「地域づくり」進めよ―厚労省・大島老健局長
「住民の集い」「互助」「専門職の知恵の出し合い」を進め、地域づくりに資する介護保険制度を構築―厚労省・大島老健局長
新たな【特定処遇改善加算】の加算率、訪問介護では6.3%・4.2%、介護療養では1.5%・1.1%など―介護給付費分科会(1)
2017年度創設の新介護職員処遇改善加算Iで、介護職員給与は1万3660円増加―介護給付費分科会(1)
介護職員処遇改善加算の新区分、キャリアパス要件IIIの内容や手続きを詳説―厚労省
介護職員処遇改善加算の新区分、4月から算定するためには「4月15日」までに届け出を―厚労省
定期巡回・随時対応で13.7%、看多機で10.2%の新たな介護職員処遇改善加算を創設―社保審・介護給付費分科会
来年度(2017年度)から、介護職員処遇改善加算に上位区分設けることを了承―社保審・介護給付費分科会
2018年度から重度化予防等に力を入れる自治体に重点補助―厚労省・介護保険等課長会議(1)
フレイル対策と介護予防の一体実施、「無関心層の参加」が重要課題―社保審・介護保険部会
要介護者の自立支援に向けた取り組み実績に基づき、市町村などに交付金—介護保険部会
2018年8月から高所得者の介護サービス利用料を3割に、介護療養からの新転換先「介護医療院」を創設
介護保険の3割負担、個人単位で2018年8月から導入―厚労省
介護保険制度改革案で意見まとめ、利用者負担や総報酬割は両論併記―社保審・介護保険部会
軽度者への生活援助サービス、総合事業への移行は時期尚早―社保審・介護保険部会(2)
介護保険、現役並み所得者での3割負担を厚労省が提案―社保審・介護保険部会(1)
在宅医療・介護連携、連携の手順を明確にし、都道府県による市町村支援を充実―社保審・介護保険部会
40-64歳が負担する介護保険の保険料、どこまで公平性を求めるべきか―介護保険部会(2)
能力に応じた利用者負担を求めるべきだが、具体的な手法をどう考えるべきか―介護保険部会(1)
全国平均より著しく高額な「福祉用具の貸与価格」を設定するには保険者の了承が必要に―介護保険部会(2)
「軽度者への生活援助」の地域支援事業への移行、要支援者の状況検証が先―介護保険部会(1)
要支援者への介護サービス、総合事業への移行による質低下は認められず―介護保険部会(2)
地域包括支援センター、「土日の開所」や「地域での相談会実施」など相談支援機能の拡充を―介護保険部会(1)
ケアプラン作成費に利用者負担を導入すべきか―介護保険部会
介護従事者の処遇改善に向け、来年度(2017年度)に臨時の介護報酬改定―介護保険部会(2)
要介護認定の「更新」有効期間、上限を現在の24か月から36か月に延長―介護保険部会(1)
介護保険の被保険者対象年齢、「40歳未満」への引き下げは時期尚早―介護保険部会
介護費用の分担、現役世代の頭割りを維持すべきか、負担能力も勘案していくべきか―介護保険部会(2)
所得の高い高齢者、介護保険の利用者負担を2割よりも高く設定すべきか―介護保険部会(1)
介護保険の福祉用具貸与・販売や住宅改修、標準価格を導入すべきか―介護保険部会(2)
軽度者への生活援助、保険給付のあり方などめぐり激論続く―介護保険部会(1)
介護人材不足に元気高齢者の協力やロボット活用を、2025年に向けた生産性向上を検討―介護保険部会
要支援者のケアマネジメント、地域包括支援センターの業務から外すべきか―介護保険部会
適切なケアマネジメントの推進に向け、「特定事業所集中減算」の是非も論点に―介護保険部会
「あるべきでない地域差」是正に向け、市町村へのインセンティブ付与などを検討―介護保険部会
在宅医療・介護連携の推進、市町村と医師会との連携が不可欠―社保審・介護保険部会
軽度の要介護者への生活援助サービス、介護保険から地域支援事業に移行すべきか―社保審・介護保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
市町村が▼後期高齢者の保健事業▼介護の地域支援事業▼国保の保健事業—を一体的に実施―保健事業・介護予防一体的実施有識者会議
高齢者の保健事業と介護予防の一体化、「無関心層」へのアプローチが重要課題―保健事業・介護予防一体的実施有識者会議
高齢者の保健事業と介護予防の一体化に向け、法制度・実務面の議論スタート―保健事業・介護予防一体的実施有識者会議
2025年度には介護人材が34万人不足、処遇改善などで年間6万人の確保を目指す―厚労省
健康寿命延伸・ICT活用、2040年度に必要な医療・介護人材は935万人に圧縮可能―経済財政諮問会議
2019年10月からの特定処遇改善加算、経験・技能ある介護職員を最優先に―2019年度介護報酬改定QA(2)
2019年10月からの特定処遇改善加算で、Q&Aを公開―2019年度介護報酬改定QA(1)
常勤介護職員の月給、2017年度から18年度にかけて1万850円アップ―介護給付費分科会(1)
2019年10月に新設される【特定処遇改善加算】、事業所等の柔軟な裁量認める―介護給付費分科会
2019年10月予定の消費税率引き上げに伴い、介護報酬の基本単位数を引き上げ―介護給付費分科会(2)
新たな【特定処遇改善加算】の加算率、訪問介護では6.3%・4.2%、介護療養では1.5%・1.1%など―介護給付費分科会(1)
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
医療計画中間見直しに向け、2019年中に指標追加などの見直し方向を固める―医療計画見直し検討会
2020年度の「第7次医療計画中間見直し」に向け、5疾病5事業等の進捗状況を確認―医療計画見直し検討会
介護施設・在宅医療、2018年度からの計画的な整備を—医療計画見直し検討会(1)
在宅医療などの必要量、一般病床における資源投入量の少ない患者をどう考えるか―医療計画見直し検討会(2)
2018年度からの在宅医療、「療養病床の医療区分1患者」の7割など見込んで整備—医療計画見直し検討会(1)
医師・看護師確保策や在宅医療・訪問看護の整備目標など、医療計画に具体的に記載を—厚労省
2018年度からの医療計画、5疾病・5事業などの政策循環を強化し、介護保険計画との整合性確保を—厚労省
医療連携の推進、介護施策との整合性確保などを柱とする第7次医療計画の方向性固まる―医療計画見直し検討会
第7次医療計画の作成指針の議論が大詰め、厚労省が叩き台示す―医療計画見直し検討会
5疾病・5事業、2018年度からの第7次医療計画で「指標」も含めて見直し―厚労省・医療計画検討会(2)
医療資源投入量の少ない患者、基準病床数の「平均在院日数短縮」で勘案―厚労省・医療計画検討会(1)
都道府県の脳卒中・急性心筋梗塞対策、予防や回復期・慢性期のリハビリなども重視―厚労省・医療計画検討会
救急搬送患者の受け入れ実績が芳しくない3次・2次救急には何らかの対応も―厚労省・医療計画検討会
2018年度からの医療計画、CT・MRIの配置状況や安全確保状況なども考慮―厚労省・医療計画検討会(2)
次期医療計画での基準病床数の算定式、平均在院日数の動向は地域別に考えるべきか―厚労省・医療計画検討会(1)
5疾病・5事業は第7次医療計画でも維持、肺炎は脳卒中対策などの中で勘案―厚労省・医療計画検討会(2)
2次医療圏、5疾病・5事業それぞれの特性も踏まえた設定を―厚労省・医療計画検討会(1)
疾病ごと・事業ごとの医療圏設定推進など、2018年度からの第7次医療計画に向けて検討―厚労省・医療計画検討会
地域医療構想策定に向け、「地域で欠けている医療機能」や「医療提供体制の評価」が必要―厚労省・神田医政局長
2040年に向けた社会保障改革、19年夏には厚労省が健康寿命延伸や医療・福祉サービス改革プラン策定―社保審
2040年を見据え、医療機関・介護事業所等の統合・再編等を検討―厚労省




