大学病院での医師働き方改革に向け、「人員の確保、ICT化の推進」、これらを下支えする「財源の確保」が必要不可欠—医学部長病院長会議
2024.9.17.(火)
2024年度からの医師働き方改革により、大学病院でも業務効率化等を進めているが、限界があり、「人員の確保」「ICT化の推進」、さらにこれらを下支えする「財源の確保」が必須である—。
また、「診療」はもちろん、「研究」「教育」に割く時間も減少している点が心配され、大学病院の医師・研究者等をサポートする体制の整備が必要である—。
全国医学部長病院長会議が9月11日に公表した「大学病院の医師の働き方改革に関するアンケート調査結果」から、こうした状況が明らかになりました(医学部長病院長会議のサイトはこちら)。
「研究」「教育」に割く時間も減少している点が心配される
Gem Medで繰り返しお伝えしているとおり、2024年4月から、【医師の働き方改革】がスタートしています。
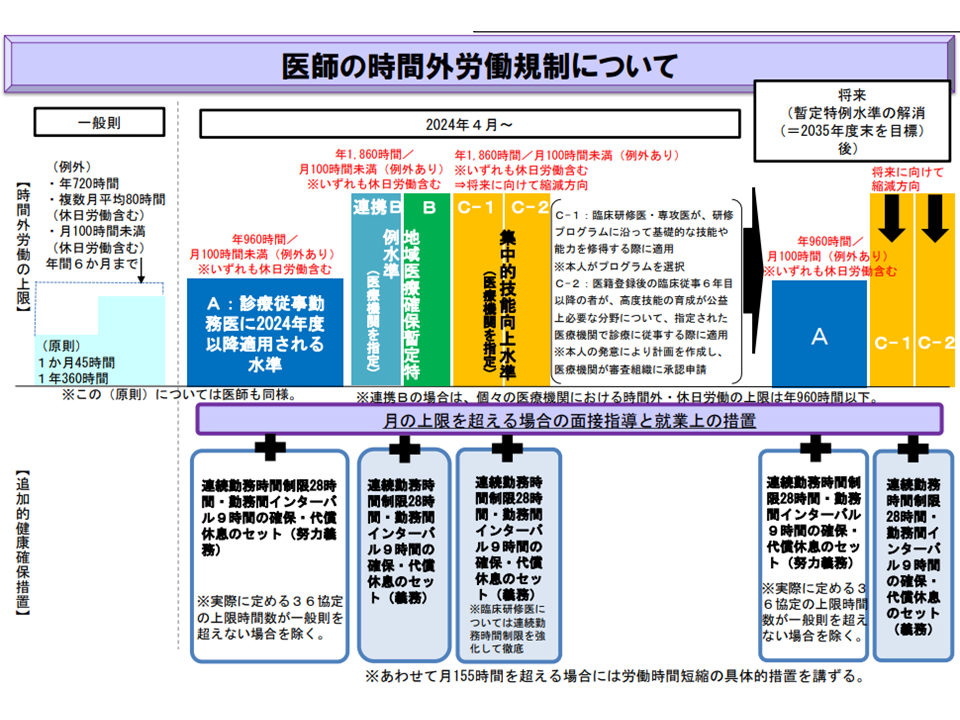
医師働き方改革の全体像(中医協総会1 210721)
厚生労働省の調査では「違法となる1860時間超の時間外・休日労働を行う医師が激減している」ことが、全国自治体病院協議会の調査では「2021年1年間に960時間以上の時間外・休日労働を行った自治体病院勤務医は全体の5%、1860時間超は0.1%にとどまる」ことが分かるなど、医師働き方改革に向けた取り組みが各病院で相当程度進んでいることが分かってきています。
そうした中で医学部長病院長会議は、働き方改革施行後の状況を把握するために本調査を実施(82の大学病院本院を対象に、本年(2024年)4-5月に実施)。そこから次のような状況が明らかになりました。
【全体的事項】
▽本年(2024年)4月時点で、「特例水準」(B・C等)申請医師は41.4%(2022年7月調査(34.2%)から7.2ポイント増加)
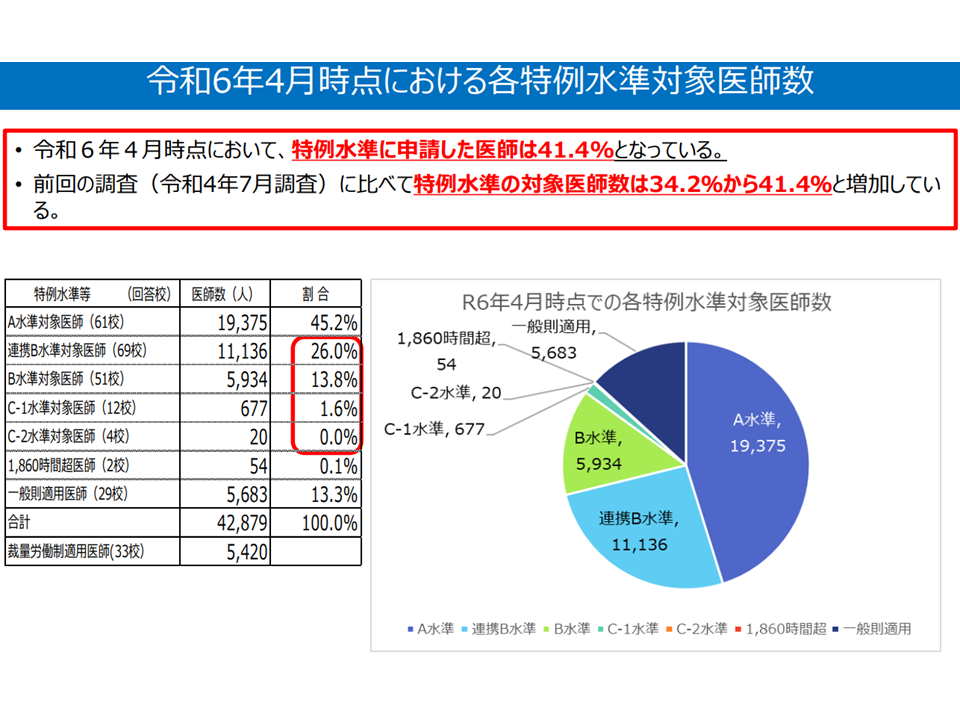
大学病院医師の働き方
▽労働と自己研鑽に関して、88.3%が「理解している」と回答
→臨床研修医や専攻医の7割程度は理解しているが、医学部長病院長会議は「もう少し理解促進が必要」とコメント
▽医師の勤務時間短縮に向けて、「チーム制の導入」「勤務時間内の患者説明、会議実施」などの取り組みが進められている
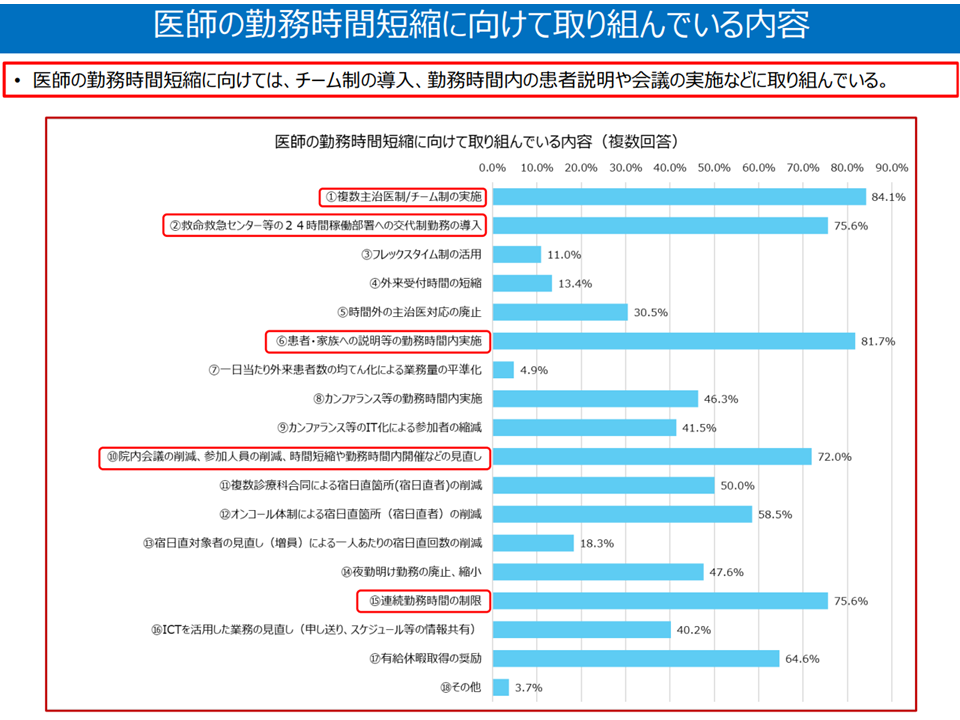
医師勤務時間短縮に向けた取り組み
▽働き方改革の影響について、「診療に与える影響が最も大きい」との回答が全体では58.0%と最も多い
→教授の65.5%、准教授の48.8%が「研究に与える影響が最も大きい」と考えている(2022年7月調査(教授43.8%、准教授34.3%)よりも増加)
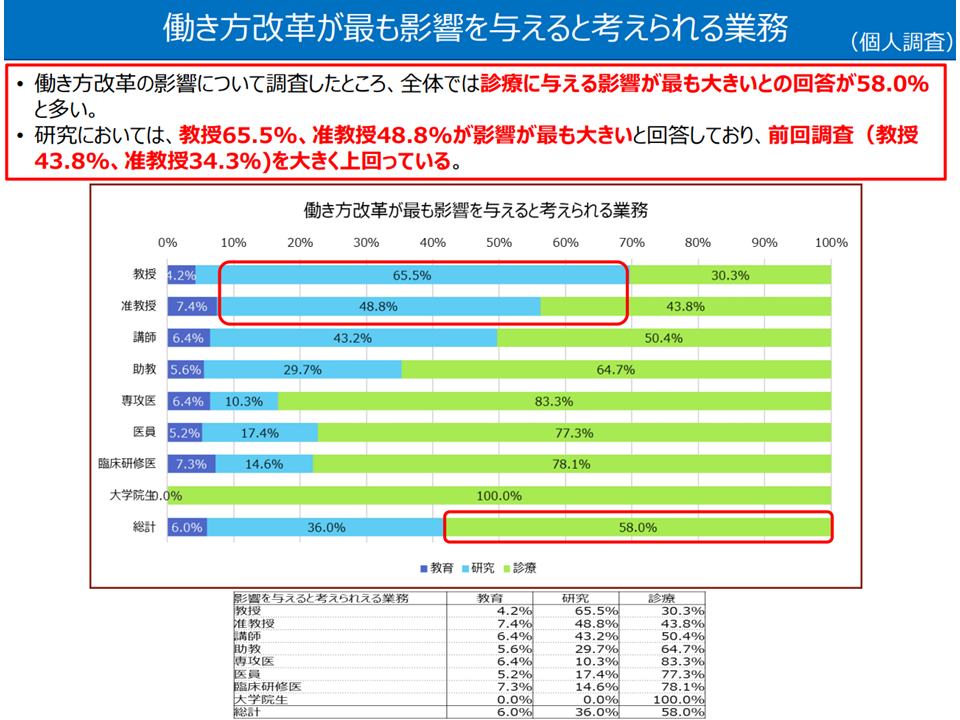
働き方改革の影響
▽働き方改革においては「ICT化の推進が寄与する」との意見が多い
【他職種との連携】
▽特定行為研修修了看護師の配置は1345人(2022年7月調査(808人)から537人・66.5%増加)
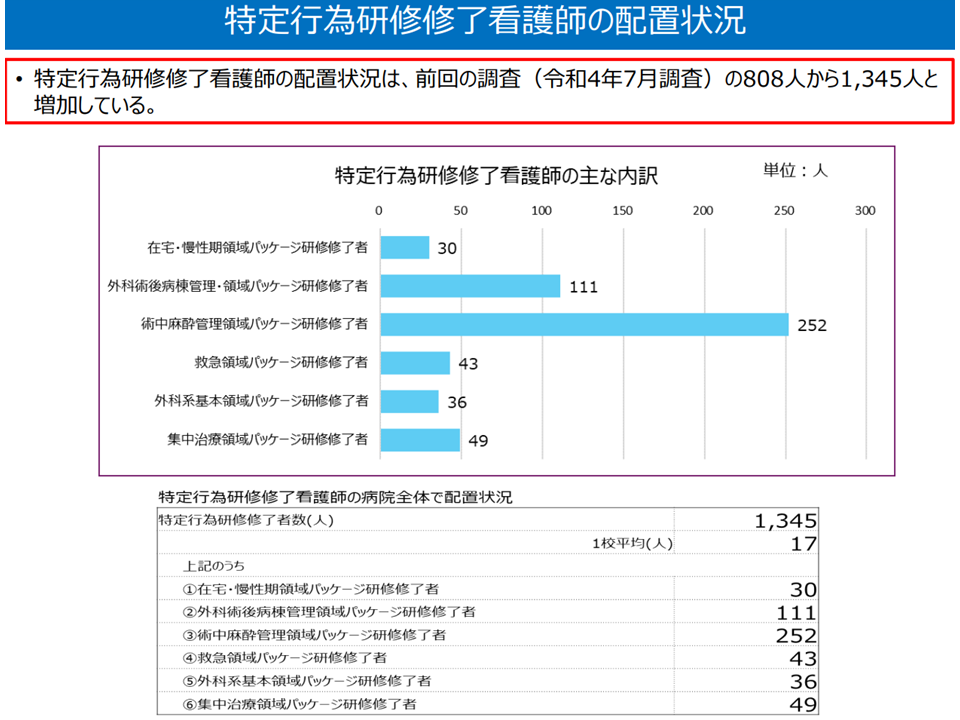
特定行為研修修了看護師の配置状況
▽看護師が「特定行為以外」でも医師の時間外労働削減につながる業務を実施している
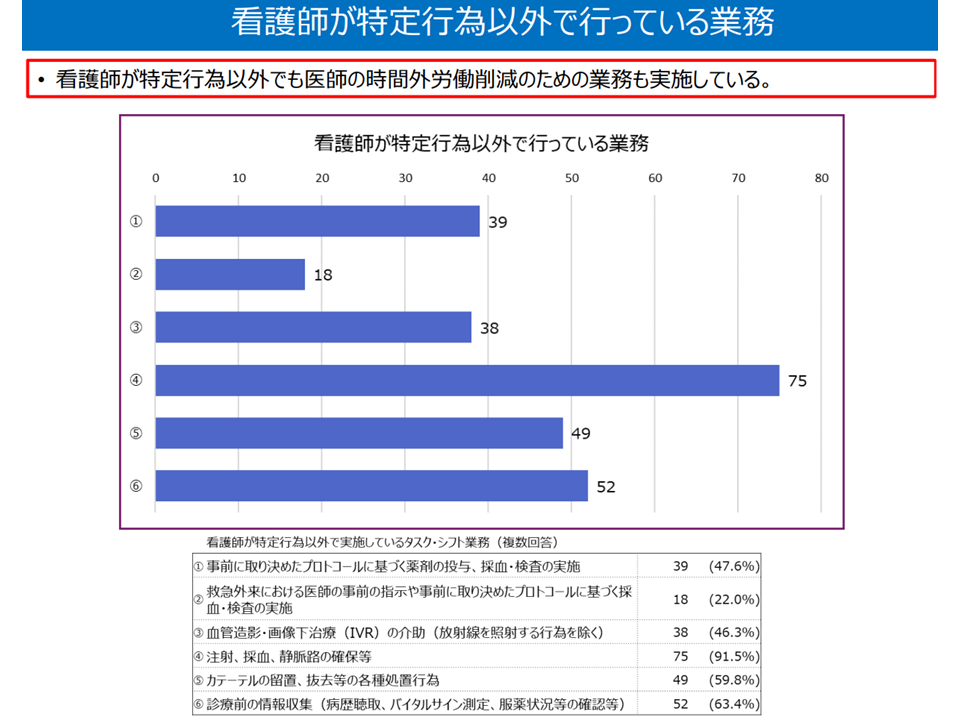
看護師による特定行為「以外」の業務
▽医師事務作業補助者が、「診療録の代行入力」「紹介状の作成」など、医師の負担軽減につながる業務を実施している
▽薬剤師による医師負担軽減への取り組みも進んできている
→しかし、薬剤師の採用が困難な状況が続いている
▽現場からは、教育や研究への影響を軽減するために、「医学教育の支援のための教員」「研究の準備やサポートを行う研究支援スタッフ」の増員・配置が必要との意見が多く出ている
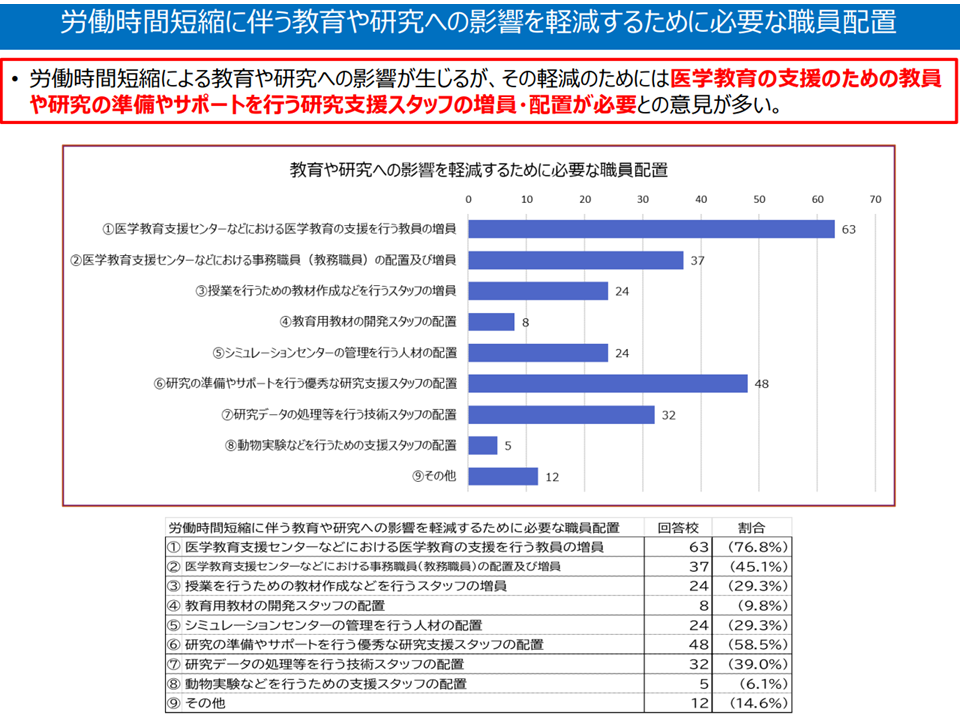
労働時間短縮に必要なスタッフ配置
【労働時間】
▽週平均の労働時間「50時間未満」の医師が、2022年7月の41.5%から49.6%と増加(8.1ポイント増)
▽年960時間以下では「週60時間未満」労働が77.7%を占めており、2022年7月の70.2%より増加している(7.5ポイント増)
→今後「週60時間以上の医師」を重点に、労働時間の改善が望まれる
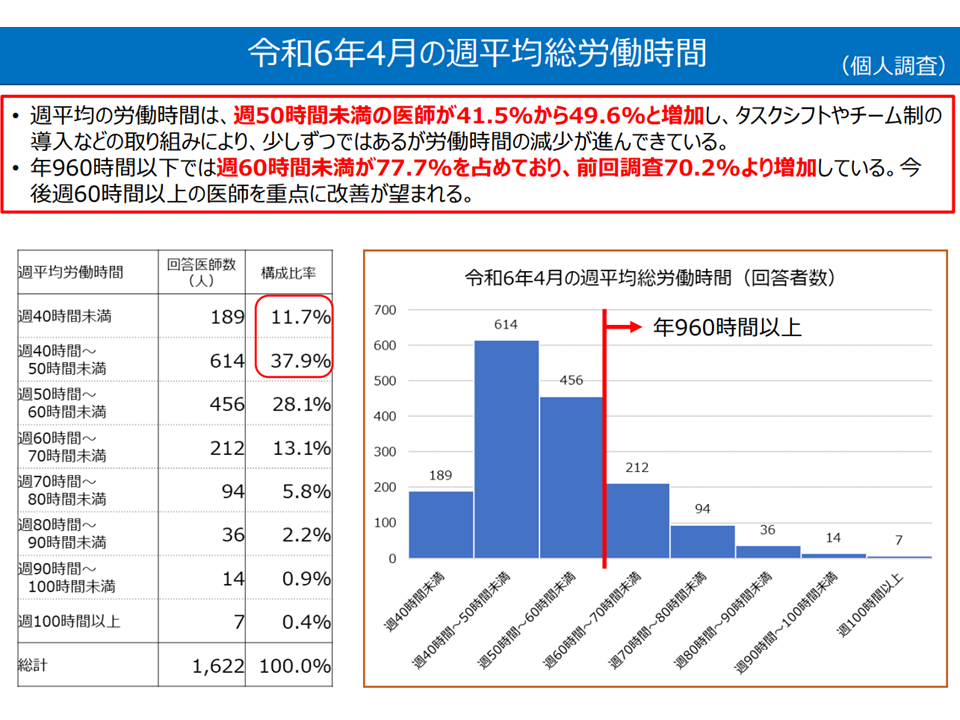
労働時間の状況
▽週60時間以上の医師」は、▼職位別に見ると医員、専攻医▼年代別にみると20代、30代▼診療科別にみると小児科、外科—で多い
【教育時間】
▽教育時間が「週5時間以内の医師」が65.3%を占めており、教授、准教授の教育時間が長くなっている
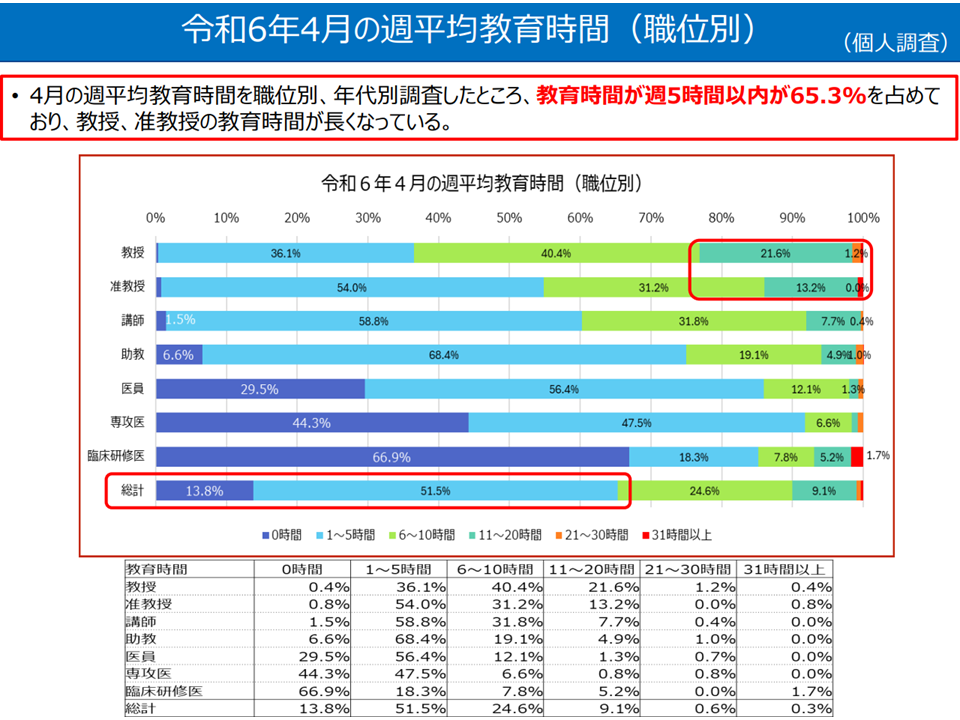
教育時間の状況
【研究時間】
▽「週平均の研究時間」を見ると、5時間以内が全体では54.6%を占める
▽同じく助教では0時間が14.6%、20代医師では80.8%を占めている
→医学部長病院長会議では「若手医師の研究時間の少なさが際立っており、研究活性化の大きな問題点」とコメント
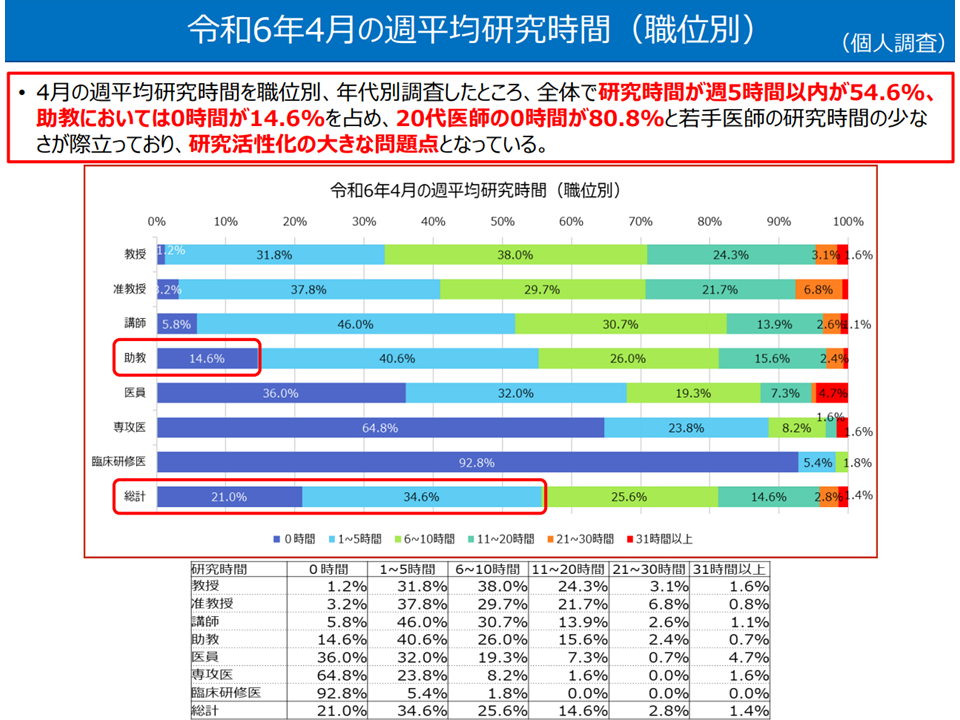
研究時間の状況
【副業・兼業】
▽兼業・副業先の労働時間は、平均で「週5時間から10時間」が57.7%を占め、「週1日程度、兼業・副業に従事している」状況
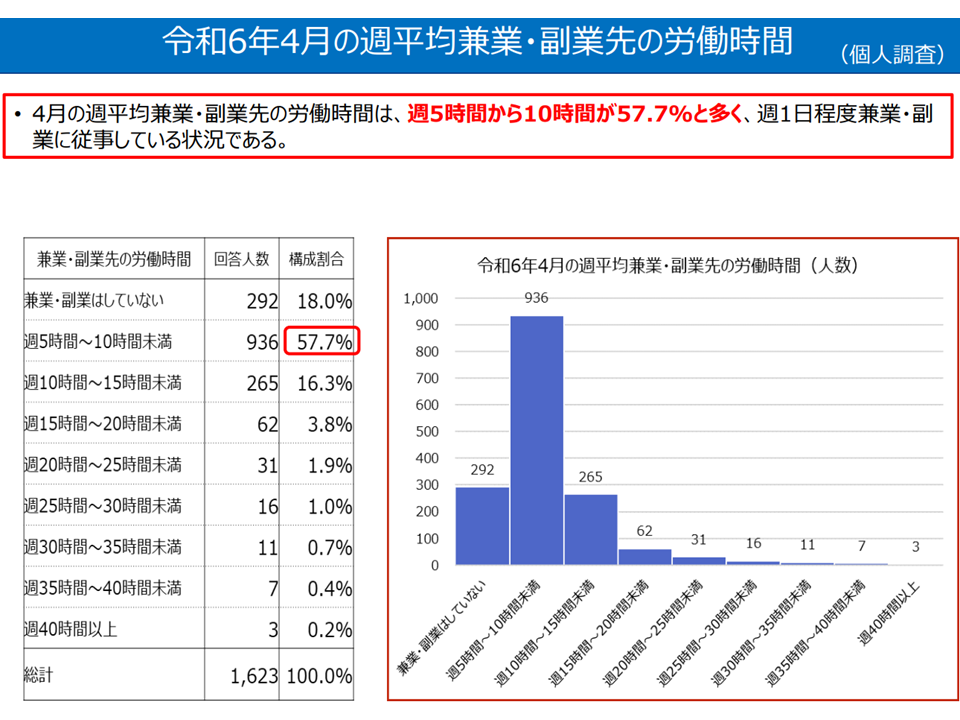
兼業・副業先の状況
こうした結果を踏まえて医学部長病院長会議では、次のような提言を行っています。
▽人的支援
・現在の教育・研究水準を維持しながら、地域医療を含めた医療を担うには、業務改善・効率化のみでは限度があることから、「医師や医師をサポートする人材の増員、そのための財源措置」が必須である
・若手医師の大学病院離れが加速することを危惧する意見もあり、大学病院医師の給与を一般医療機関や国立病院機構と同様程度まで引き上げる必要がある(20代医師の87.3%、30代医師の51.3%が年間給与(本務地)が500万円未満と回答)
・医学教育支援を行う教員や教務事務職員の増員、研究の準備やサポートを行う研究支援スタッフの配置に向け、養成・と確保、雇用財源の整備や有期雇用の解消など労働条件の改善が急務
・高度な看護師の養成、医療技術職員や医師事務作業補助者等の雇用に向けた、診療報酬による支援が必要
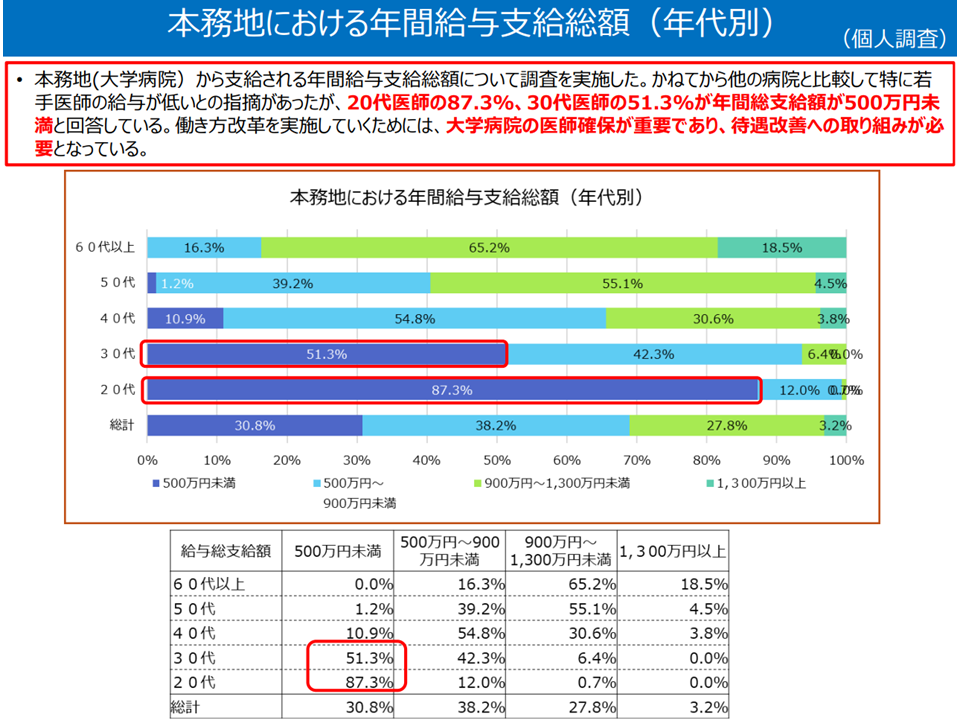
大学病院医師の給与
▽ICT化の推進
・臨床研究支援のためのEDCシステム(臨床試験支援)の導入、研究データを集約するためのサーバーの確保、老朽化した研究設備の更新などのICT化の推進が必要
・IT環境整備、バーチャルリアリティを活用する実践的な実習機器整備、研究を効率的に進めるシステム開発を進める必要がある
・最新の医療機器を適正な期間で更新しながら運営していく必要があり、そのための支援が不可欠
【関連記事】
大学医学部・病院の研究水準確保策、医師が高いモチベーションで医師少数の地域で勤務できる方策の検討を―医学部長病院長会議
大学病院勤務医の研究・教育時間確保のために1059億円のコスト増が必要であり、診療報酬等による支援を―医学部長病院長会議
医師働き方改革で大学病院医師の「研究時間」減少を懸念、研究サポート人員配置などのために診療報酬対応を!—医学部長病院長会議
勤務医の労務管理や追加的健康確保措置など、「医師働き方改革」に関する詳細を解説—厚労省
医師働き方改革、「1か月100時間以上の時間外労働する医師」にはA水準医療機関でも「面接指導」実施が必要―厚労省
勤務医の労働/自己研鑽の切り分け、「業務上必須か」「指示で実施するか」の2軸で、個々の医療機関・医師・行為ごとに判断を―厚労省
医師働き方改革、宿日直取得「後」も業務実態の把握・勤務環境の改善を進めなければならない点に留意を―厚労省
医師働き方改革に向け都道府県-医療機関の連携深化、2024年4月以降も勤務医の労働環境・地域医療への影響を注視—医師働き方改革推進検討会
医師働き方改革に向け、B水準希望病院の評価受審、1860時間を超える長時間労働の是正など相当程度進む―医師働き方改革推進検討会
勤務医の長時間労働是正、看護師から補助者へのタスク・シフト、病院薬剤師確保等も2024診療報酬改定のポイント―入院・外来医療分科会(1)
医師働き方改革サポートする【地域医療体制確保加算】取得病院で、勤務医負担がわずかだが増加している—中医協総会(1)
自治体病院での医師働き方改革が相当程度進んでいるが、「宿日直許可取得」「複数主治医制」などまだまだ不十分な項目も―全自病
「働き方改革に向けた病院内の意見交換会」、すべての病院で実施してほしい―医師働き方改革推進検討会
医師働き方改革情報を基礎・詳細に分け発信、上司等から入手し詳細をネットで確認―医師働き方改革情報発信作業部会
多くの病院で「働き方改革意見交換会」実施を、働き方改革では病院集約化が必要―医師働き方改革・情報発信作業部会
「院内で働き方改革情報に接し、詳細をWEBサイト上で調べられる環境」整備が重要―医師働き方改革・情報発信作業部会
病院管理者・指導医など層別に働き方改革情報を発信、モデル病院で意見効果の場を設置―医師働き方改革・情報発信作業部会
病院管理者や指導医・上級医の意識改革こそが、医師働き方改革の最重要ポイント―医師働き方改革・情報発信作業部会
2022診療報酬改定の基本方針論議続く、医師働き方改革に向け現場医師に効果的な情報発信を―社保審・医療部会(2)
高度技能獲得目指すC2水準、事前の特定は困難だが、厳正・適正な審査で乱立・症例分散を防ぐ―医師働き方改革推進検討会
高度技能獲得目指すC2水準、乱立・分散防ぐため当初限定をどこまですべきか―医師働き方改革推進検討会(2)
医療機関の働き方改革状況、「5段階評価」でなく、時短への取り組みなど「定性的に評価」する方向へ―医師働き方改革推進検討会(1)
高度技能獲得を目指すC2水準、「長時間の手術等伴う保険外の医療技術」などが該当―医師働き方改革推進検討会(2)
B水準等指定の前提となる「労務環境等の評価」、各医療機関を5段階判定し結果を公表―医師働き方改革推進検討会(1)
連続勤務制限・インターバル確保等で勤務医の働き方は極めて複雑、シフト作成への支援を―医師働き方改革推進検討会
医師働き方改革に向け「副業・兼業先も含めた労働状況」の把握をまず進めよ―医師働き方改革推進検討会(2)
医師時短計画作成は努力義務だが「B水準等指定の前提」な点に変化なし、急ぎの作成・提出を―医師働き方改革推進検討会(1)
医療制度を止めたオーバーホールは不可能、制度の原点を常に意識し外来機能改革など進める―社保審・医療部会
医療機能の分化・強化、当初「入院」からスタートし現在は「外来」を論議、将来は「在宅」へも広げる―社保審・医療部会
公立・公的病院等の再検証スケジュールは新型コロナの状況見て検討、乳がん集団検診で医師の立ち合い不要に―社保審・医療部会(2)
紹介状なし患者の特別負担徴収義務拡大で外来機能分化は進むか、紹介中心型か否かは診療科ごとに判断すべきでは―社保審・医療部会(1)
2024年度からの「医師働き方改革」に向け、B・C水準指定や健康確保措置の詳細固まる―医師働き方改革推進検討会
医師の働き方改革論議が大詰め、複数病院合計で960時間超となる「連携B」水準に注目―医師働き方推進検討会
医師働き方改革の実現に向け、厚生労働大臣が国民全員に「協力」要請へ―医師働き方改革推進検討会(2)
地域医療確保のために「積極的に医師派遣を行う」病院、新たにB水準指定対象に―医師働き方改革推進検討会(1)
医師労働時間短縮計画、兼業・副業先の状況も踏まえて作成を―医師働き方改革推進検討会
医師働き方改革の実現に関し大学病院は「医師引き上げ」せず、地域医療機関の機能分化推進が鍵―厚労省
2018年の【緊急的な取り組み】で超長時間労働の医師はやや減少、残業1920時間以上は8.5%に―厚労省
長時間勤務医の健康確保の代償休息、「予定された休日の確実な確保」でも良しとすべきか―医師働き方改革推進検討会
B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
診療放射線技師・臨床検査技師・臨床工学技士・救急救命士が実施可能な医行為の幅を拡大―医師働き方改革タスクシフト推進検討会
放射線技師に静脈路確保など認める法令改正、メディカル・スタッフが現に実施可能な業務の移管推進―医師働き方改革タスクシフト推進検討会
技師・技士による検査や医薬品投与のための静脈路確保など認めてはどうか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、教育研修や実技認定などで安全性を確保―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会師働き方改革推進検討会





