介護人材確保、医療介護連携や認知症対策の推進などが介護保険改革の重要な柱と再確認—社保審・介護保険部会
2022.6.1.(水)
5月30日に開催された社会保障審議会・介護保険部会では、介護保険制度改革(2024年度から第9期事業がスタートするため、これも見据えている)に向けて、前回(5月16日開催)に続き「地域包括ケアシステムの深化・推進」に関する議論を行いました(関連記事はこちら)。
そこでは、やはり前回と同じく「介護人材の確保・育成」「医療介護連携の推進」「総合的な認知症対策」が重要テーマであるとの意見が多数だされています。
東京・大阪やその近郊などで、今後85歳以上高齢者人口が急増し、介護ニーズも拡大
Gem Medで報じているとおり、2024年度からの新たな介護保険事業(支援)計画(市町村の介護保険事業計画、都道府県の介護保険事業支援計画)に向けた介護保険制度改正論議が介護保険部会で始まっています(関連記事はこちら)。
2000年度にスタートした介護保険制度は、「3年を1期」とする介護保険事業(支援)計画(市町村)に沿ってサービス提供体制整備や保険料設定などが行われます。2024年度からの新計画(第9期計画)に向けて、▼2022年に必要な制度改正内容を固める→▼2023年の通常国会に介護保険法等改正案を提出し、成立を待つ→▼改正法等を受け、2023年度に市町村・都道府県で第9期計画を作成する→▼2024年度から第9期計画を走らせる―というスケジュールで制度改正等を行う必要があるのです。
▼地域包括ケアシステムの更なる深化・推進▼介護人材の確保、介護現場の生産性向上の推進▼給付と負担▼その他の課題—といった大きな論点について夏頃までに第1ラウンド論議を行い、秋以降に具体的な第2ラウンド論議が進みます。
5月30日には、前回(5月16日)の会合に引き続き「地域包括ケアシステムの更なる深化・推進」を議題としました。厚生労働省老健局総務課の橋本敬史課長は「全世代型社会保障検討会議」の中間整理も踏まえた議論を要請。中間整理では、例えば▼家族介護負担を軽減するために「圏域ごとの介護ニーズを踏まえたサービスの基盤整備、在宅高齢者について地域全体での基盤整備を行う」「介護離職を防ぐための対応を行う」「認知症に関する総合的施策を進める」「いわゆるヤングケアラー支援を行う」▼地域共生社会の実現を目指し「総合的・分野横断的な取り組みを進める」「住民同士の互助を強化する」▼医療・介護・福祉の連携を強化するために「地域包括ケアシステム整備などに向けた都道府県のガバナンスを強化する」「かかりつけ医機能の発揮を含めた、医療介護提供体制改革を進める」「データの利活用を推進する」「経営の大規模化・協働化を進める」—などの考え方が提示されています。
さらに橋本総務課長は、医療・介護ニーズの変化が「地域別」に進むというデータを改めて紹介。例えば、▼介護ニーズが急速に高まる「85歳以上」人口は、2021年から40年にかけて大きく増加する▼75歳以上の後期高齢者人口は都市部やその周辺地域で今後大きく増加する—ことが分かります。東京や大阪などの大都市やその近郊で医療・介護ニーズが急速に増大するため、サービスをどう拡充していくかが重要テーマになりますが、「その先の人口減を考えた際には、安易な施設増床などは難しい」「都市では土地・建物代がかさみ、施設建設などを簡単に進められない」といった点も勘案しなければなりません。
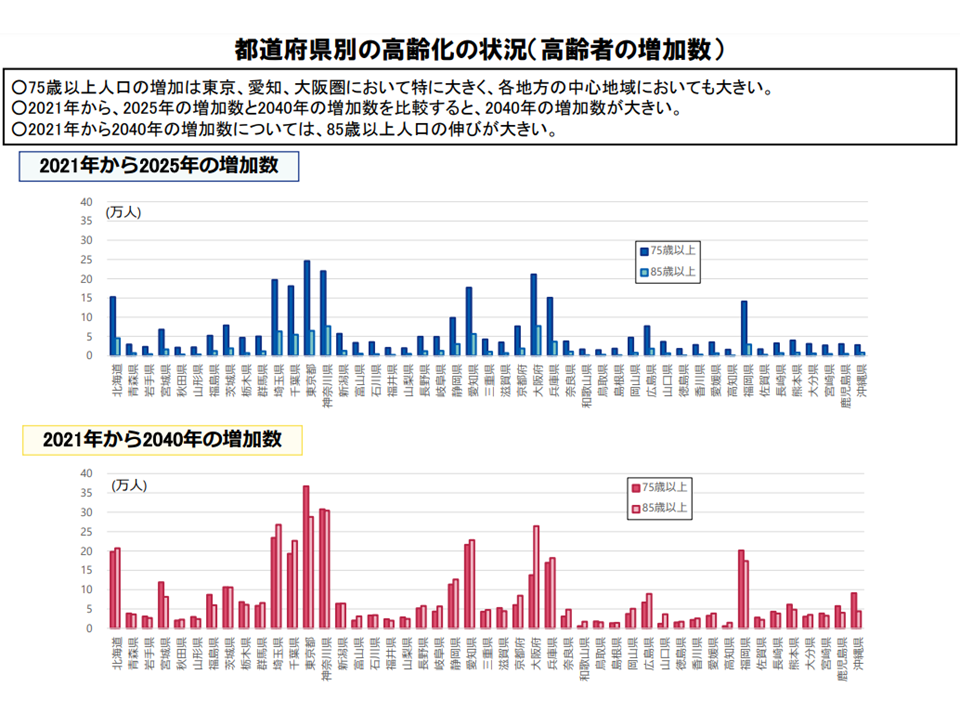
都道府県別の高齢化状況予測(介護保険部会4 220530)
また医療ニーズに関しては、とりわけ「在宅」分野で「2040年度以降にニーズが最大化する」との予測データがあります。在宅医療が必要な高齢者では、「介護ニーズ」も併せて保有しており、介護サービスの拡充も重要テーマであることをこのデータからも確認できます(関連記事はこちら)。
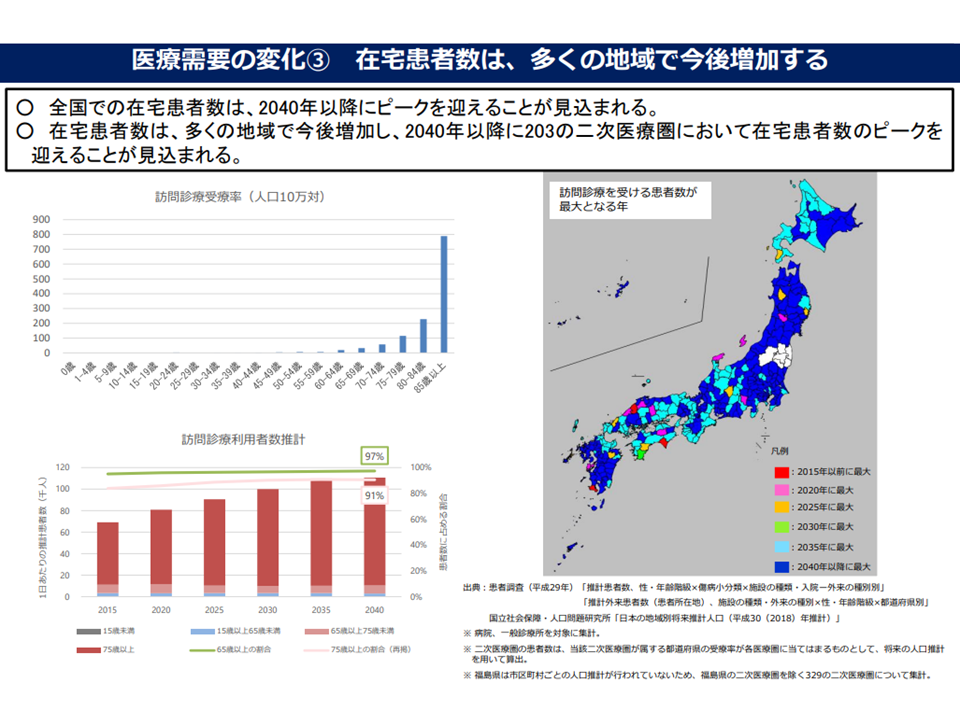
在宅医療ニーズの見通し、多くの地域でピークは2040年度以降に到来するため、今後も在宅医療ニーズは増大していく(介護保険部会6 220530)
ところで、2015年から2021年にかけて、日本全体では「要介護認定率が低下している」状況も明らかにされました。明確な要因を突き止めることは困難ですが、これまでの「重症化防止」「介護予防」に向けた取り組み(例えば介護予防に積極的の取り組む自治体に手厚い補助を行うインセティブ交付金など)の効果と見ることも可能でしょう。ただし「市町村の現場で、介護費を抑えるために認定を厳しくしているのではないか」と見る向きもある点に留意が必要です。
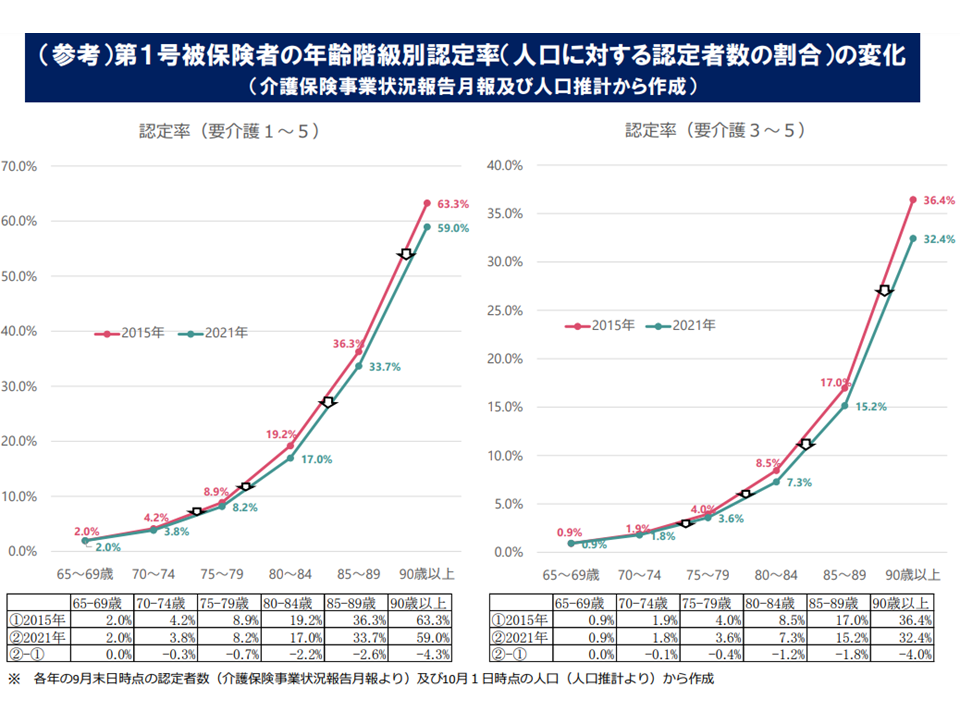
要介護認定率は、2015年度から21年度にかけて若干であるが「低下」している(介護保険部会5 220530)
こうした状況を踏まえて、▼在宅限界を高めるために定期巡回・随時対応型訪問介護看護や看護小規模多機能型居宅介護などの地域密着型サービスの拡充が重要ではないか。普及を阻む要因を分析し、対策を急ぐべき(染川朗委員:UAゼンセン日本介護クラフトユニオン会長)▼サービス提供基盤となる人材確保・育成を急ぐ必要があり、介護保険事業(支援)計画に「人材確保目標」を盛り込むべきである(小林司委員:日本労働組合総連合会総合政策局生活福祉局長)▼認知症対策を進めるために、地域のコーディネーター役となる地域包括支援センターの機能強化などが必須である(桝田和平委員:全国老人福祉施設協議会介護保険事業等経営委員会委員長)▼インセンティブ交付金の効果検証をしっかり行うべき(岡良廣委員:日本商工会議所社会保障専門委員会委員)▼病院では「チーム医療」が進められており、介護分野でも医療・介護・福祉の多職種がさらに連携し、チームで自立支援に向けたサービスを提供する「チーム介護・チームケア」を進める必要がある。また施設入所者が、土日や平日の数時間は「在宅に戻れる」ような柔軟な対応を考えていくべき(橋本康子委員:日本慢性期医療協会副会長)—など、非常に幅広い視点に立った意見が寄せられました。
また、厚労省老健局認知症施策・地域介護推進課長は、「要支援者の訪問・通所介護」の地域支援事業による介護費抑制効果(介護保険での給付費)について、次のように説明しています。
(1)介護予防事業を介護保険制度の中で維持した場合には、予防給付(総合事業含む)が年間5-6%程度で伸びていると推計された(2014年度制度改正当時)
↓
(2)要支援者の訪問・通所介護の総合事業への移行で、この伸び率が3-4%に抑えられると推計された(努力目標)
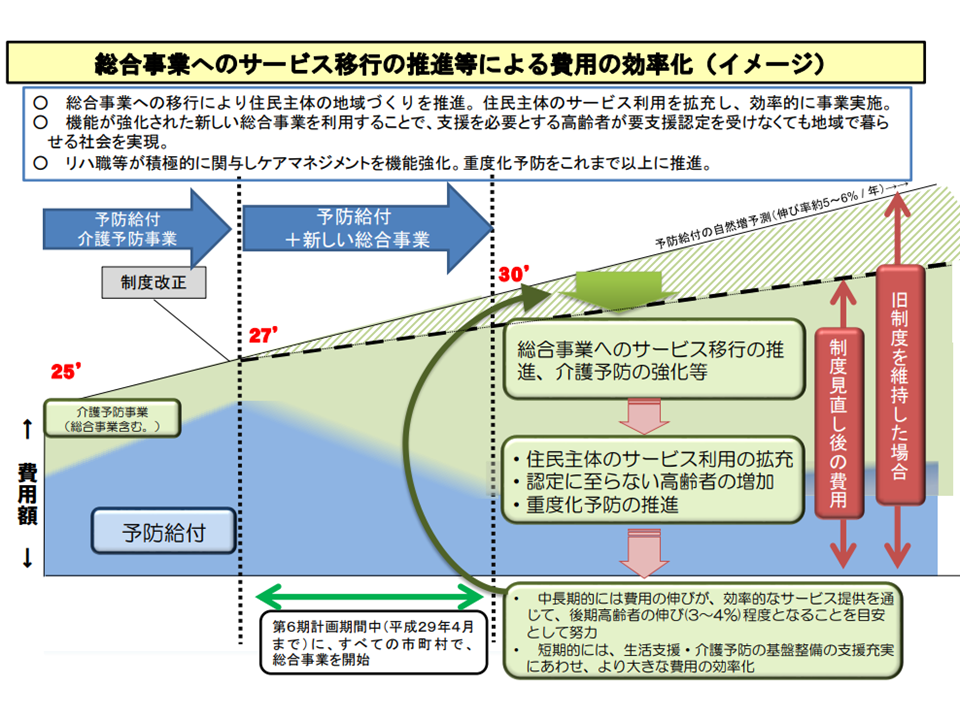
総合事業への要支援サービスの移行に伴う費用削減効果見通し(2014年度時点)(介護保険部会7 220530)
↓
(3)介護保険事業状況報告によれば、2015年度(3165億円)-2019年度(3475億円)の総合事業事業費の平均の伸びは年間2.4%程度に抑えられている
費用削減という面では、日本全体で見れば「介護保険から地域支援事業への移行」は成果を上げていると見ることができるでしょう。ただしデータの制約もあり、都道府県別などでの「ミクロでの効果」検証は難しいようです。
ただし、総合事業への移行には「軽度者のニーズや状態は様々であり、介護保険による画一的な保険サービスよりも、柔軟なサービス提供主体による多様なサービス提供が好ましい」という側面もありました。この点、多様なサービス主体の参入は必ずしも十分とは言えず、今後「より多くの主体のサービス参入をどう促していくか」(課題の抽出と手当て)をしっかり考えていく必要があるでしょう。
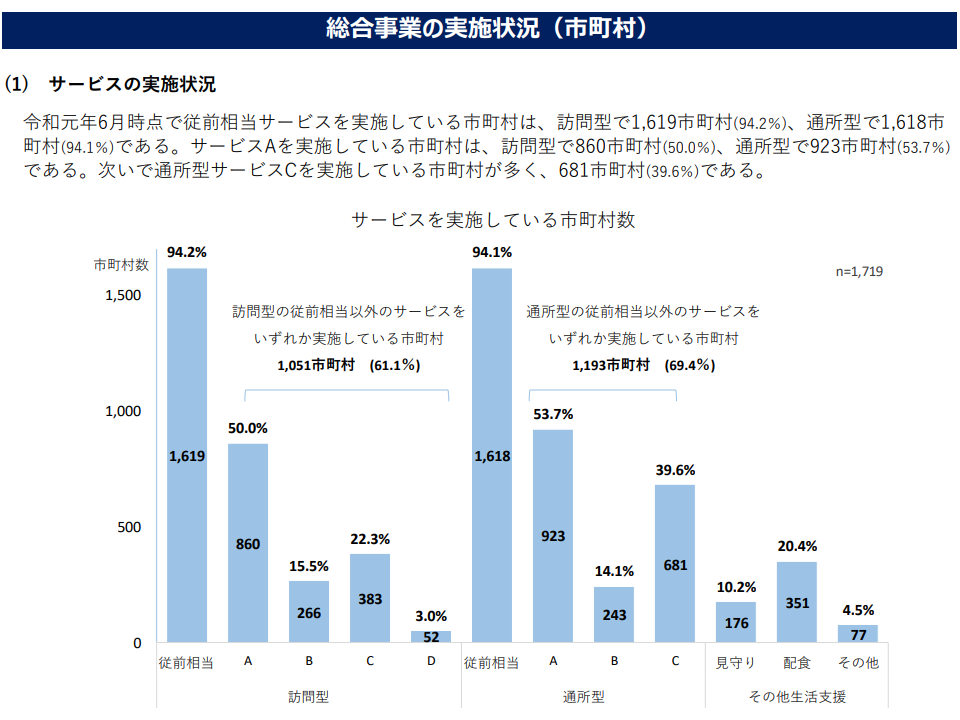
総合事業の実施状況を見ると、従前相当以外の多様なサービス参入は必ずしも十分とは言えない(介護保険部会8 220530)
前回論議でも、▼介護人材の確保▼医療・介護連携の推進▼総合的な認知症対策の推進▼保険者機能の強化(インセンティブ交付金も含めて)—などが地域包括ケアシステムの構築・深化に向けて重要となるという点で委員間の認識は一致していると言えるでしょう。ただし、各論になった場合に「何を優先すべきか」などで見解は一定程度異なることから、今後の第2ラウンド論議に向けてさらに具体的な論点抽出→意見の整理を行っていくことになります。
なお、同日の介護保険部会では「介護分野の文書負担軽減」に向けて、下部専門委員会(介護分野の文書に係る負担軽減に関する専門委員会)において、規制改革推進に関する答申内容も踏まえて検討を続けていくことが確認されました。
専門委員会では、▼指定申請▼報酬請求▼指導等—の3つの場面における文書提出義務を、▼簡素化▼標準化▼ICT等活用—によって軽減するために、項目を明確化し(例えば押印の廃止、標準様式の設定など)、時限を区切った対応で行う方針を決定。すでに現場も動いています。
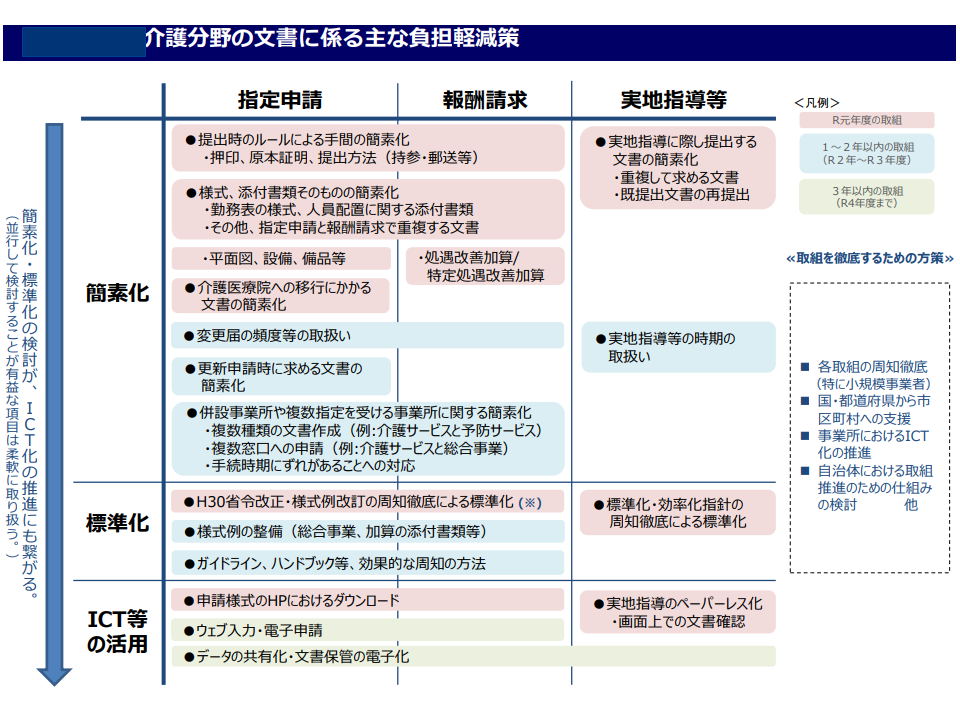
文書負担軽減の方向とスケジュール(介護保険部会3 220530)
規制改革推進会議では、さらなる文書負担軽減を求めており、今後、専門委員会で検討を続けていきます。

介護文書負担軽減に向けた規制改革推進答申(1)(介護保険部会1 220530)

介護文書負担軽減に向けた規制改革推進答申(2)(介護保険部会2 220530)
この点、「地域医療総合確保基金の申請など、周辺分野も進めた文書負担軽減を行ってほしい。また法人理事長が変わった場合、法人内の事業所すべてで変更届を提出しなければならないが、こうした点も簡素化を進めてほしい」(桝田委員)、「介護分野では、医療の轍を踏まえず、今から将来を見据えた標準的なデータフォーマット、プラットフォーム作成を考えるべきである」(東憲太郎委員:全国老人保健施設協会会長)などの要請が出ています。
【関連記事】
地域包括ケアシステムの進化・推進に当たって、基盤となる「人材の育成・確保」が最重要課題—社保審・介護保険部会
2024年度からの第9期介護保険計画に向けた議論開始、人材確保と持続可能性確保が重要論点―社保審・介護保険部会
2021年9月、特定処遇改善加算の取得進む、勤続10年以上介護福祉士の給与が35万円台に乗る―介護事業経営調査委員会
介護療養は2024年度以降設置不可、強力に「介護医療院や医療療養などへの転換」促進を―社保審・介護給付費分科会
介護分野でも「データ収集・分析→フィードバックによる質向上」の文化醸成が必要―介護給付費分科会・研究委員会
2022年10月からの新たな【介護職員等ベースアップ等支援加算】の枠組み決定―社保審・介護給付費分科会
2024年度介護報酬改定に向け「介護療養からの移行予定」や「LIFE活用状況」など詳しく調査―社保審・介護給付費分科会(2)
新たな「介護職員の処遇改善加算」で審議報告、今後の「処遇改善の在り方」で問題提起多数—社保審・介護給付費分科会(1)
「2-9月の介護職員処遇改善」補助金の詳細を明示、3月からの賃金改善などでは要件を満たさず―厚労省
2024年度の次期介護報酬改定に向け、2020・21年度の介護事業所経営状況を調査―介護事業経営調査委員会
2022年10月からの介護職員の新処遇改善加算、「2-9月の補助金」を引き継ぐ形で設計―社保審・介護給付費分科会
2022年2-9月の介護職員処遇改善補助の概要固まる、「基本給等の引き上げ」軸に処遇改善―社保審・介護給付費分科会
2022年10月からの介護職員処遇改善、現場の事務負担・職種間バランス・負担増などに配慮を―社保審・介護給付費分科会
2022年2-9月、看護職等の賃金引上げの補助を実施、10月以降は診療報酬対応も視野に入れ検討—2021年度補正予算案
2022年2月からコロナ対応病院勤務の看護職員給与を1%、介護職員の給与を3%引き上げる策を打つ―政府経済対策
看護職員や介護職員の処遇改善に向けた「報酬改定」、2022年度診療報酬はネット0.94%のマイナスに―後藤厚労相
2021年度介護報酬改定の効果検証調査、「現場の声・回答」がなければ「改善」につなげられない―介護給付費分科会
介護医療院や療養の「退所者」調査を初めて実施、LIFE利活用推進に向け伴走型モデル調査も―介護給付費分科会・研究委員会
支給限度基準額の7割以上利用(うち訪問介護6割以上)のケアマネ事業所でケアプラン点検―社保審・介護給付費分科会
介護職員の処遇改善状況や処遇改善加算の取得状況など調査、コロナ感染症による給与減など生じているか?―介護事業経営調査委員会
科学的介護の推進に向けた「LIFEデータベース」の利活用状況調査に大きな期待―社保審・介護給付費分科会
2021年度介護報酬改定踏まえ「介護医療院の実態」「LIFEデータベース利活用状況」など調査―介護給付費分科会・研究委員会
特定処遇改善加算の財源配分ルール柔軟化、職場環境等要件の見直しなどで介護職員処遇改善進める—社保審・介護給付費分科会(7)
リハマネ加算など大きな見直し、リハ・口腔・栄養を一体的に推進—社保審・介護給付費分科会(6)
介護施設や通所サービス等、入所者等全員のデータ提出→サービス改善を評価する【科学的介護推進体制加算】—社保審・介護給付費分科会(5)
通所介護、感染症等による利用者減対応を制度化、ADL維持等加算の点数を10倍に引き上げ—社保審・介護給付費分科会(4)
ICT導入等するケアマネ事業所の逓減制見直し・新加算創設で「質の高いケアマネジメント」目指す—社保審・介護給付費分科会(3)
介護医療院の長期療養機能を新加算で評価、介護療養へはディスインセンティブ設定—社保審・介護給付費分科会(2)
2021年度介護報酬改定内容を了承、訪問看護では基本報酬の引き上げや、看護体制強化加算の見直しなど—社保審・介護給付費分科会(1)
2021年度介護報酬改定に向け「人員配置基準」改正を了承、サービスの質確保前提に基準緩和—社保審・介護給付費分科会
来年度(2021年度)介護報酬改定に向けた審議報告を了承、限られた人材での効率的なサービス提供目指す―社保審・介護給付費分科会
新型コロナ対策をとる医療機関を広範に支援する新臨時特例措置、介護報酬0.7%プラス改定、中間年度薬価改定など決定―厚労省
ICT活用する介護施設等で夜勤スタッフ配置緩和、感染症等で利用者急減した通所事業所の経営を下支え―社保審・介護給付費分科会(3)
グループホームの夜勤配置・個室ユニットの定員を緩和、サービスの質等担保に向け運用面で工夫―社保審・介護給付費分科会(2)
リハ職による訪問看護、【看護体制強化加算】要件で抑制するとともに、単位数等を適正化―社保審・介護給付費分科会(1)
介護サービスの人員配置緩和・感染症等対策・認知症対応など柱とする運営基準改正へ、訪問看護は戦術変更―社保審・介護給付費分科会
公正中立なケアマネジメント推進、通所サービスの大規模減算は維持するが「利用者減」に迅速に対応―社保審・介護給付費分科会(4)
ADL維持等加算を特養等にも拡大し、算定要件を改善(緩和+厳格化)―社保審・介護給付費分科会(3)
個別要介護者のみならず、事業所・施設全体での科学的介護推進を新加算で評価―社保審・介護給付費分科会(2)
介護医療院への「移行定着支援加算」、当初期限どおり2021年3月末で終了―社保審・介護給付費分科会(1)
小多機の基本報酬見直し・加算の細分化を行い、看多機で褥瘡マネ加算等の算定可能とする―社保審・介護給付費分科会(4)
すべての生活ショートに外部医療機関・訪問看護STとの連携を求め、老健施設の医療ショートの報酬適正化―社保審・介護給付費分科会(3)
通所リハを「月単位の包括基本報酬」に移行し、リハマネ加算等の体系を組み換え―社保審・介護給付費分科会(2)
訪問看護ST、「看護師6割以上」の人員要件設け、リハ専門職による頻回訪問抑制へ―社保審・介護給付費分科会(1)
見守りセンサー等活用による夜勤スタッフ配置要件の緩和、内容や対象サービスを拡大してはどうか―社保審・介護給付費分科会(2)
介護職員の【特定処遇改善加算】、算定ルールを柔軟化すべきか、経験・技能ある介護福祉士対応を重視すべきか―社保審・介護給付費分科会(1)
状態・栄養のCHASEデータベースを活用した取り組み、介護データ提出加算等として評価へ―社保審・介護給付費分科会(2)
【ADL維持等加算】を他サービスにも拡大し、重度者への効果的な取り組みをより手厚く評価してはどうか―社保審・介護給付費分科会(1)
老健施設「入所前」からのケアマネ事業所との連携を評価、在宅復帰機能さらに強化―社保審・介護給付費分科会(5)
介護報酬や予算活用して介護医療院への移行・転換を促進、介護療養の報酬は引き下げ―社保審・介護給付費分科会(4)
ケアマネ報酬の逓減制、事務職員配置やICT利活用など要件に緩和してはどうか―社保審・介護給付費分科会(3)
4割弱の介護事業所、【特定処遇改善加算】の算定ベース整っても賃金バランス考慮し取得せず―社保審・介護給付費分科会(2)
介護サービスの経営状況は給与費増等で悪化、2019年度収支差率は全体で2.4%に―社保審・介護給付費分科会(1)
訪問リハビリや居宅療養管理指導、実態を踏まえた精緻な評価体系を構築へ—社保審・介護給付費分科会(3)
訪問介護利用者の負担増を考慮し、「敢えて加算を取得しない」事業所が少なくない—社保審・介護給付費分科会(2)
訪問看護ステーション本来の趣旨に鑑み、「スタッフの6割以上が看護職員」などの要件設定へ—社保審・介護給付費分科会(1)
生活ショート全体の看護力を強化し、一部事業所の「看護常勤配置義務」を廃すべきか—社保審・介護給付費分科会(3)
通所リハの【社会参加支援加算】、クリームスキミング防止策も含めた見直しを—社保審・介護給付費分科会(2)
デイサービスとリハビリ事業所・医療機関との連携が進まない根本に、どのような課題があるのか―社保審・介護給付費分科会(1)
グループホームの「1ユニット1人夜勤」体制、安全確保のため「現状維持」求める声多数—社保審・介護給付費分科会(3)
小多機の基本報酬、要介護3・4・5を引き下げて、1・2を引き上げるべきか—社保審・介護給付費分科会(2)
介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会





