薬剤師も処遇改善の対象に加えるべき、職種間・病院間の分断を懸念する声も—日病・相澤会長
2022.7.11.(月)
病院薬剤師の確保が難しく、その大きな理由として「給与水準」がある。一方、看護職員等の処遇改善に向けた補助金・診療報酬を「薬剤師の給与改善」に充てることは認められておらず、病院の実態にマッチしていないのではないか。看護職員等処遇改善として病院に配分された財源(補助金・診療報酬)について、「薬剤師の給与改善」にも充てることを認めるべきである—。
日本病院会がこういった「要望を厚生労働省等に宛てて行う」方針を固めたことが、7月11日に記者会見を行った相澤孝夫会長から明らかにされました。
処遇改善の補助金・診療報酬、「たいへんありがたい」が課題もある
昨年(2021年)11月19日に閣議決定された新たな「コロナ克服・新時代開拓のための経済対策」、12月20日に成立した2021年度補正予算を踏まえ、「看護職員について、賃上げ効果が継続される取り組みを行うことを前提として、収入を1%程度(月額4000円)引き上げるための補助が行われています(今年(2022年)2月から9月)。

看護職員等処遇改善補助金の概要
また昨年12月22日の後藤茂之厚生労働大臣・鈴木俊一財務大臣合意において、「10月以降は診療報酬で同様の処遇改善(看護職員の収入を3%程度改善できる処遇改善)を行う」方針も固められ(関連記事はこちら)、制度設計論議が鋭意進められています(関連記事はこちらとこちら)。
さらに厚生労働省は、補助金・診療報酬によって病院に配分された財源について「看護補助者やリハビリ専門職などのコ・メディカル(メディカルスタッフ)の処遇改善に充てることも可能」との考え方を示しています。
このように「医療職の給与改善に向けて公費等での支援が行われる」ことについて日本病院会幹部は歓迎しているものの、次のような課題に直面し「四苦八苦している」状況も明らかになってきています。
(1)職種間の給与格差により「チーム、組織の分断」が生じかねない
▽「看護職員」のみの処遇改善に充てるとすれば、他の医療専門職種との給与バランスを確保するために「病院が自前で他の医療専門職種の給与改善」をする必要が出てくる。もともと経営状況が非常に厳しい中で「給与改善」負担が大きい
▽財源の範囲内で「職種間の給与バランスを確保」するために、看護職員以外も含めて処遇改善を行えば、「看護職員の給与改善幅が小さく」なってしまい、「4000円、1万2000円引き上げると聞いていたのに、実態が異なる」と不平・不満が出てくる。これを解消するために病院が自前の財源を投入することも、非常に負担が大きい
(2)病院間の格差による「分断」が生じかねない
▽補助金・診療報酬の対象は「救急医療管理加算を算定する、救急搬送件数が年200台以上の医療機関および三次救急を担う医療機関」に限定されており、それ以外の「新型コロナウイルス感染症と闘っている」病院等へは補助・診療報酬による手当が行われない
▽このため、例えば同じ病院グループ(例えば医療法人●●会)の中で「A病院の看護職員等は給与が上がる」が「B病院の看護職員等は給与が上がらない」といった格差が生じてしまう。これを解消するためには、やはり「自前での給与改善」が必要になるが、病院経営が厳しい中では非常に負担が大きい
そうした中で、従前から「病院薬剤師への処遇改善に、今般の補助金・診療報酬を充てられないか」との指摘が多くの病院団体から出ています(関連記事はこちら)。上述のように「看護補助者やリハビリ専門職などのコ・メディカル(メディカルスタッフ)への処遇に充てる」ことは認められていますが、例えば「薬剤師」へ配分することなどは禁じられているためです。
この点、このほど日病が行った会員アンケート調査(706病院が回答)によれば、▼79.4%の病院が「薬剤師の確保に難渋」している(地域による差は小さく、どの都道府県でも病院薬剤師確保に苦労している)▼薬剤師が確保できない理由として「調剤薬局の給与水準が高く、そちらに流れてしまう」「地域に薬剤師が少ない・いない」などが多い—ことが明らかにされました。
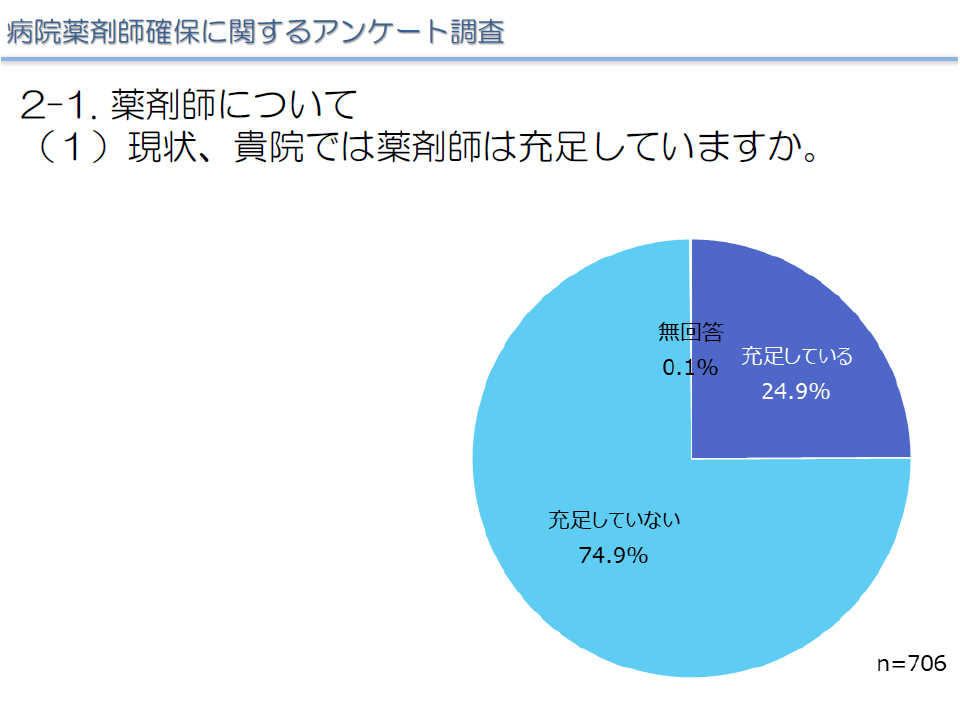
薬剤師の充足状況(日病の病院薬剤師確保アンケート調査1 220711)
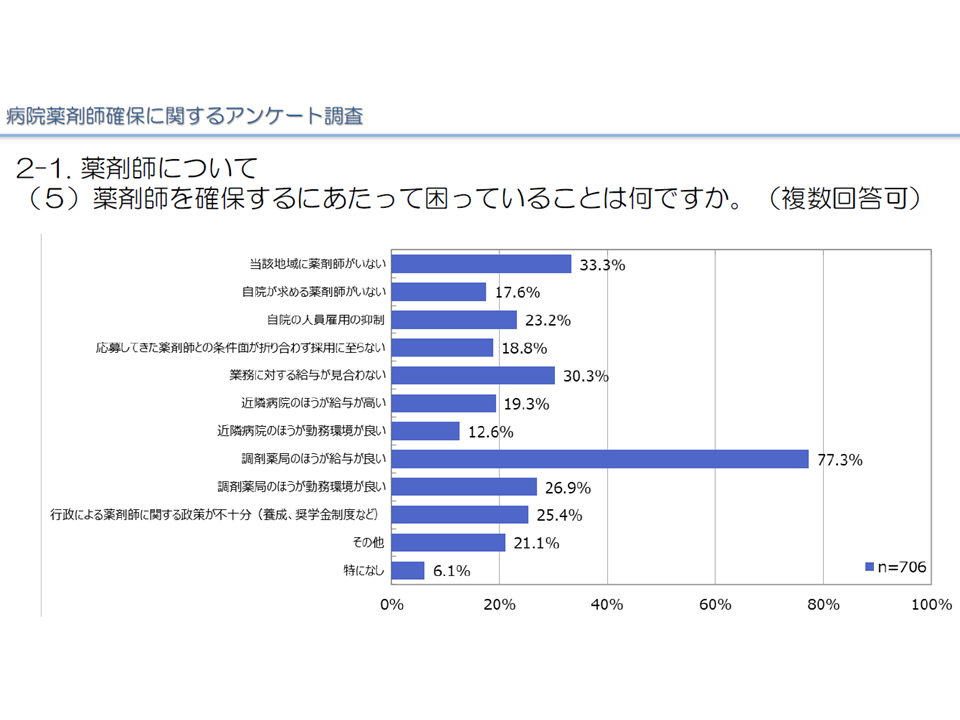
薬剤師確保に当たっての課題(日病の病院薬剤師確保アンケート調査2 220711)
7月6日に開催された日病の幹部会議(常任理事会)では、こうしたアンケート結果も踏まえて、「病院薬剤師の給与アップを図りたいが、病院経営が厳しい中、自前での実施は難しい」「看護職員の処遇改善に向けた補助金・診療報酬を、病院薬剤師の給与アップにも充てたいが、それが認められてない。厚労省の定めた配分ルールと、医療現場の実態とがマッチしていないのではないか」との声が多数出ており、「薬剤師の給与改善にも、補助金・診療報酬を活用することを認めてほしい」との要望を厚労省に行う方針が固められました。
7月11日の記者会見で相澤会長は「要望書の内容や提出時期はこれから詰めていく」が、「要望を行う」方針は決定している旨を明確にしています。また要望の際には、上述したアンケート結果など「病院薬剤師確保などの現状」も訴えていく見込みです。今後の日病の動き、さらにそれを踏まえた国の動きにも注目が集まります。
なお相澤会長は、「あくまで私見」と断りを入れたうえで、「病院の機能が多様化している一方で、病院の収益の柱である診療報酬は全国一律に設定されている。こうした中では、同じ職種、同じ病院グループの中であっても同じ給与水準を確保していくことが難しい時代になってきており、今後、こうした難しい問題をどう考えていくべきかも重要な検討課題になる」との考えも示しています。
【更新履歴】薬剤師確保アンケート調査の図表を追加しました。
【関連記事】
看護職員の処遇改善、外来で対応せず「入院の診療報酬上乗せ」のみのほうが患者に分かりやすいのではないか—中医協(1)
「初再診料への上乗せ」と「入院料への上乗せ」組み合わせ、看護職員処遇改善に対応してはどうか―入院外来医療分科会
「看護職員の処遇改善」に向けた診療報酬、負担増となる患者への合理的かつ納得ゆく説明も極めて重要—中医協(1)
「看護職員の処遇改善」への診療報酬対応、無理筋であると病院団体から不満噴出―日病協・小山議長、山本副議長
病院ごとに「看護配置と患者数」などの関係を見て、看護職員処遇改善の診療報酬対応検討―入院外来医療分科会
看護職員等の処遇改善、病院の必要額と診療報酬との間に生じる過不足をどう考えていくかが最大論点—中医協総会
「看護職員の処遇改善」に向けた診療報酬対応、「消費税対応の二の舞」となることを懸念―日病協
感染対策、ICU等の早期離床・リハ加算、MFICUの成育連携支援加算、湿布薬上限など明確化―疑義解釈6【2022年度診療報酬改定】
感染対策向上加算等の研修や訓練・カンファレンス実績、届け出時点では不要―疑義解釈4【2022年度診療報酬改定】
10月からの看護職員処遇改善、「看護師数×1万2000円」財源を診療報酬でどう配分すべきか―入院外来医療分科会
外来腫瘍化学療法診療料とがん患者指導料「ハ」、同一患者に併算定できない―疑義解釈3【2022年度診療報酬改定】
一般病棟・ICUの看護必要度、2022年度診療報酬改定踏まえて詳細を明示―疑義解釈1【2022年度診療報酬改定】(3)
地域ごとに「面で感染症に対応できる体制」構築のための【感染対策向上加算】―疑義解釈1【2022年度診療報酬改定】(2)
急性期充実体制加算の緊急手術・看護必要度II・敷地内薬局NG等の考え方整理―疑義解釈1【2022年度診療報酬改定】(1)
2022年度GHC診療報酬改定セミナー!急性期医療の定義に切り込んだ「医療提供体制改革」を進める改定内容!
井内医療課長・鈴木前医務技監がGHC改定セミナーに登壇!2022年度改定で何を目指すのか!
看護職員処遇改善のための診療報酬設定論議スタート、まず技術的課題等を分科会で整理―中医協総会
2022年度のDPC機能評価係数IIトップ、大学病院群で和歌山医大病院、特定群で帯広厚生病院、標準群で飯山赤十字病院
生殖補助医療、従前の支援事業で6回終了したとしても、要件満たせば保険診療で改めて6回チャレンジ可
「クリニック・中小病院」と「紹介受診重点医療機関」との双方向情報連携を【連携強化診療情報提供料】で評価
新設された【看護補助体制充実加算】、病棟の看護師長、病棟看護師、看護補助者のそれぞれで所定研修受講など要件化
療養病棟で「中心静脈栄養離脱に向けた摂食・嚥下機能回復」実施促すための飴と鞭
一部疾患でDPC病棟への入棟経路ごとの分類を設定、DPC全般でさらに「在院日数短縮」が重要テーマに―厚労省
複数の減算ルールに該当する地域包括ケア病棟、「減算を複数適用した低い点数」算定に―厚労省
スーパーICU評価する【重症患者対応体制強化加算】を新設、ECMOの処置料・管理料を設定―厚労省
急性期充実体制加算の施設基準、全身麻酔手術2000件以上、救急受け入れ2000件以上、時間外加算1取得など―厚労省
【2022年度診療報酬改定答申17】救急医療管理加算の点数引き上げと対象状態拡大、あわせて「不適切事例」への対処も
【2022年度診療報酬改定答申16】安全性・有効性を確認した不妊治療技術を保険適用、生殖補助医療では年齢・回数制限
【2022年度診療報酬改定答申15】小入管の加算新設など、小児、新生児等への医療提供充実を診療報酬でサポート
【2022年度診療報酬改定答申14】オンライン初診料は251点に、オンラインの医学管理・在総管の点数を整理
【2022年度診療報酬改定答申13】後発品使用促進、人工腎臓の適正化、リフィル処方箋など組み合わせ医療費の膨張抑止
【2022年度診療報酬改定答申12】外来化学療法の評価、がん患者の遺伝子パネル検査・結果説明などの評価を大幅充実
【2022年度診療報酬改定答申11】訪問看護でも『量の拡大』と「質の向上」目指す、専門性の高い看護師への期待高まる
【2022年度診療報酬改定答申10】在宅医療の「裾野」を拡大して量を充実、「頂」を高くして質の向上を目指す
【2022年度診療報酬改定答申9】療養病棟、障害者施設・緩和ケア病棟、有床診のそれぞれに「適切な機能発揮」促す
【2022年度診療報酬改定答申8】地域全体の感染防止対策強化を目指し、感染防止対策加算を改組し、外来で新加算創設
【2022年度診療報酬改定答申7】かかりつけ医機能の明確化に向け、機能強化加算の施設基準・算定要件を厳格化
【2022年度診療報酬改定答申6】紹介受診重点病院を加算で評価、外来→在宅の円滑移行を新たな診療報酬でサポート
【2022年度診療報酬改定答申5】地域医療体制確保加算、医師事務作業補助体制加算、夜間看護配置に関する加算を軒並みアップ
【2022年度診療報酬改定答申4】質の高いリハ提供できない回復期リハに退場宣告、特定機能病院での良質なリハに注目
【2022年度診療報酬改定答申3】大規模病院の地域包括ケア病棟にも在宅患者受入れ促すため、飴(加算)と鞭(減算)
【2022年度診療報酬改定答申2】手厚い医療体制敷くICUに新加算、3日以内750点、4-7日500点、8―14日300点ON
【2022年度診療報酬改定答申1】充実した急性期一般1を評価する新加算、7日以内460点、8-11日250点、12―14日180点に設定





