胸腔穿刺で心臓等損傷する死亡事故、リスクを踏まえた実施、数時間後に致命的状態に陥る可能性踏まえた経過観察を―医療安全調査機構の提言(12)
2020.12.2.(水)
日本で唯一の医療事故調査・支援センター(以下、センター)である日本医療安全調査機構は11月24日に12回目の「医療事故の再発防止に向けた提言」として『胸腔穿刺に係る死亡事例の分析』を作成・公表しました(機構では概要版(動画ありのパワーポイントファイル、および動画なしのパワーポイントファイルも作成、公表している)。
胸腔穿刺の「心臓・大血管などを穿刺する」リスクなどを十分に認識せよ
2015年10月から、医療機関の管理者(院長など)には「予期しなかった『医療に起因し、または起因すると疑われる死亡または死産』」のすべてをセンターに報告することが義務付けられました【医療事故調査制度】。この制度は「医療事故の再発防止」を目的としたもので、事故事例を集積・分析する中で「具体的な再発防止策などを構築」していくことがセンターに課せられた重要な役割の1つとなっています。
センターは、今般、「胸腔穿刺に係る死亡事例の分析」に係る死亡事例を分析し、12回目の医療事故再発防止策として提言を行いました。
◆過去の提言に関する記事
(1)中心静脈穿刺合併症に係る死亡の分析―第1報―
(2)急性肺血栓塞栓症に係る死亡の分析
(3)注射剤によるアナフィラキシーに係る死亡事例の分析
(4)気管切開術後早期の気管切開チューブ逸脱・迷入に係る死亡事例の分析
(5)腹腔鏡下胆嚢摘出術に係る死亡事例の分析
(6)栄養剤投与目的に行われた胃管挿入に係る死亡事例の分析
(7)一般・療養病棟における非侵襲的陽圧換気(NPPV)及び気管切開下陽圧換気(TPPV)に係る死亡事例の分析
(8)救急医療における画像診断に係る死亡事例の分析
(9)入院中に発生した転倒・転落による頭部外傷に係る死亡事例の分析(関連記事はこちら)(10)大腸内視鏡検査等の前処置に係る死亡事例の分析
(10)大腸内視鏡検査等の前処置に係る死亡事例の分析
(11)肝生検に係る死亡事例の分析
胸腔穿刺においては、死亡に至る事故が発生することは稀ですが、これまでに9例の事故報告があります。機構では重要性を重く見て、事故事例の原因等を分析。再発防止に向けて次の5項目の提言を行いました。
(1)胸腔穿刺には「心臓・大血管などを穿刺する」リスクがあり、▼少量の胸水▼限局した膿胸―などを穿刺する場合は致命的合併症を生じる危険性が高まるため、これらの患者個別のリスク情報を医療従事者間で共有する
(2)心臓・大血管への穿刺を避けるため、胸腔穿刺の前に▼穿刺部位▼角度▼深さ―などを検討する。その際、CT画像や超音波画像などで、事前に臓器と胸水貯留部位などの位置関係を確認することが望ましい
(3)穿刺手技では「胸腔に至る経路を作り、予定した深さ以上に進まないように内套針・カテーテルを把持し、内套針は壁側胸膜を越えてからは胸腔内を進めない」ようにするが、結果として想定以上に深く進んでいる場合もある。予定した深さに達しても排液がない場合は、いったん手を止め、穿刺部位や角度、距離などを再検討する
(4)排液が血性で、「病状による血性排液」か「臓器損傷によるもの」かの判断に迷う場合は、まずカテーテルをクランプし「心臓・大血管損傷」を念頭に置いて対応する
(5)胸腔穿刺後も継続して患者の状態を観察し、▼血圧低下▼呼吸促迫▼呼吸困難の出現▼皮下気腫の拡大―がある場合には、「肋間動脈損傷などによる出血」や「気胸、縦隔気腫」などの合併症を疑い、速やかに対応する
まず(1)は、胸腔穿刺の「リスク」と「ベネフィット」とを十分に比較衡量することを求めています。
事故報告された9例のうち、5例が「心臓・大血管損傷」で、うち3例が「心臓損傷」、1例が「上行大動脈損傷」、1例が「下行大動脈損傷」でした。
機構では、胸郭と心臓・大血管までの距離は「思いのほか近い」ことを強調し、まず「心臓・大血管の解剖学的位置関係を具体的にイメージし、損傷する可能性のある部位を想定する」ことが重要とアドヴァイス。
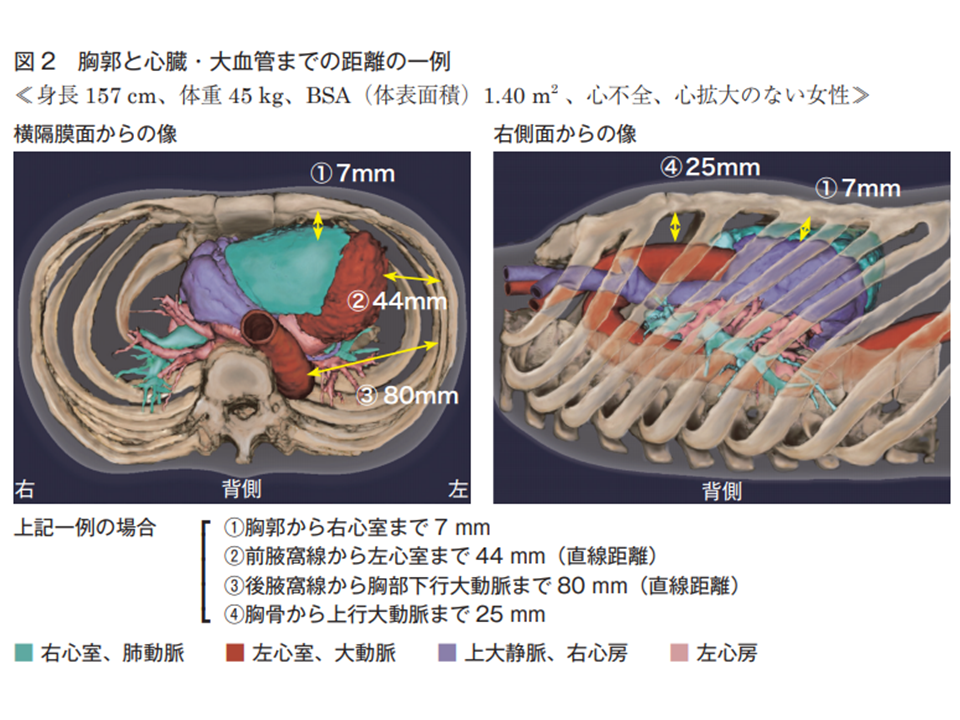
胸郭と心臓・大血管までの距離は「思いのほか近い」(医療安全調査機構提言(12)2 201124)
さらに、「少量の胸水や限局した膿胸の場合には、穿刺するスペースが狭くなり、その先にある心臓・大血管を穿刺するリスクが高くなる。致命的合併症を生じる危険性が高まる」こと、あわせて損傷によって「瞬時に致命的となる場合」と「数時間後に致命的な状況に陥る場合」とがあることを指摘。
各医療機関において、こうしたリスクを十分に踏まえたうえで、胸腔穿刺の▼必要性▼方法▼時間▼必要物品▼穿刺に伴うリスク情報―などをあらかじめ共有し、さらに患者・家族にもこうしたリスクや胸腔穿刺を行わない場合のデメリットなどを十分に説明しておくことを強く求めています。
次いで(2)では、穿刺前に次のような点を十分に検討・確認したうえで「穿刺部位」「角度」「穿刺の深さ」など決定するよう訴えます。
▽特に、▼心拡大▼大動脈の動脈硬化・瘤形成・蛇行▼縦隔の偏位▼肺切除などの手術による縦隔の移動▼横隔膜挙上▼胸膜の癒着、亀背や側弯―などがあると「通常と解剖学的位置に相違が生じ「誤穿刺のリスクとなる」ことを認識する
▽穿刺部位は、心臓・大動脈穿刺などの臓器損傷と肋間動脈穿刺を避けられる部位 を選択する(一般的には、▼気胸では第2 肋間鎖骨中線や第4-5肋間中腋窩線または前腋窩線▼胸水では第4-6肋間中腋窩線―が選択される)
▽穿刺の際は「腕の挙上や穿刺の体位をとることなどにより、事前に確認した画像と穿刺時の臓器の位置関係が変化する」ことを考慮する。特に「左側の胸腔穿刺」の場合には、▼心臓までの距離が近い▼胸部下行大動脈が存在する―ことを念頭に置いて穿刺部位や角度、深さを検討する
事故報告事例のうち4例では「内套針抜去後から血性排液が多く見られ、短時間で心停止に至っている」点を踏まえ、(3)では穿刺手技を十分に磨く(例えば「予定した深さ(距離)、角度においてそれ以上深く進まないよう、内套針とともにカテーテルをしっかりと把持し、それをストッパーとする」など)ことを求めるとともに、医療材料メーカーに対して「深い穿刺になることを避けるため、ストッパー機能が付与できる器具」を開発・改良するよう提案しています。
また、事故報告事例のうち3例では、予定した深さに達したと思った時に排液・排気がなかったことなどにより、「さらに、そこから内套針・カテーテル(穿刺針)を進めていた」(結果、臓器を損傷してしまった)ことが確認されています。
機構では「予定した深さに達したにもかかわらず排液・排気がなかった場合は、心臓・大血管などの穿刺リスクを回避するため、いったん手を止め、穿刺部位や角度、距離などを再検討する」よう強く求めています。
また(4)では、排液が血性で、「患者の病状による血性排液」か「臓器損傷か」の判断に迷った場合には、「まず心臓・大血管損傷の可能性を考慮し、カテーテルをクランプし、心臓・大血管損傷を念頭に置いた対応を行う」よう求めています。
具体的には、例えば、超音波検査などで胸腔内大量出血と診断された場合は、▼急速輸液を行いつつ救命を最優先する▼低侵襲手技にこだわらず開胸して大量血腫の除去を行い、良視野を確保したうえで出血点の確認と確実な止血を迅速に行う—よう提案。
あわせて、緊急対応を確実に行えるよう、各医療機関において、穿刺の際の十分な支援体制、指導体制や緊急事態発生時の院内急変対応システム―を整え、▼心臓血管外科医▼麻酔科医▼画像下治療(IVR:Interventional Radiology)を実施する放射線科医▼放射線技師▼看護師▼臨床工学技士―などが「速やかに対応チームを構成できる」環境を整備しておくことが必要です。
また、院内で緊急救命対応が難しい場合もあることから、「近隣医療機関との間で、日頃から連携体制を整備しておく」ことも提案しています。
さらに(5)では、穿刺後にも患者の状態を十分に観察・確認し、必要に応じた対応をとることの重要性を再確認しています。上述のように「穿刺後、数時間を経過して致命的な状態に陥る」事例もあることから、この点がいかに重要であるかはここで述べるまでもないでしょう。とりわけ、▼抗血栓療法中である場合▼抗血栓療法中や併存症などの影響により血液凝固障害がある場合―には、穿刺後の出血が致命的になることも多く、経過を慎重に観察・確認することが必要です。
このほか機構では、学会や企業等に対し、▼胸腔穿刺・ドレナージにはリスクがあることを医療従事者に周知・啓蒙する▼胸腔穿刺・ドレナージにおける「トラブルシューティングの教育」機会を提供する▼穿刺器具について「ストッパー機能が付与できる構造」への改良を行う―よう要請しています。


【関連記事】
2020年10月の医療事故報告件数、3月以前の水準に戻る―日本医療安全調査機構
2020年4-9月の医療事故、3月以前に比べて18%減少、新型コロナによる患者減の影響か―日本医療安全調査機構
2020年8月の医療事故は24件、医療現場は平時に戻りつつあるが、さらなる観察が必要―日本医療安全調査機構
2020年7月の医療事故は30件、報告件数等は増加傾向にあり、医療現場は平時に戻りつつある―日本医療安全調査機構
2020年6月の医療事故は26件、4・5月に比べ報告件数は増加し、医療現場は平時に戻りつつある―日本医療安全調査機構
2020年5月の医療事故は15件、新型コロナで入院患者減・手術減等が生じている影響か―日本医療安全調査機構
2020年4月の医療事故は19件、内科で3件、整形外科・循環器・産婦人科で各2件など―日本医療安全調査機構
2020年3月の医療事故は31件、消化器科で7件、内科・脳神経外科で各4件など―日本医療安全調査機構
2020年2月の医療事故は37件、消化器科で7件、内科・循環器内科で各5件など―日本医療安全調査機構
2020年1月の医療事故は35件、外科と内科で各7件など―日本医療安全調査機構
2019年12月に医療事故が35件、整形外科と消化器科で各5件など―日本医療安全調査機構
2019年11月に医療事故が37件、外科で8件、内科・整形外科で6件など―日本医療安全調査機構
2019年10月に医療事故が35件報告され、累計1535件に―日本医療安全調査機構
医療事故調査制度スタートから丸4年、累計1500件の医療事故が報告される―日本医療安全調査機構
2019年8月末までに1472件の医療事故が生じ77%で院内調査完了、医療機関の調査スピードアップ―日本医療安全調査機構
2019年7月末までに1452件の医療事故、うち75.9%の事例では院内調査完了―日本医療安全調査機構
2019年6月末までに1420件の医療事故、院内調査スピードがさらに加速し75.4%で調査完了―日本医療安全調査機構
2019年5月末までに1380件の医療事故、院内調査スピードが加速し74.9%で調査終了―日本医療安全調査機構
2019年4月末までに1342件の医療事故、院内調査スピードは再び増し74.8%で調査完了―日本医療安全調査機構
2019年3月末までに1308件の医療事故、制度が国民に浸透する中で「正しい理解」に期待―日本医療安全調査機構
医療事故調査、事故全体の7割超で院内調査が完了しているが、調査期間は長期化傾向―日本医療安全調査機構
2019年2月末までに1284件の医療事故、院内調査完了は73.9%で変わらず―日本医療安全調査機構
2019年1月末までに1260件の医療事故、73.9%で院内調査完了―日本医療安全調査機構
医療事故の原因究明に向けた院内調査、「外部の第三者」の参画も重要テーマ―医療安全調査機構
2018年末までに1234件の医療事故、73.6%で院内調査が完了―日本医療安全調査機構
2018年11月までに1200件の医療事故、72.8%で院内調査が完了―日本医療安全調査機構
2018年10月までに1169件の医療事故、国民の制度理解が依然「最重要課題」―日本医療安全調査機構
2018年9月までに1129件の医療事故、国民の制度理解は依然進まず―日本医療安全調査機構
2018年8月までに1102件の医療事故報告、国民の制度理解が今後の課題―日本医療安全調査機構
2018年7月までに1061件の医療事故報告、うち71.2%で院内調査が完了―日本医療安全調査機構
医療事故調査、制度発足から1000件を超える報告、7割超で院内調査完了―日本医療安全調査機構
2018年5月までに997件の医療事故、うち69.9%で院内調査完了―日本医療安全調査機構
2018年4月までに965件の医療事故、うち68.5%で院内調査完了―日本医療安全調査機構
2018年3月までに945件の医療事故が報告され、67%で院内調査完了―日本医療安全調査機構
2018年2月までに912件の医療事故報告、3分の2で院内調査が完了―日本医療安全調査機構
2018年1月までに888件の医療事故が報告され、65%超で院内調査が完了―日本医療安全調査機構
2017年末までに857件の医療事故が報告され、63.8%で院内調査が完了―日本医療安全調査機構
2017年9月までに751件の医療事故が報告、院内調査は63.4%で完了―日本医療安全調査機構
2017年8月までに716件の医療事故報告、院内調査のスピードは頭打ちか―日本医療安全調査機構
2017年7月までに674件の医療事故が報告され、63.5%で院内調査完了―日本医療安全調査機構
2017年6月までに652件の医療事故が報告され、6割超で院内調査が完了―日本医療安全調査機構
2017年5月までに624件の医療事故が報告され、6割超で院内調査完了―日本医療安全調査機構
2017年4月までに601件の医療事故が報告、約6割で院内調査が完了―日本医療安全調査機構
2017年2月までに546件の医療事故が報告、過半数では院内調査が完了済―日本医療安全調査機構
2017年1月までに517件の医療事故が報告、半数で院内調査が完了―日本医療安全調査機構
2016年12月までに487件の医療事故が報告され、46%超で院内調査が完了―日本医療安全調査機構
2016年11月に報告された医療事故は30件、全体の45%で院内調査が完了―日本医療安全調査機構
2016年10月に報告された医療事故は35件、制度開始からの累計で423件―日本医療安全調査機構
2016年8月に報告された医療事故は39件、制度開始からの累計で356件―日本医療安全調査機構
2016年7月に報告された医療事故は32件、制度開始からの累計で317件―日本医療安全調査機構
2016年6月に報告された医療事故は34件、制度開始からの累計では285件―日本医療安全調査機構
制度開始から半年で医療事故188件、4分の1で院内調査完了―日本医療安全調査機構
医療事故に該当するかどうかの判断基準統一に向け、都道府県と中央に協議会を設置―厚労省
医療事故調査制度、早ければ6月にも省令改正など行い、運用を改善―社保審・医療部会
医療事故調査制度の詳細固まる、遺族の希望を踏まえた事故原因の説明を―厚労省
中心静脈穿刺は致死的合併症の生じ得る危険手技との認識を—医療安全調査機構の提言(1)
急性肺血栓塞栓症、臨床症状に注意し早期診断・早期治療で死亡の防止—医療安全調査機構の提言(2)
過去に安全に使用できた薬剤でもアナフィラキシーショックが発症する—医療安全調査機構の提言(3)
気管切開術後早期は気管切開チューブの逸脱・迷入が生じやすく、正しい再挿入は困難—医療安全調査機構の提言(4)
胆嚢摘出術、画像診断・他診療科医師と協議で「腹腔鏡手術の適応か」慎重に判断せよ—医療安全調査機構の提言(5)
胃管挿入時の位置確認、「気泡音の聴取」では不確実—医療安全調査機構の提言(6)
NPPV/TPPVの停止は、自発呼吸患者でも致命的状況に陥ると十分に認識せよ―医療安全調査機構の提言(7)
救急医療での画像診断、「確定診断」でなく「killer diseaseの鑑別診断」を念頭に―医療安全調査機構の提言(8)
転倒・転落により頭蓋内出血等が原因の死亡事例が頻発、多職種連携で防止策などの構築・実施を―医療安全調査機構の提言(9)
「医療事故再発防止に向けた提言」は医療者の裁量制限や新たな義務を課すものではない―医療安全調査機構
大腸内視鏡検査前の「腸管洗浄剤」使用による死亡事例が頻発、リスク認識し、慎重な適応検討を―医療安全調査機構の提言(10)
「肝生検に伴う出血」での死亡事例が頻発、「抗血栓薬内服」などのハイリスク患者では慎重な対応を―医療安全調査機構の提言(11)
人口100万人あたり医療事故報告件数、2017・18・19と宮崎県がトップ、地域差の分析待たれる―日本医療安全調査機構
新型コロナの影響で全国の3分の2の病院が赤字転落、東京都のコロナ患者受け入れ病院では9割が赤字―日病・全日病・医法協
新型コロナの影響、東京都所在病院にとりわけ大きなダメージ、医業利益率はマイナス30%近い―日病・全日病・医法協
新型コロナ受け入れる自治体病院、平均で8000万円超、最大7億円弱の収支減―全自病・小熊会長
新型コロナ対策で大学病院は財務的に破綻寸前、早急な財政支援を―医学部長病院長会議
新型コロナで病院収入は大幅減少、医業利益率はマイナス10%超に―日病・全日病・医法協
3月時点から新型コロナで外来・入院ともに患者減、白内障・ポリペク割合の高い病院で患者減目立つ―GHC分析
新型コロナ対応のために手術延期などして「病院の収益が減少」、国で補填を―医学部長病院長会議
新型コロナ対策、地域の医療提供体制や緊急性など総合的に判断し「予定手術の延期」考慮を―日本外科学会
新型コロナ対応に医療資源を重点化するため、白内障や低悪性度がん手術などは「延期」要請を―厚労省



