DPCに相応しくない病院の退出ルール、「そろそろ結論を出し、アクションにつなげたい」―入院・外来医療分科会(2)
2023.9.7.(木)
DPCの効率性係数や複雑性係数について「診断群分類の種類が少なく、症例構成が偏っている病院」では、本来の「急性期入院医療における評価」という趣旨に照らして不適当な評価となっているケースがある—。
またデータ数の少ないDPC病院では、診療密度(相対値)が低い一方で、複雑性係数が高くなるといった不適当な評価となっているケースがある—。
他方、地域医療係数について、急性期医療を取り巻く環境の変化も踏まえ「社会や地域の実情に応じて求められている機能の評価」という観点から、新たな項目を検討してはどうか—。
9月6日に開催された診療報酬調査専門組織「入院・外来医療等の調査・評価分科会」(以下、入院・外来医療分科会)では、DPC制度改革に向けてこういった議論が行われました(急性期入院医療に関する看護必要度や平均在院日数などの指標、リハビリ・栄養改善に関する記事はこちら)。なお、同日には▼回復期リハビリ病棟での第3者評価、栄養改善、身体拘束抑制▼療養病棟の医療区分精緻化—も議題となっており、別稿で報じます。
データ数の少ないDPC病院、診療密度が低いにも関わらず、複雑性が高く評価される傾向
DPC制度改革については、▼入院・外来医療分科会の下部組織である「DPC/PDPS等作業グループ」での検討→▼入院・外来医療分科会での検討→▼中央社会保険医療協議会での検討—という大きく3つの段階を経て議論が進められます。
9月6日の入院・外来医療分科会には、下部組織である「DPC/PDPS等作業グループ」での検討状況が報告され、これに基づく議論が行われました。
報告内容は、(1)対象病院について(2)算定ルール等について(3)診断群分類について(4)退院患者調査について—の4項目です。
まず(1)の対象病院については、これまで「極端に医療資源投入量の少ない(あるいは多い)、極端に平均在院日数の短い(あるいは長い)病院が存在する」ことが問題視され、改善策・対応策が検討されてきています。
DPC点数などは「DPC病院全体の平均」として定められるため、例えば「不当に、極端に医療資源投入量を少なくしている病院」があれば、平均値=DPC点数が下がり、「十分な収益を得られない」病院が多数出てしまいます。このように、上述した極端な病院の存在は「DPC全体に影響を及ぼしてしまう」のです。
このため2018・20・22年度改定のそれぞれにおいて、医療資源投入量や平均在院日数の側面から「DPCに相応しくない病院をあぶり出す」試みが行われてきましが、なかなか明確な解が見いだせない状況が続いています(関連記事はこちら)。
2024年度の次期診療報酬改定に向けては、言わば「DPC病院の頑張り度合い」を評価する機能評価係数IIに着目。各係数が「非常に高い病院」と「非常に低い病院」を抽出し、「どのような実態があるのか」などを詳しく調べています。 2022年度の調査では「高齢化に伴う患者構成の変化により、本来の趣旨とは異なる形で係数が高くなっているケースがある」ことなどが分かり、引き続き行われた2023年度の調査でも一部の病院について次のような「DPCの本来の趣旨と異なる不適当な評価がなされている」ことが判明しています。
【保険診療係数】(提出データの質や医療の透明化、保険診療の質的向上など「医療の質的な向上を目指す取り組み」を評価する)
▽「部位不明・詳細不明コード」の使用割合が基準値(10%未満であること)を上回っている病院には、例えば▼コーディング担当者の理解不足・病院全体のコーディング体制の不備に起因する不適切なコーディングがみられる▼急性期病棟での入院が本来想定されていない症例(リハビリ患者など)においてコーディングが困難になるケースがある—などの実態がある
【効率性係数】(在院日数短縮の努力を評価する)
▽診療対象とする診断群分類の種類が少なく、症例構成が偏っている病院では、「在院日数短縮という本来の趣旨」にそぐわない評価となる場合がある
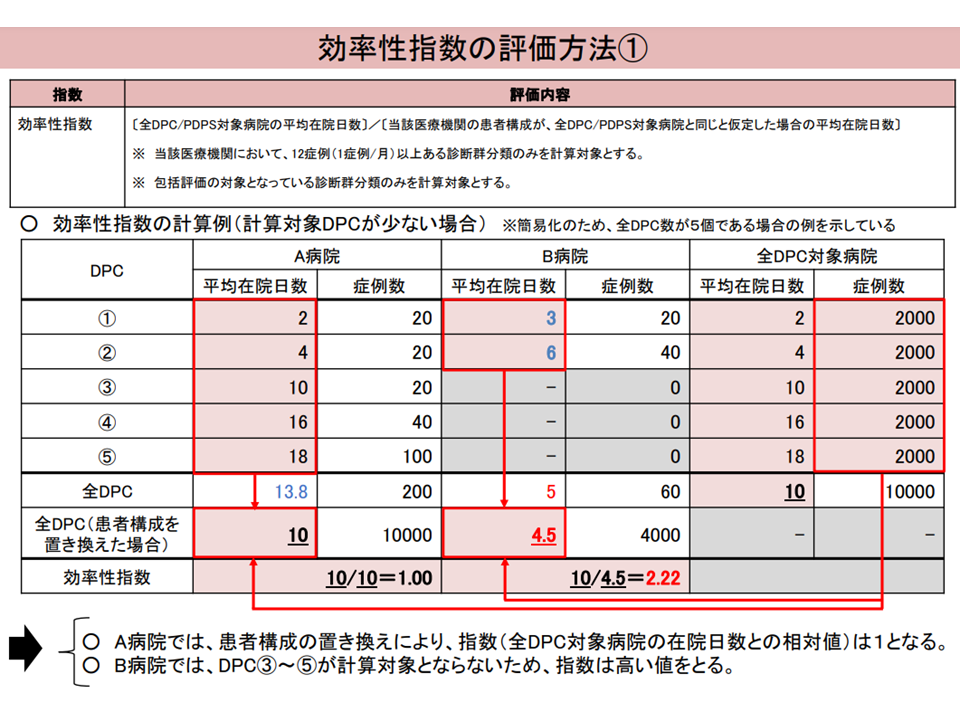
効率性係数の問題(入院・外来医療分科会(2)1 230906)
【複雑性係数】(1入院当たり医療資源投入の観点から見た患者構成を評価するもの。誤解を恐れずに言えば「DPC点数の高い傷病」患者を積極的に受け入れる病院が高く評価される)
▽診療対象とする診断群分類の種類が少ない病院では、誤嚥性肺炎等の平均在院日数が長く、1日当たり包括範囲出来高点数の小さい疾患に偏った症例構成の場合、急性期入院医療における評価という点では不適当な評価となっている
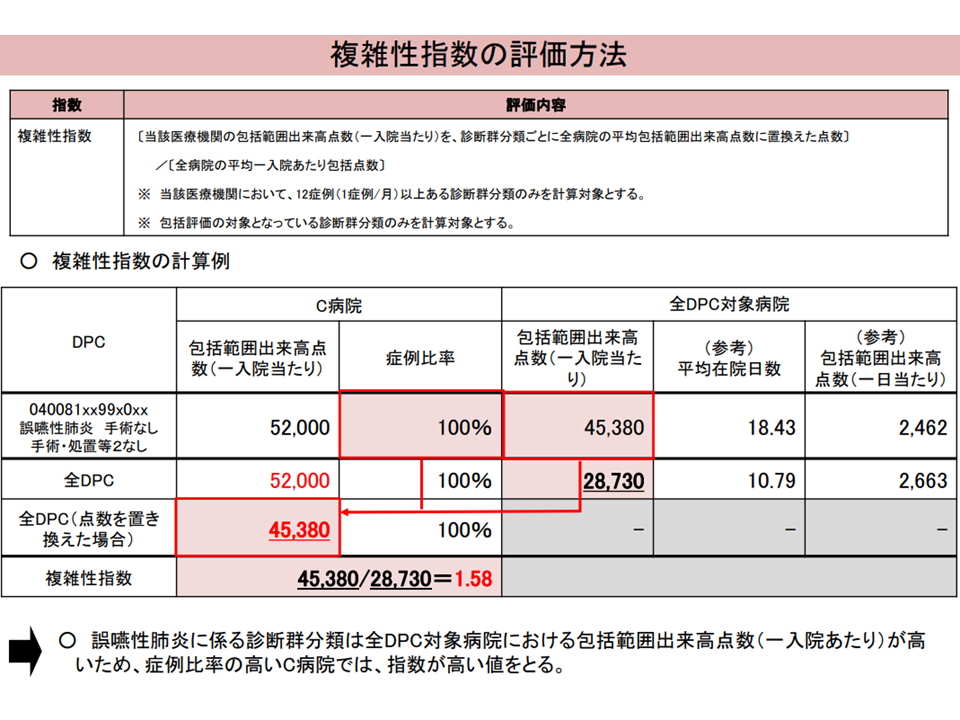
複雑性係数の問題(入院・外来医療分科会(2)2 230906)
また、データ数(一定の対象期間にDPC病床を退院した患者の全データ数)が少ない病院では「診療密度が低い」一方で、「複雑性係数の値が高い」(つまり経営的には良好になる)傾向にあることが判明しました。
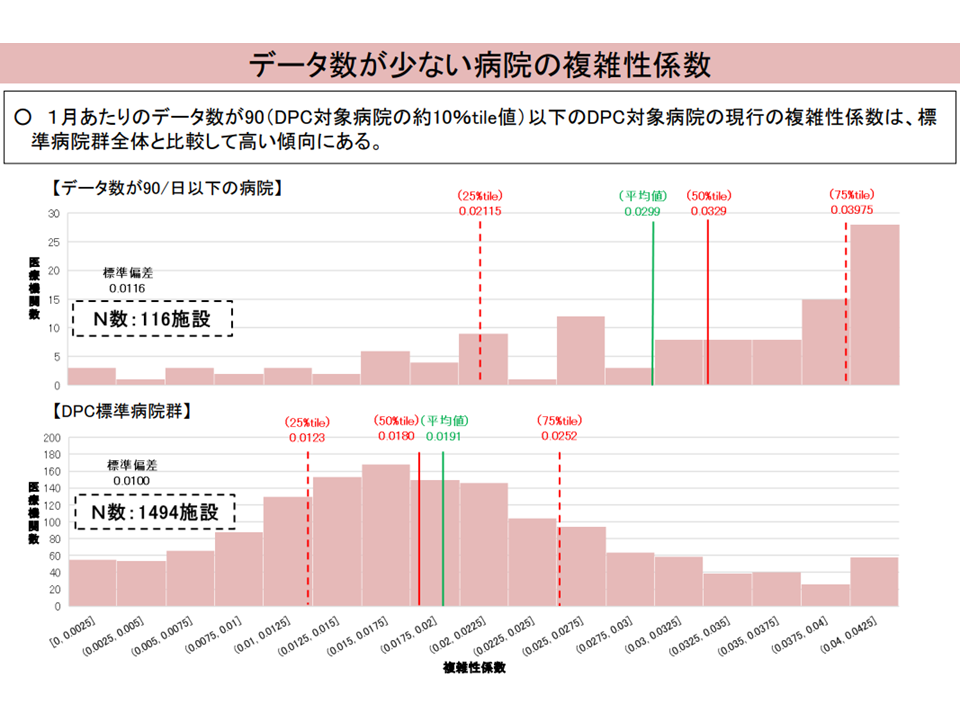
データ数の少ないDPC病院の問題1(入院・外来医療分科会(2)5 230906)
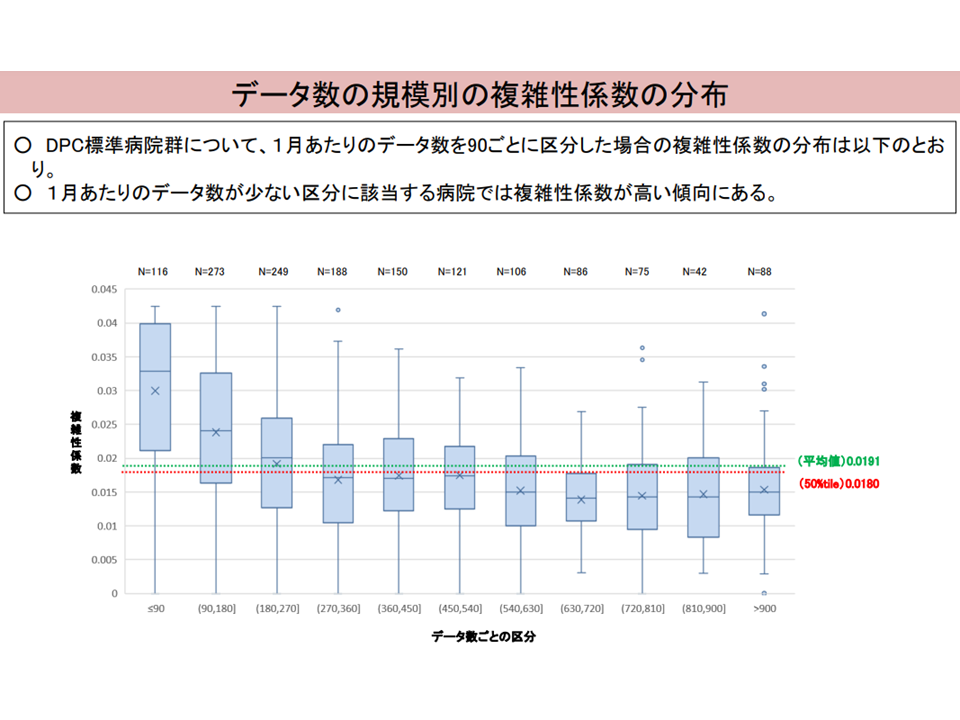
データ数の少ないDPC病院の問題2(入院・外来医療分科会(2)6 230906)
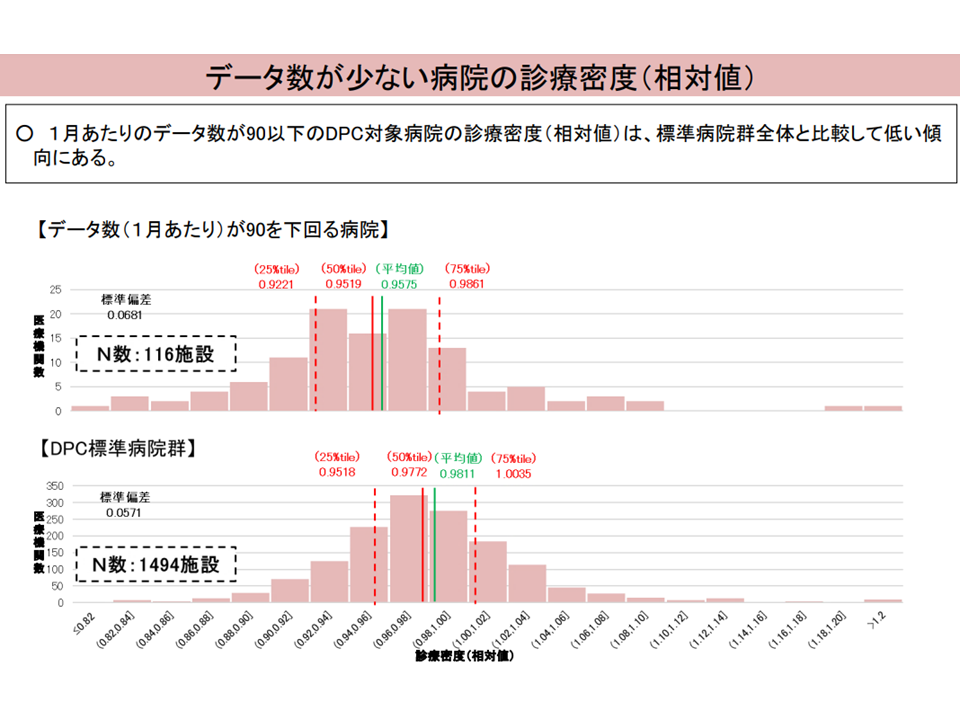
データ数の少ないDPC病院の問題3(入院・外来医療分科会(2)7 230906)
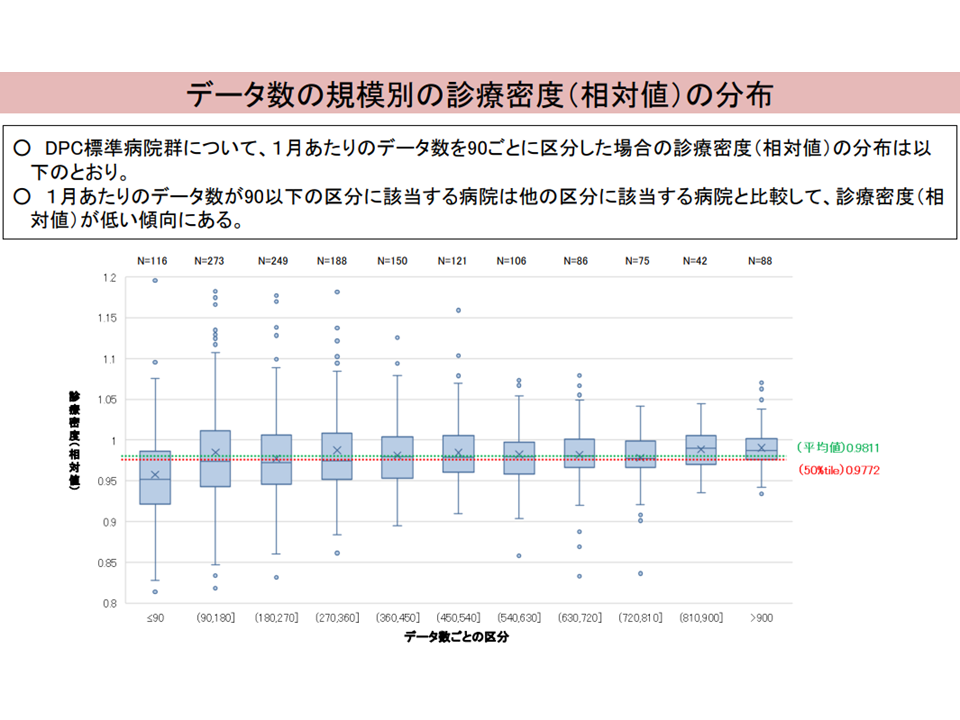
データ数の少ないDPC病院の問題4(入院・外来医療分科会(2)8 230906)
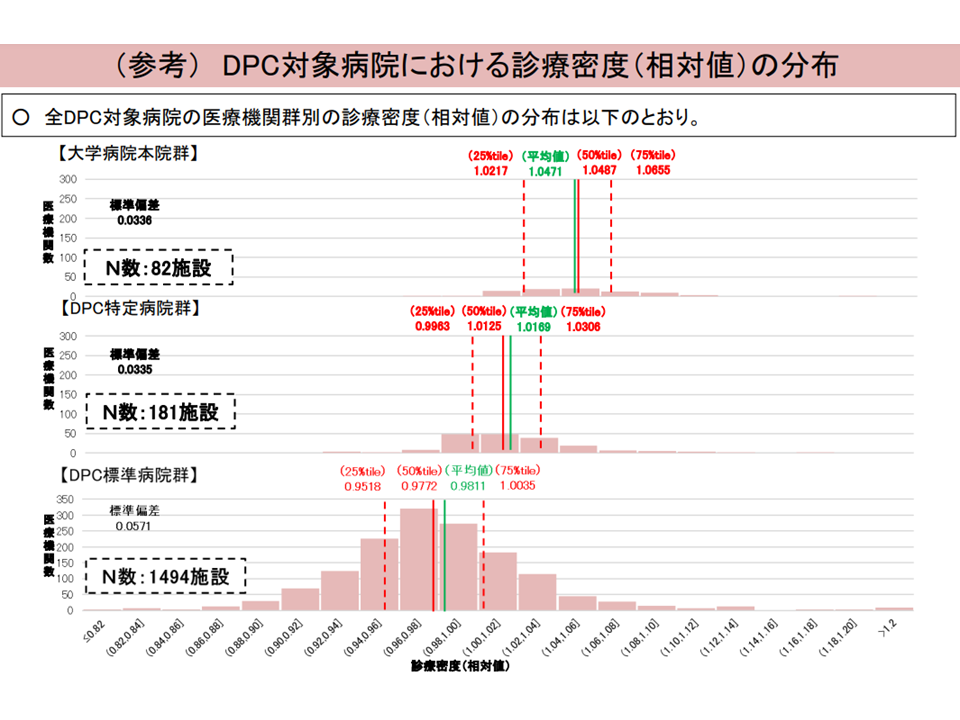
データ数の少ないDPC病院の問題5(入院・外来医療分科会(2)9 230906)
これらを勘案すると「小規模病院」「診療科の少ない病院」の一部では、急性期の大規模病院に比べて「不適切に高い評価を受けている可能性がある」ことが伺えそうです。ここから「DPCへの参加基準」(裏返せば退出ルール)や「各係数の評価基準」などを、「急性期入院医療を評価するというDPCの制度趣旨によりマッチする」ものへと見直す方向が見て取れます。
猪口雄二委員(日本医師会副会長)も「様々なタイプの病院がDPCに参加してきているが、もともと急性期入院医療に特化した病院を評価する仕組みである。対象病院・病棟の参加基準等をより明確にすべき」との考えを強調しました。「DPC/PDPS等作業グループ」の座長でもある山本修一分科会長代理(地域医療機能推進機構理事長)も「基準の明確化論議を長く続けているがなかなか結論に至っていない。そろそろ結論を出し、アクション(参加基準、退出基準の明確化)につなげたいと思っている」とコメントしています。今後、どのような「基準案」が入院・外来医療分科会に示されるのか注目が集まります。
このほか、【地域医療係数の体制評価係数】(医療計画の「5疾病5事業等」における急性期入院医療への取り組み状況を評価する)について▼大学病院本院群(旧I群)やDPC特定病院群(旧II群)の「ほとんどの病院で上限値を満たしている項目」があるため、「評価項目や実績評価の手法について、医療機関群ごとにあり方を検討する」必要があるのではないか▼急性期医療を取り巻く環境の変化も踏まえ、「社会や地域の実情に応じて求められている機能の評価」という観点から、新たな評価項目を検討してはどうか—との意見が、また【救急医療係数】については、「救急患者の『入院初期に多くの検査を実施して傷病名等を確定する、入院初期の多くの処置等を行う救命する』という特性から、『実際の医療資源投入量>DPC点数』という事態が生じる点を、係数でカバー・補填する」という趣旨に照らして名称の見直しを行ってはどうか、などの意見が出ています。
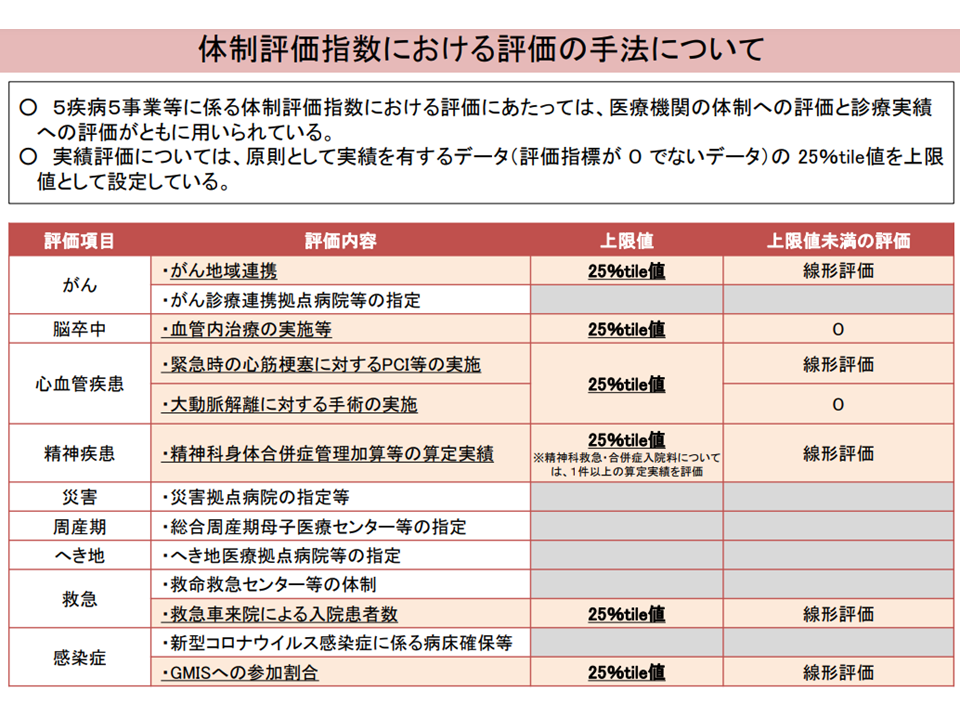
地域医療係数・体制評価指数について(入院・外来医療分科会(2)3 230906)
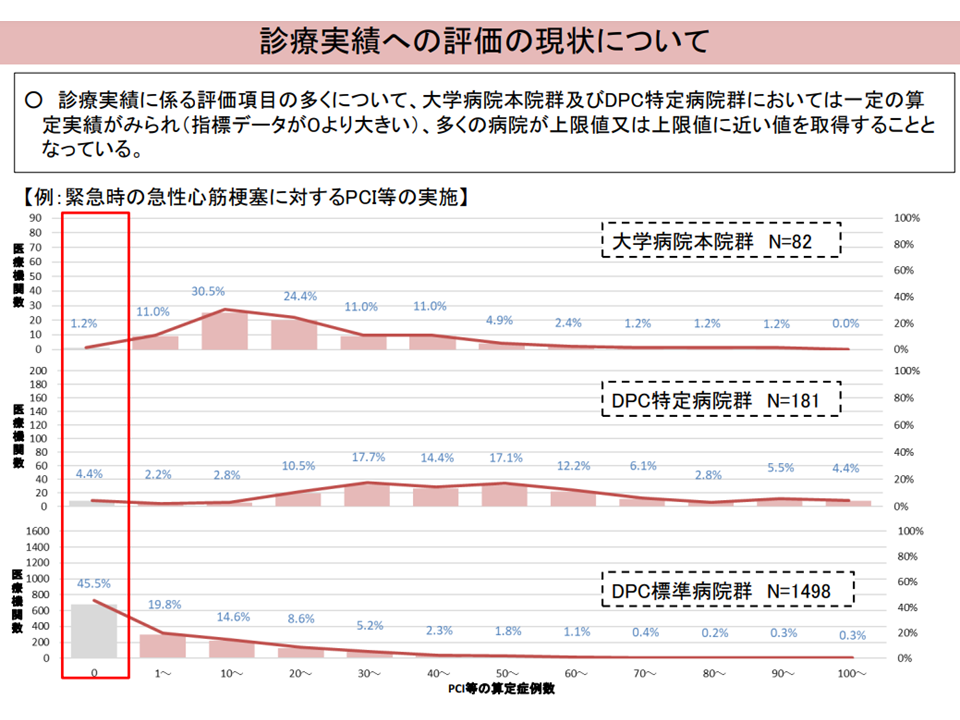
一部の体制評価係数では大学病院などの多くで上限に達してしまっている(入院・外来医療分科会(2)4 230906)
DPCの点数設定、入院期間Iでの評価をより充実する方向で検討
また、(2)の算定ルールについては次の2つの方向が示されました。
▽入院期間Iでの評価重点化をさらに進め、「早期退院症例でも、投資コストを回収できる」仕組みとする
→2022年度の前回診療報酬改定で、標準的なA方式について「入院期間Iを重点評価する」見直しを行った
→経年変化を見ると「入院期間Iでの医療資源投入量が増加してる診断群分類」が多い

入院期間Iの資源投入量状況(入院・外来医療分科会(2)10 230906)
→入院期間Iでの医療資源投入量「比率」には一定のバラつきある
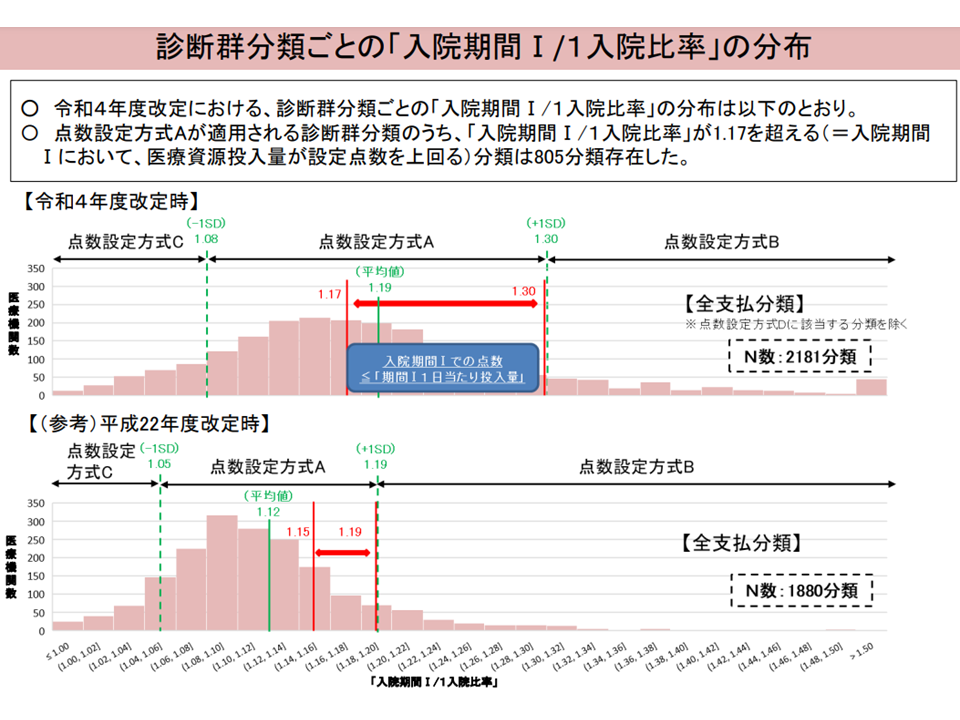
入院期間Iの資源投入量のバラつき(入院・外来医療分科会(2)11 230906)
→入院期間Iにおいて、「医療資源投入量>DPC点数」となる診断群分類が存在する

入院期間Iで資源投入量>点数となる診断群分類がすでにある(入院・外来医療分科会(2)12 230906)
▽短期滞在手術等基本料の対象手術について、「入院での実施/入院外での実施」状況に大きなバラつきあり、以下の状況を踏まえて在り方を検討する
→短期滞在手術等の入院外での実施状況については、設備や人員体制が大きくかかわっている
→患者や家族の意向等により外来に移行できない状況、病床稼働率等により相対的に決まっている部分もある
→日帰り手術として実施可能な手術について、「術後の経過観察目的」に病床を利用して1日入院として当日に入退院させる場合がある
より早期の退院・転院を促す仕組みになると期待されます。
他方、(3)の診断群部類については、専門家で構成されるMDC毎技術班で精緻化に向けた検討を進めることが確認されました(関連記事はこちら)。従前どおり▼医療資源投入量の同等性が担保されているかどうか▼臨床的類似性が担保されているかどうか(臨床的な観点から問題・違和感が少ないか)▼可能な限り簡素で、医療機関のコーディング負担が少ないかどうか—などが検討の視点となります。
また(4)の退院患者調査(DPC導入の影響評価に係る調査)は、「包括評価につきものの粗診粗療が生じていないかを確認するための調査」です(2022年度調査結果に関する記事はこちら)が、▼DPC制度が入院医療に係る診療報酬制度として定着していること▼対象施設が増加し、DPCデータが広く入院医療に係る診療報酬制度の見直しに活用されていること—などを踏まえて「調査の名称や目的について再整理するべき」との指摘が出ています。
こうした方向に異論は出ておらず、さらに「DPC/PDPS等作業グループ」で専門的な検討を行い、最終検討結果が改めて入院・外来医療分科会に報告されます(その後、中医協に議論の場が移る)。
【関連記事】
一般病棟用の看護必要度からB項目を廃止すべきか、急性期一般1の平均在院日数を短縮、リハ・栄養管理を推進―入院・外来医療分科会(1)
医師働き方改革効果あるプログラム医療機器、メーカー側は「加算評価」を求めるも、中医協委員は「理解できない」と反論―中医協・材料部会
診療報酬改定のない年の薬価改定(中間年改定)、医薬品供給やドラッグラグ・ロスへの影響も見ながら在り方を検討―中医協・薬価専門部会
2024年度診療報酬改定に向けて第1ラウンド論議を総括、今後、個別具体的な点数・施設基準に関する第2ラウンド論議へ—中医協総会
医療部会でも2024年度診療報酬改定「基本方針」論議、病院団体が「食事療養費引き上げ」「賃上げの原資確保」を強く要請—社保審・医療部会
2024年度診療報酬改定「基本方針」論議始まる、物価急騰への対応や医療保険制度の持続可能性確保など重視―社保審・医療保険部会(1)
小児薬開発促進のため新薬創出等加算の積極的活用を、企業の予見可能性確保のため市場拡大再算定見直しを―中医協・薬価専門部会
療養病棟の医療区分、「疾患・状態での該当」と「処置での該当」で状況が異なる点踏まえ細分化すべきか―入院・外来医療分科会(4)
「在宅患者の状態悪化→外来受診→地域包括ケア病棟入院」の流れも高く評価し、救急搬送・受け入れ負担軽減を―入院・外来医療分科会(3)
ICU評価は「看護必要度+SOFAスコア」へ、HCU看護必要度から心電図モニタ管理など削除へ―入院・外来医療分科会(2)
看護必要度が「高齢の誤嚥性肺炎等患者の急性期一般1への救急搬送」を促している可能性―入院・外来医療分科会(1)
費用対効果制度について医薬品業界・医療機器業界から意見聴取、医薬品・機器の各々の特性踏まえた制度改善を―中医協
後発品の価格帯集約ルール、医療上の必要な医薬品の価格を下支えするルールなど、どのように考えていくべきか―中医協・薬価専門部会
少子化が進展する中で、小児医療・周産期医療について「集約化」と「アクセス確保」とのバランス考慮が極めて重要—中医協総会
2024年度以降の診療報酬改定、実施時期を2か月遅らせ「6月1日施行」とする方針を中医協で固める、薬価改定は4月実施を維持
医薬品を保険適用した後の「効能効果追加」などの評価改善、市場拡大再算定の在り方を継続論議―中医協・薬価専門部会
診療時間短縮などの効果あるプログラム医療機器、特別な評価をすべきか?―中医協・材料部会
感染対策向上加算等、「次なる新興感染症に備えるための医療機関・都道府県の協定」締結進むような見直しを—中医協総会
一部に「歪んだオンライン診療」、適切な形でのオンライン診療推進を目指せ!D to P with Nの量・質の拡充を―入院・外来医療分科会(4)
外来医療の機能分化が2024年度診療報酬改定でも重要テーマ、生活習慣病管理の取得・算定推進に向けた手立ては―入院・外来医療分科会(3)
入退院支援加算について「入院料別の施設基準・算定要件」など検討しては、緊急入院患者の退院支援が重要課題―入院・外来医療分科会(2)
がん化学療法の外来移行、「栄養指導」や「仕事と治療との両立支援」などと一体的・総合的に進めよ―入院・外来医療分科会(1)
高額な医薬品・医療機器など、より迅速かつ適切に費用対効果評価を行える仕組みを目指せ、評価人材の育成も急務―中医協
新薬創出等加算の企業要件には「相当の合理性」あり、ドラッグ・ラグ/ロスで日本国民が被る不利益をまず明確化せよ―中医協・薬価専門部会
在宅医療ニーズの急増に備え「在宅医療の質・量双方の充実」が継続課題!訪問看護師の心身負担増への対応も重要課題—中医協総会
入院医療における「身体拘束の縮小・廃止」のためには「病院長の意識・決断」が非常に重要―入院・外来医療分科会(3)
地域包括ケア病棟、誤嚥性肺炎等の直接入棟患者に「早期から適切なリハビリ」実施すべき―入院・外来医療分科会(2)
総合入院体制加算から急性期充実体制へのシフトで地域医療への影響は?加算取得病院の地域差をどう考えるか―入院・外来医療分科会(1)
「特許期間中の薬価を維持する」仕組み導入などで、日本の医薬品市場の魅力向上を図るべき―中医協・薬価専門部会
乳がん再発リスクなどを検出するプログラム医療機器、メーカーの体制など整い2023年9月から保険適用―中医協総会(2)
高齢患者の急性期入院、入院後のトリアージにより、下り搬送も含めた「適切な病棟での対応」を促進してはどうか—中医協総会(1)
2024年度の薬価・材料価格制度改革論議始まる、医薬品に関する有識者検討会報告書は「あくまで参考診療」—中医協総会(3)
マイナンバーカードの保険証利用が進むほどメリットを実感する者が増えていくため、利用体制整備が最重要—中医協総会(2)
かかりつけ医機能は「地域の医療機関が連携して果たす」べきもの、診療報酬による評価でもこの点を踏まえよ—中医協総会(1)
2024年度の診療報酬・介護報酬・障害福祉等サービス報酬の同時改定で「医療・介護・障害者福祉の連携強化」目指せ—中医協総会(2)
医師働き方改革サポートする【地域医療体制確保加算】取得病院で、勤務医負担がわずかだが増加している—中医協総会(1)
患者・一般国民の多くはオンライン診療よりも対面診療を希望、かかりつけ医機能評価する診療報酬の取得は低調―入院・外来医療分科会(5)
医師働き方改革のポイントは「薬剤師へのタスク・シフト」、薬剤師確保に向けた診療報酬でのサポートを―入院・外来医療分科会(4)
地域包括ケア病棟で救急患者対応相当程度進む、回復期リハビリ病棟で重症患者受け入れなど進む―入院・外来医療分科会(3)
スーパーICU評価の【重症患者対応体制強化加算】、「看護配置に含めない看護師2名以上配置」等が大きなハードル―入院・外来医療分科会(2)
急性期一般1で「病床利用率が下がり、在院日数が延伸し、重症患者割合が下がっている」点をどう考えるべきか―入院・外来医療分科会(1)
総合入院体制加算⇒急性期充実体制加算シフトで産科医療等に悪影響?僻地での訪問看護+オンライン診療を推進!—中医協総会
DPC病院は「DPC制度の正しい理解」が極めて重要、制度の周知徹底と合わせ、違反時の「退出勧告」などの対応検討を—中医協総会
2024年度の費用対効果制度改革に向けた論議スタート、まずは現行制度の課題を抽出―中医協
電子カルテ標準化や医療機関のサイバーセキュリティ対策等の医療DX、診療報酬でどうサポートするか—中医協総会
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換
2024年度の診療報酬に向け、まず第8次医療計画・医師働き方改革・医療DXに関する意見交換を今春より実施—中医協総会
2022年度改定での「在宅医療の裾野を広げるための加算」や「リフィル処方箋」など、まだ十分に活用されていない—中医協(1)





