【在宅医療において積極的役割を担う医療機関】、病院・診療所「以外」を位置づけることは好ましくない―在宅医療、医療・介護連携WG
2025.10.31.(金)
高齢化の進展とともに、在宅医療、医療・介護連携の重要性が増していく中で、地域における在宅医療提供体制をより充実し、かつ効率化する必要がある。このため各都道府県が定める「在宅医療整備計画」(医療計画の一部)には【在宅医療において積極的役割を担う医療機関】や【在宅医療に必要な連携を担う拠点】を位置づけることとなっている—。
ただし、「在宅医療に必要な連携を担う拠点」の活用状況に、地域間で温度差がある、【在宅医療において積極的役割を担う医療機関】、病院・診療所「以外」指定されているケースがある、といった課題もあり、今後、どういった対応が考えられるか—。
また、医療・介護連携をさらに推進するために、どういった方策が考えられるか—。
10月29日に開催された「在宅医療及び医療・介護連携に関するワーキンググループ」(地域医療構想及び医療計画等に関する検討会、以下「在宅WG」)で、こういった議論が行われました。年明け1月頃に意見をとりまとめ、その後、親会議である「地域医療構想及び医療計画等に関する検討会」に報告するというスケジュールが厚生労働省から示されています。
目次
「在宅医療に必要な連携を担う拠点」の活用状況に、地域間で温度差あり
高齢化の進展とともに在宅医療・在宅介護ニーズが急速に高まるため、2022年11月に、各都道府県の「在宅医療整備計画」(医療計画の一部となっている)作成の際に拠り所となる「在宅医療の体制構築に係る指針」改定(以下、指針)が行われました。改定のポイントとしては、▼「在宅医療において積極的役割を担う医療機関」「在宅医療に必要な連携を担う拠点」の目標・機能・役割などの整理▼適切な在宅医療圏の設定▼医療介護連携の強化▼在宅療養患者が急変した場合の対応、看取り対応の強化—などがあげられますこちら)。
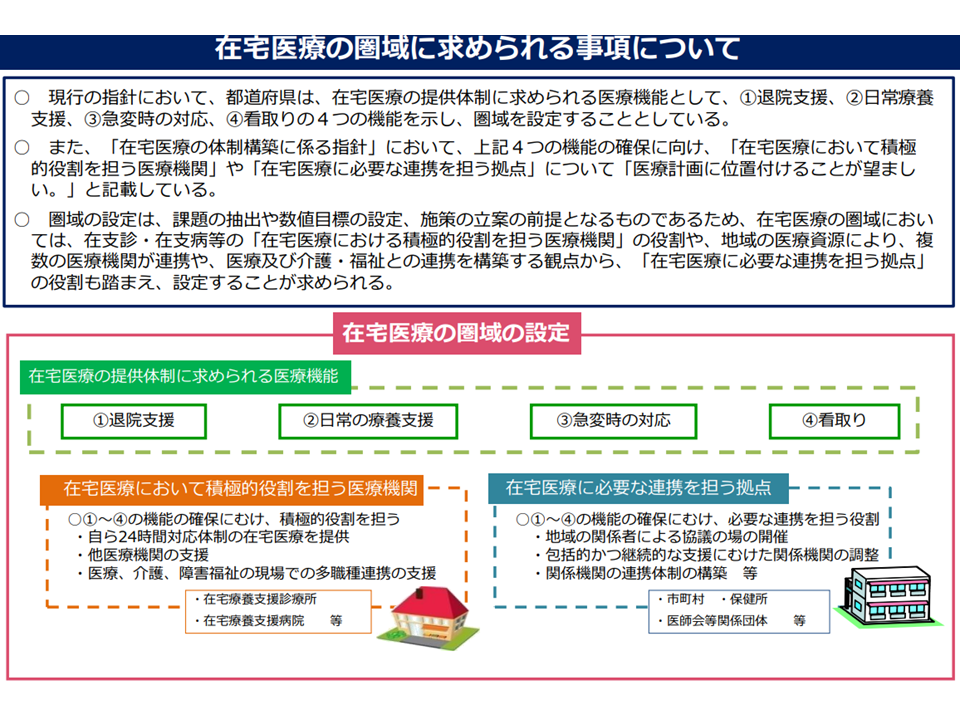
在宅医療圏域に求められる事項(在宅ワーキング2 220928)
各都道府県の「在宅医療整備計画」は3年を1期(現在は2024-26年度の計画が進行中)としており、2027年度からの新計画に向けて「現在の計画進捗状況」や「在宅医療・介護を取り巻く状況」を確認したうえで、在宅WGで指針見直し論議が行われています(関連記事はこちら)。
10月29日の会合では、(1)在宅医療に必要な連携を担う拠点(2)在宅医療において積極的役割を担う医療機関(3)在宅医療・介護連携—の3点を議題としました。
まず(1)の「在宅医療に必要な連携を担う拠点」は、指針において、▼地域の関係者による協議の場の開催▼包括的かつ継続的な支援にむけた関係機関の調整▼関係機関の連携体制の構築—などを行う機関とされ、市町村や保健所、医師会などの関係団体などが該当すると想定されています。
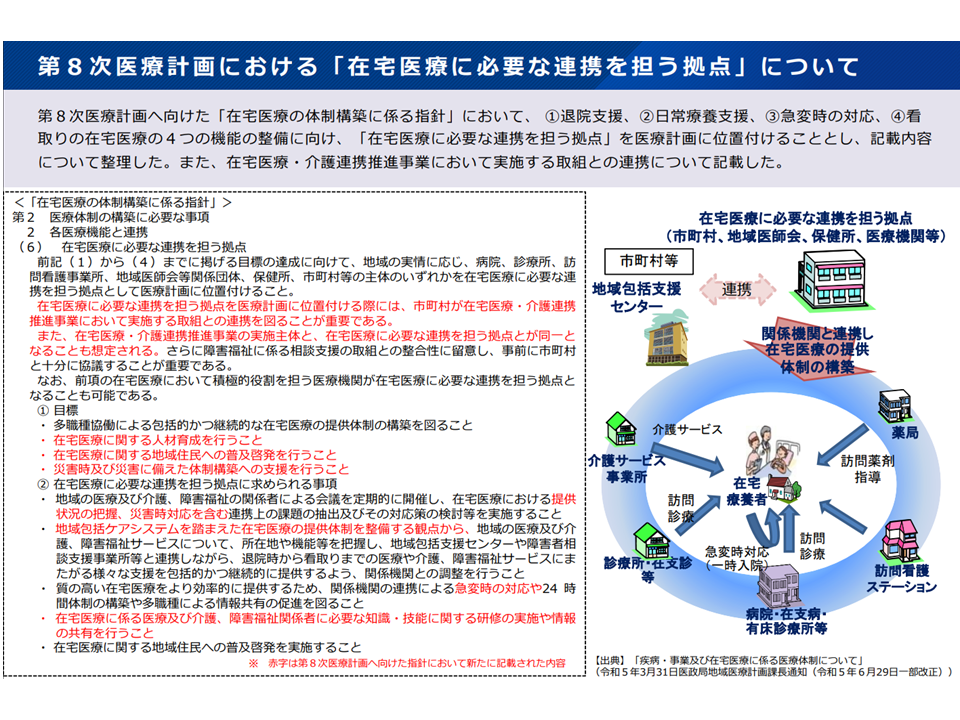
「在宅医療に必要な連携を担う拠点」(在宅WG1 251029)
厚労省が「在宅医療に必要な連携を担う拠点」の指定状況などを都道府県を対象に調査したところ、次のような状況が明らかになりました。
▽全国で1970か所が指定され、市区町村(753か所・38.2%)、郡市区医師会 (303か所・15.4%)が担うところが多い(両者で過半数)
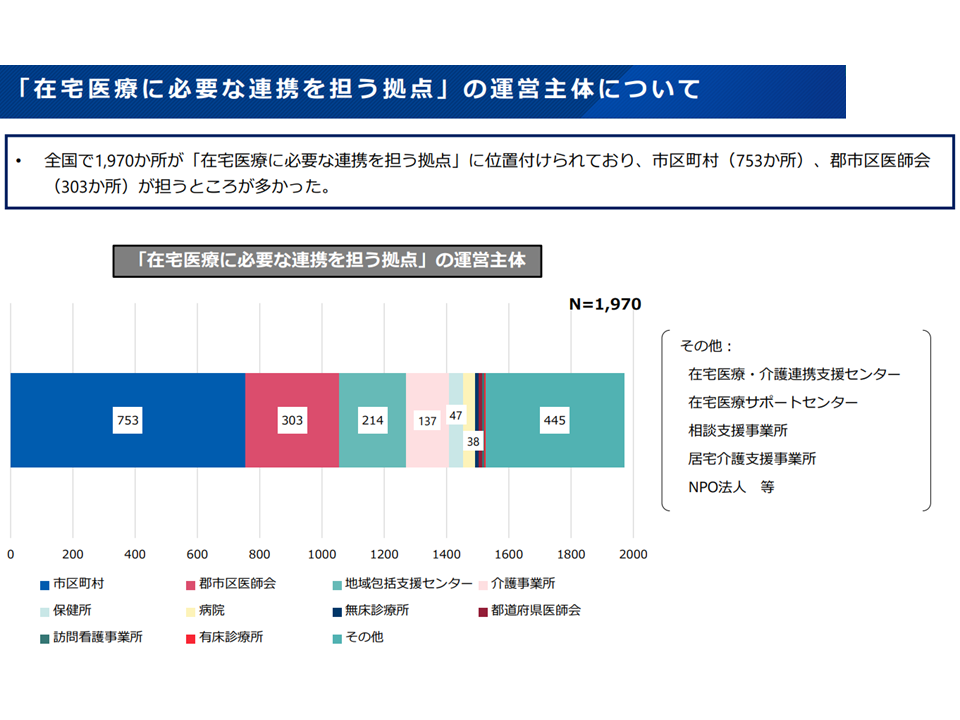
「在宅医療に必要な連携を担う拠点」の設定状況1(在宅WG2 251029)
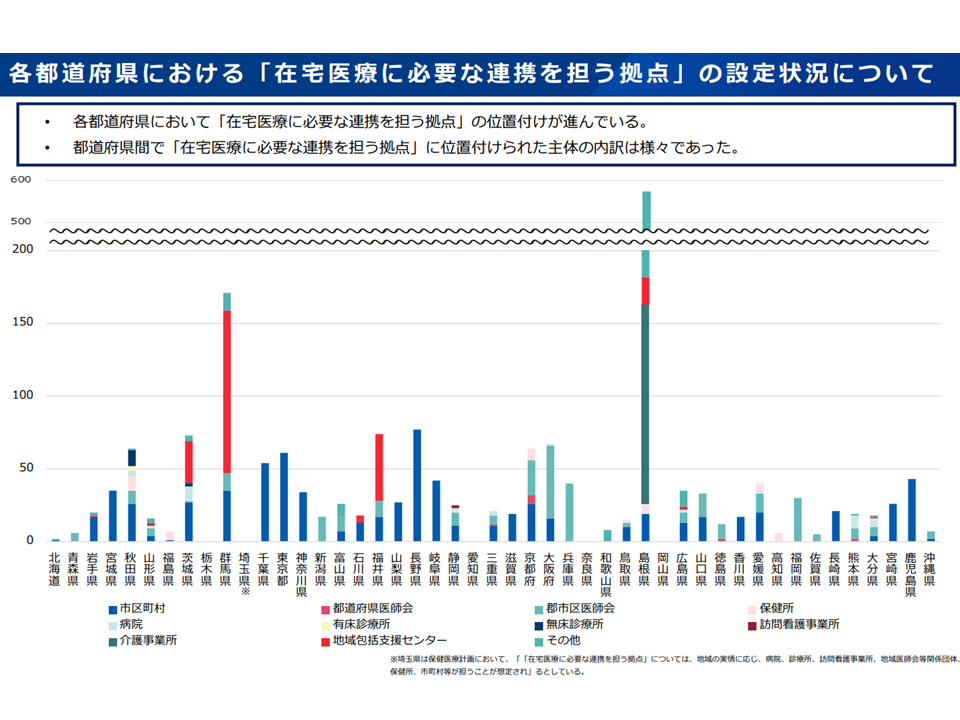
「在宅医療に必要な連携を担う拠点」の設定状況2(在宅WG3 251029)
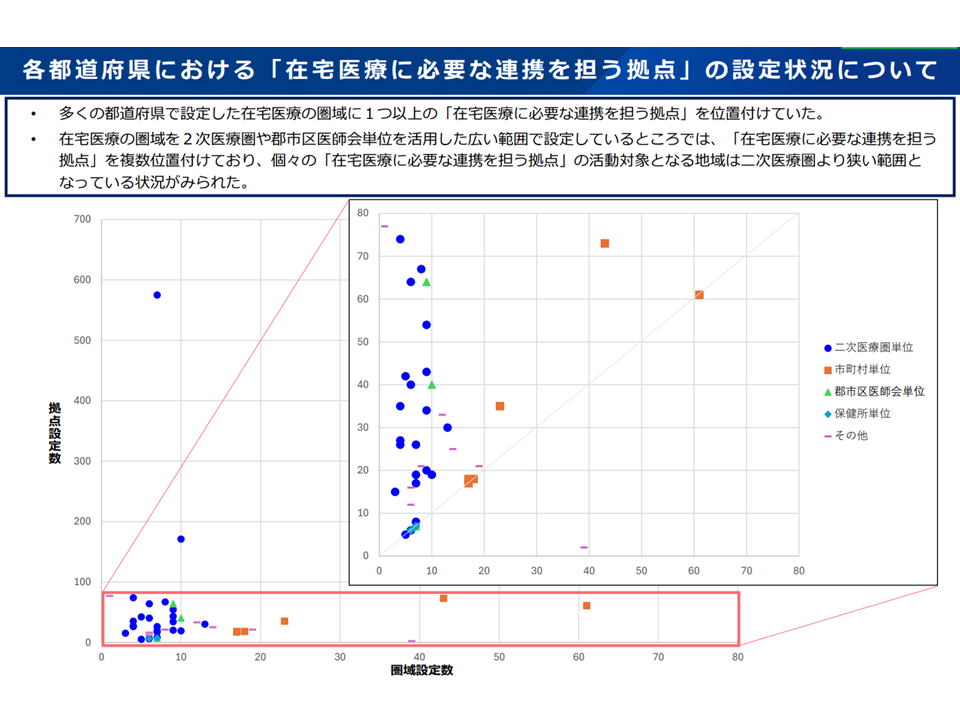
▽多くの都道府県で「在宅医療圏に1か所以上の『在宅医療に必要な連携を担う拠点』制定」が行われている
▽「広い在宅医療圏」(2次医療圏や郡市区医師会単位)を設定している都道府県では、在宅医療圏の中に「複数の『在宅医療に必要な連携を担う拠点』指定」が行われ、1つ1つの「在宅医療に必要な連携を担う拠点」の活動対象となる地域は二次医療圏より狭くなっている
→従前より指摘される「広域な在宅医療圏では、急変時の対応や医療・介護連携に支障がでかねない」との問題点は相当程度、現場で解消されていると考えられる
「在宅医療に必要な連携を担う拠点」の設定状況3(在宅WG4 251029)
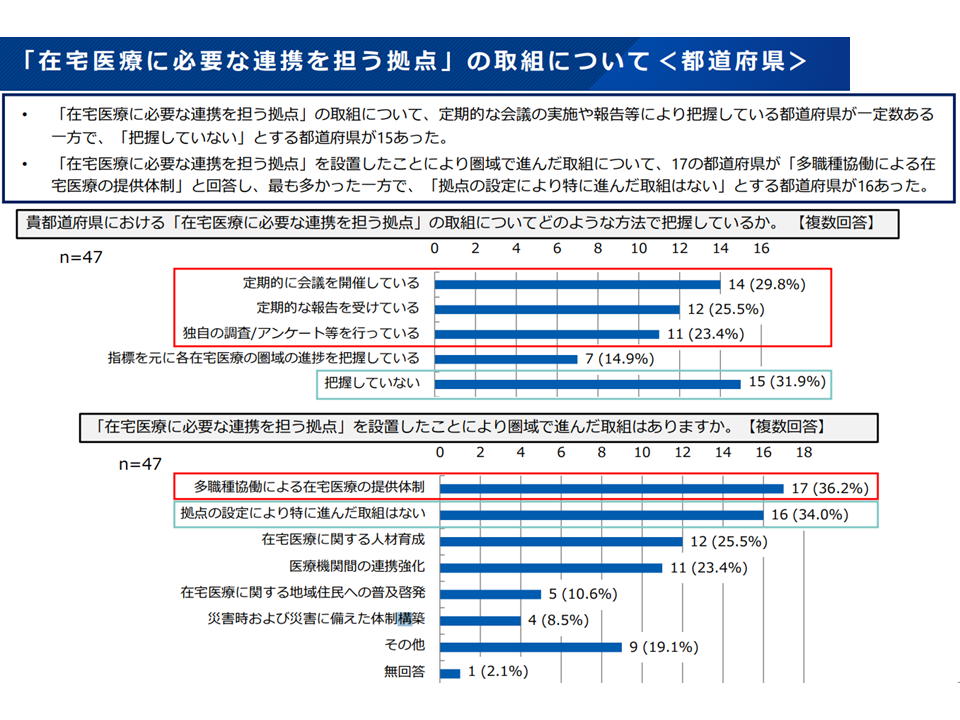
▽「在宅医療に必要な連携を担う拠点」の取り組みを把握していない都道府県、「拠点の設定により特に進んだ取り組みはない」とする都道府県が一定程度ある
「在宅医療に必要な連携を担う拠点」の取り組み1(在宅WG5 251029)
都道府県による「在宅医療に必要な連携を担う拠点」の活用状況に温度差があることが分かります。厚労省は「在宅医療に必要な連携を担う拠点の整備・運用に関するガイドブック」を作成しており、都道府県担当者等への周知を強化していくとともに、随時、好事例を盛り込むなどのアップデートを行う構えです。

「在宅医療に必要な連携を担う拠点」のガイドブックより1(在宅WG6 251029)

「在宅医療に必要な連携を担う拠点」のガイドブックより2(在宅WG7 251029)
また、「在宅医療に必要な連携を担う拠点」の活動状況などに関する調査からは、次のような状況が分かってきました。
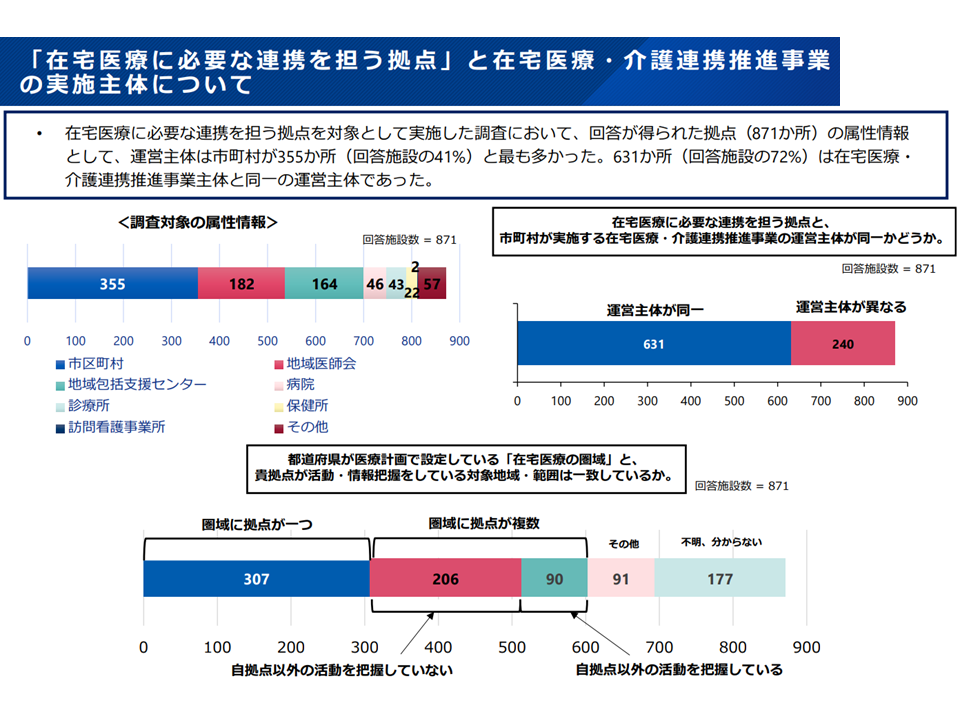
▽「在宅医療に必要な連携を担う拠点」の運営主体は市町村が355か所・41%と最も多く、631か所・72%では「在宅医療・介護連携推進事業と同一の運営主体」となっている
「在宅医療に必要な連携を担う拠点」と在宅医療・介護連携推進事業の実施主体との関係(在宅WG8 251029)
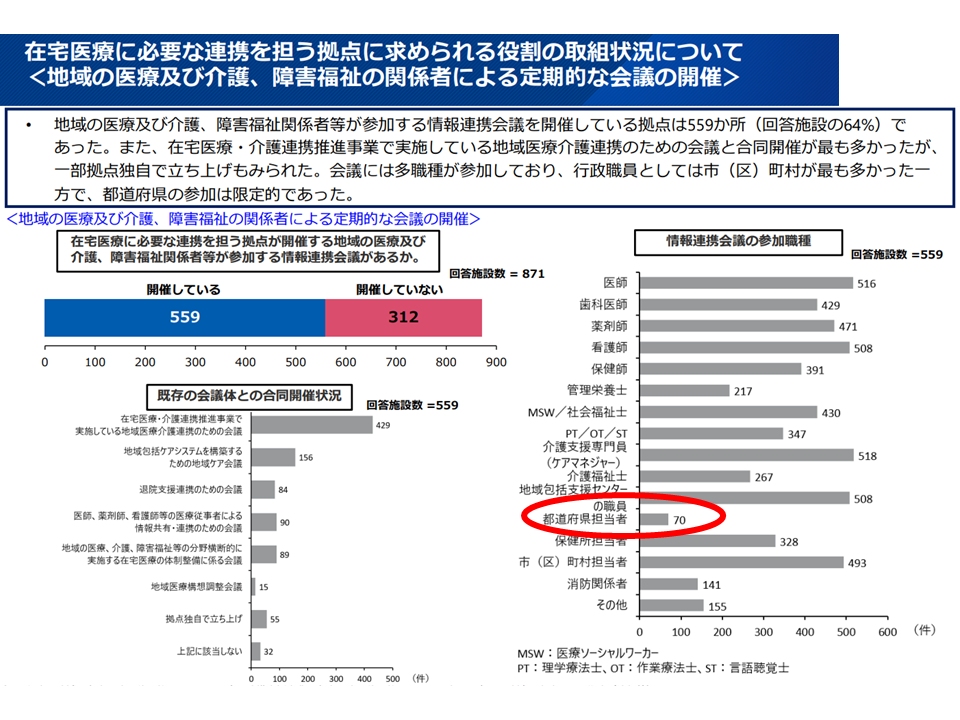
▽「在宅医療に必要な連携を担う拠点」が、地域の医療・介護・障害福祉関係者等の情報連携会議を開催しているケースが64%と多数を占めるが、「都道府県の参加」は限定的である
「在宅医療に必要な連携を担う拠点」の取り組み状況詳細1(在宅WG9 251029)
▽地域の医療・介護・障害福祉関係者等の情報連携会議では、「退院時調整に必要となる医療・介護資源の現状把握」や「退院支援に関するルール作り」などを議題にするケースが多いが、「地域における夜間、休日における在宅医療体制のルール作り」などはまだ少ない
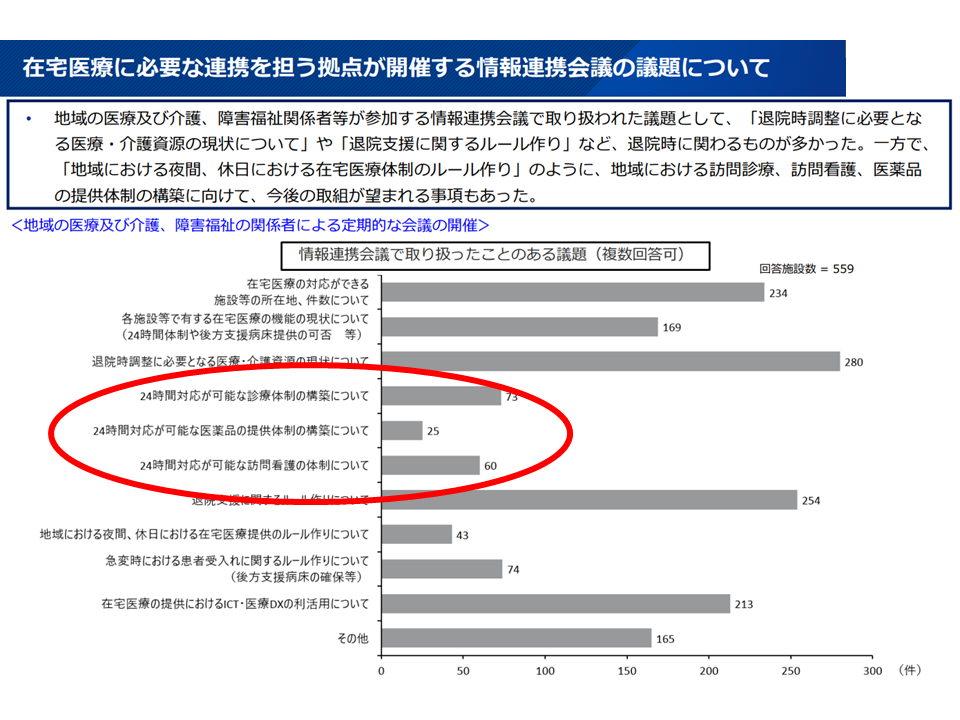
「在宅医療に必要な連携を担う拠点」の取り組み状況詳細2(在宅WG10 251029)
▽「在宅医療の提供体制整備に関するルール作り」を行っている拠点は少数派(31%)で、「退院時の在宅への円滑な移行」に関するルール作りは進んでいるが、「地域における夜間、休日における在宅医療の提供」や「在宅医療に必要な医薬品、医療材料の確保等の体制整備」などのルール作りは十分に進んでいない
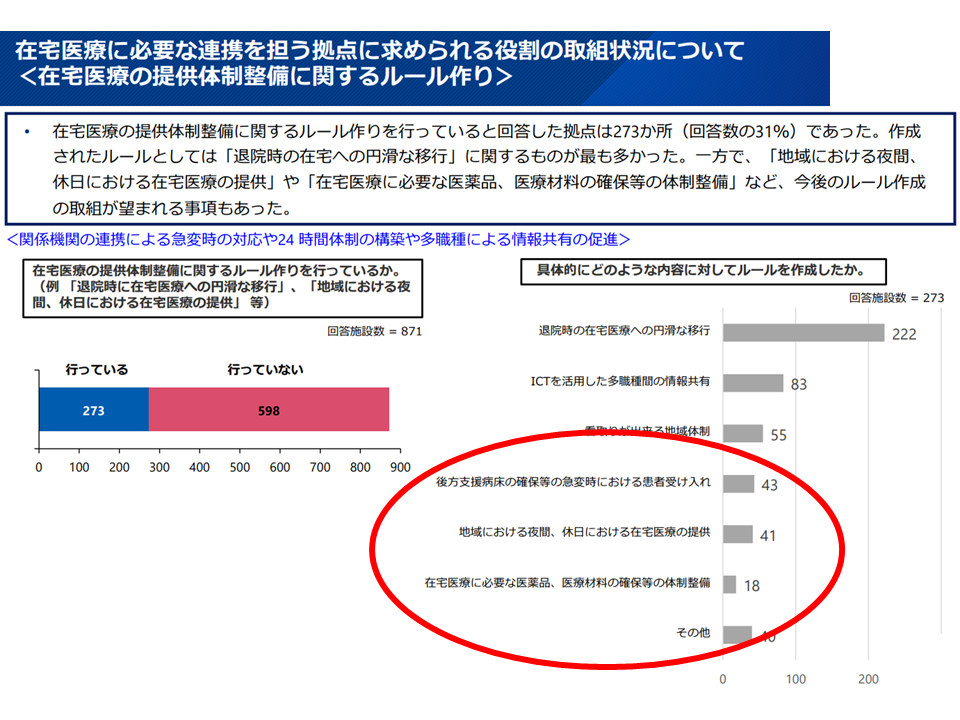
「在宅医療に必要な連携を担う拠点」の取り組み状況詳細3(在宅WG11 251029)
「在宅医療に必要な連携を担う拠点」の取り組み状況詳細4(在宅WG12 251029)[/caption]

「在宅医療に必要な連携を担う拠点」の取り組み状況詳細5(在宅WG13 251029)
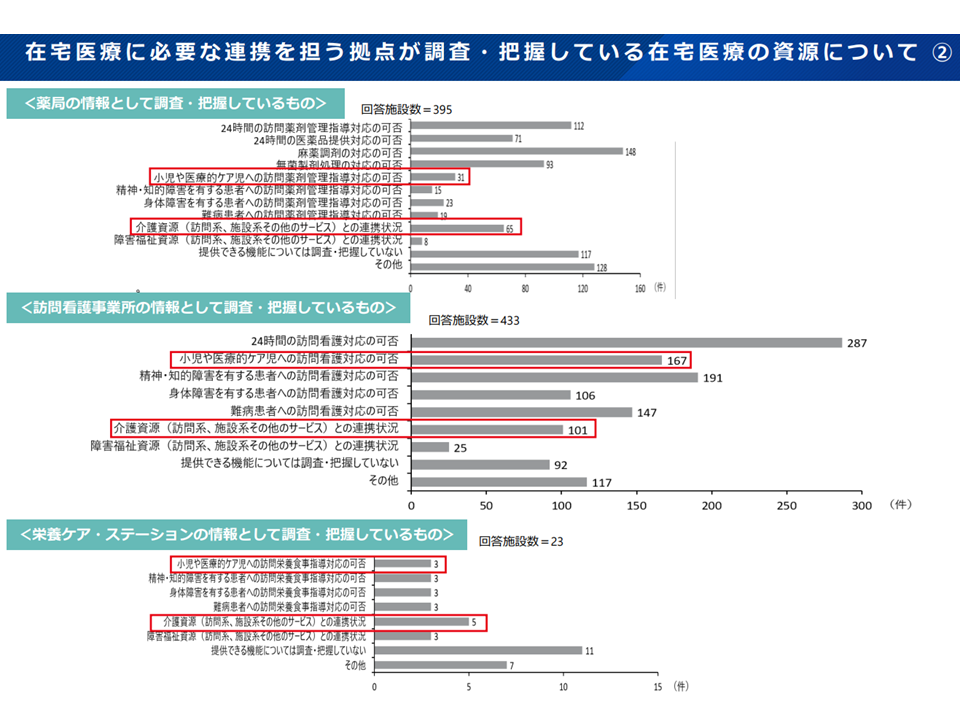
「在宅医療に必要な連携を担う拠点」の取り組み状況詳細6(在宅WG14 251029)
「在宅医療に必要な連携を担う拠点」が、地域の医療・介護施設等の状況把握や連携関係構築、在宅医療に関連する各種のルールづくりなどに大きな役割を果たしていることが伺えますが、「もうひと頑張り」が求められる部分もあることが分かります。
もっとも第8次医療計画が開始されてから1年半ほどであり、厚労省は「引き続き実態を把握」したうえで、その結果も踏まえて「在宅医療に必要な連携を担う拠点」のあり方をさらに検討していくこととしています。
この点について鈴木邦彦構成員(日本在宅療養支援病院連絡協議会会長)は、「『在宅医療に必要な連携を担う拠点』と『在宅医療・介護連携推進事業』とは機能・役割が重なる部分も多く、実際に同一の運営主体が担っているケースもある。シンプルで分かりやすい仕組み・体制とする必要があり、両者を統合することや在宅医療・かかりつけ医機能・在宅介護を考える市町村単位の「基本医療介護提供圏域」を設けることを検討すべき」と進言。中島朋子構成員(全国訪問看護事業協会常務理事)も同旨の考えを述べています。
在宅医療・介護連携推進事業は、名称どおり「地域の在宅医療・在宅介護の連携を強化する」ことを目指すもので、市町村に対し▼地域の医療・介護の資源の把握(医療機関や介護事業所のリスト・マップ作成等)▼在宅医療・介護連携の課題抽出と対応策の検討(地域の医療・介護関係者等が参画する会議の開催等)▼切れ目のない在宅医療と介護の提供体制の構築の推進(高齢者施設と医療機関の連携に係るマッチング等)—などを求めています。

在宅医療・介護連携推進事業の概要イメージ
こうした点を見ると、鈴木構成員の指摘どおり「在宅医療に必要な連携を担う拠点」の役割と相当程度重複する部分があり「統合したほうが良いのではないか」とも思えます。
ただし、在宅医療・介護連携推進事業では「高齢者」を対象としている一方で、「在宅医療に必要な連携を担う拠点」は高齢者以外の、例えば小児の在宅療養患者等も対象としているため、「まったく同じ機能であり、完全に統合する」ことは難しそうです。
もっとも機能が重複することから、「在宅医療に必要な連携を担う拠点」と「在宅医療・介護連携推進事業」とが十分に連携し、効果的・効率的に事業展開していくことに期待が集まります。
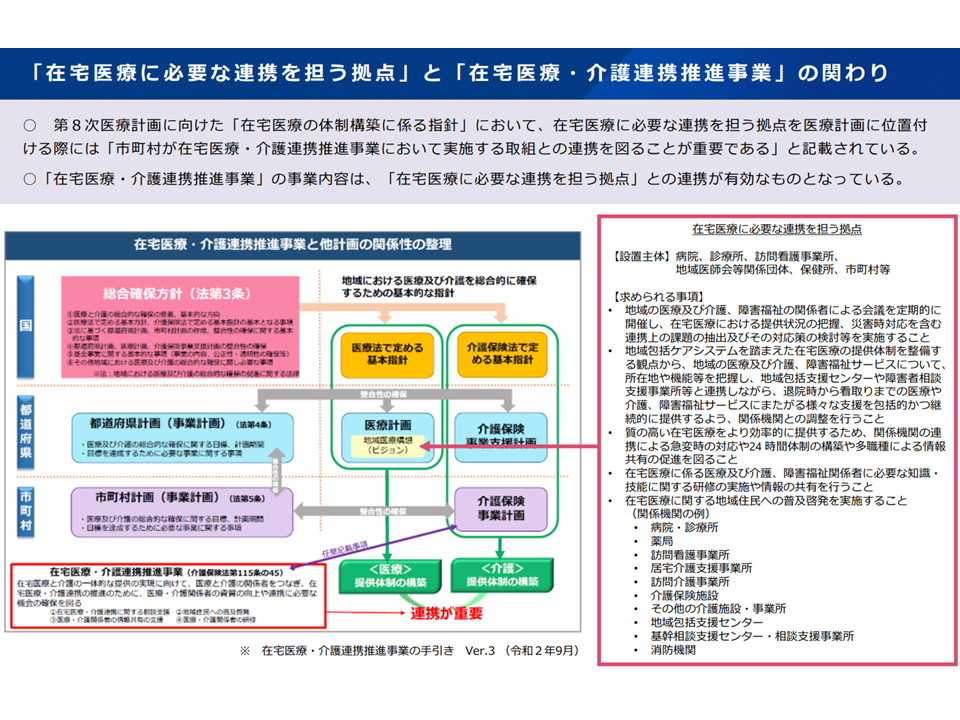
「在宅医療に必要な連携を担う拠点」と在宅医療・介護連携推進事業のかかわり(在宅WG15 251029)
【在宅医療において積極的役割を担う医療機関】、病院・診療所「以外」指定は好ましくない
また(2)の「在宅医療において積極的役割を担う医療機関」について、指針では「在支診・病等」(病院または診療所)を想定し、▼自ら24時間対応体制の在宅医療を提供する▼他の在宅医療提供医療機関を支援する▼医療、介護、障害福祉の現場での多職種連携を支援する—ことを求めています。

「在宅医療において積極的な役割を担う医療機関」(在宅WG16 251029)
ただし、厚労省の調査では、次のように病院・診療所「以外」を「在宅医療において積極的役割を担う医療機関」として定めているケースが一定程度あることが再確認されました(関連記事はこちら)。
▽全国で1万1309か所の医療機関等が「在宅医療において積極的役割を担う医療機関」に位置付けられており、8350か所・73.8%が「機能強化型を含む在宅療養支援診療所、在宅療養支援病院、在宅療養後方支援病院を含む病院、診療所」だが、2959か所・26.2%は「病院・診療所『以外』」であった
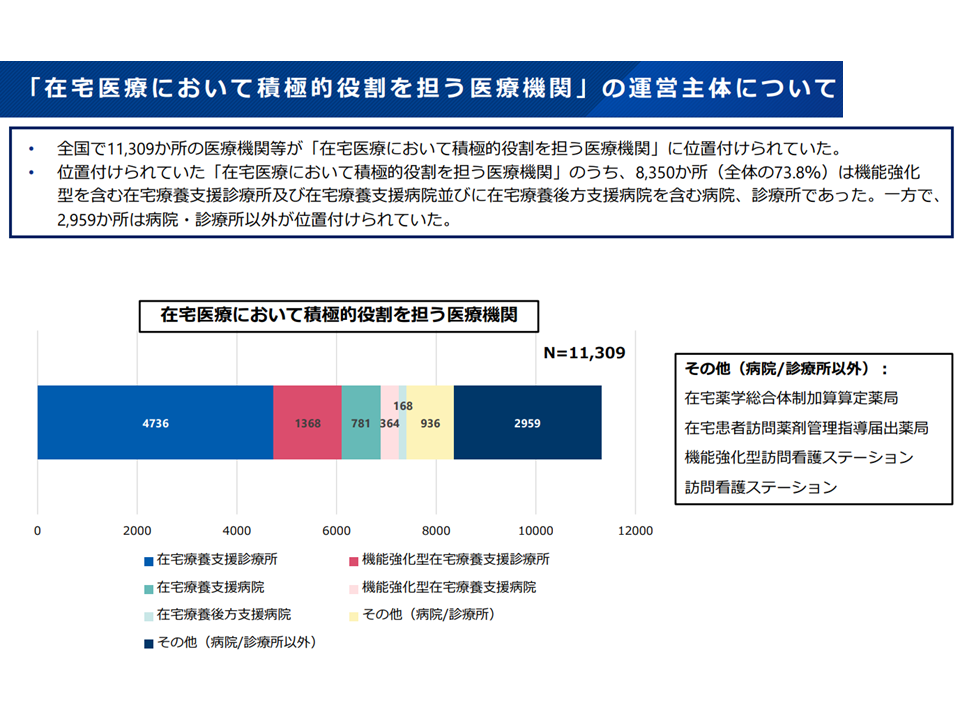
「在宅医療において積極的な役割を担う医療機関」の状況1(在宅WG17 251029)
▽「在宅医療において積極的役割を担う医療機関」を位置付けていない道県もある
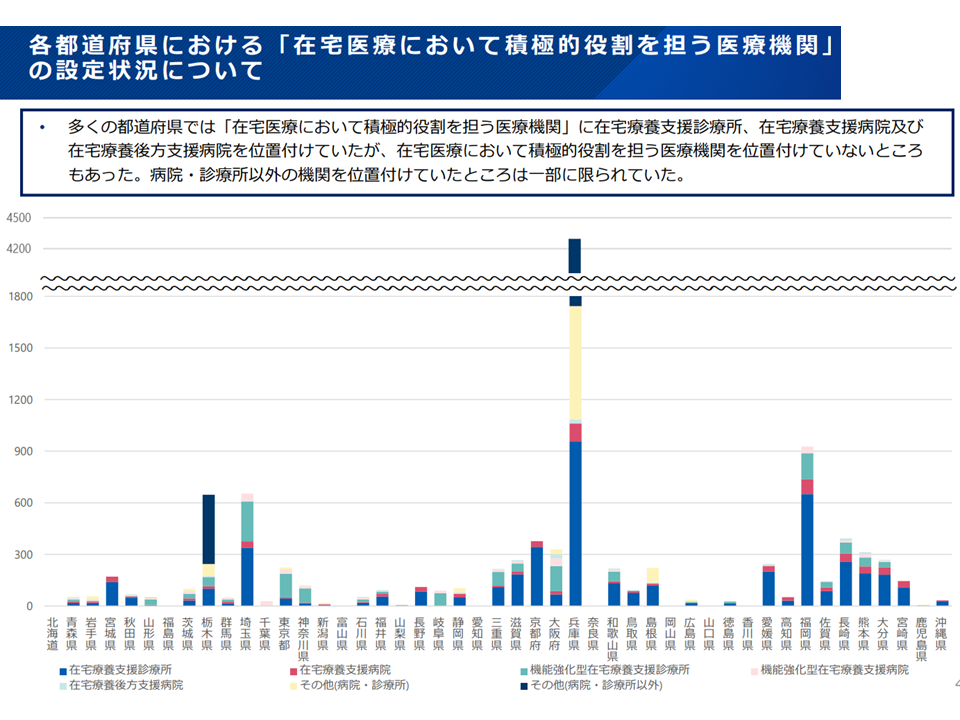
「在宅医療において積極的な役割を担う医療機関」の状況2(在宅WG18 251029)
こうした状況について厚労省は「指針では『在宅医療において積極的役割を担う医療機関』について病院または診療所と明示しており、それ以外の施設等(訪問看護ステーションや薬局など)を位置づけることは好ましくない」との考えを明確にしています。もっとも、都道府県に対し「医療機関以外を『在宅医療において積極的役割を担う医療機関』に位置付けることは不適切であり、すぐに見直してほしい」と求めることまではしません。
この点について「指針どおり医療機関(病院・診療所)を位置づけるべき」との声が鈴木構成員から出ていますが、中島構成員は「地域によっては訪問看護ステーションが夜間の緊急訪問などをカバーしている」とし、柔軟な対応を求めてはどうかとの考えも示しています。
今後の状況を見守りながら、指針改定論議を深めていくことが重要でしょう。
医療・介護連携をさらに推進するために、どういった方策が考えられるか
また(3)の医療・介護連携の重要性は論を待ちません。例えば介護保険施設の入所者の状態が悪化した場合に「すぐさま救急車を呼ぶ」のではなく、「連携する医療機関に連絡して対応(往診など)を求め、入院の必要性を判断してもらう」といった体制が各地域で構築できれば、救急や急性期病院の負担軽減などが期待されます。
この点、2024年度の診療報酬・介護報酬で手当てがなされていることはGem Medでも繰り返し報じている通りです(関連記事はこちらとこちら)。
10月29日の在宅WGでは、介護施設等に入所する患者に対し▼医療機関等に在籍する専門職種による平時からの連携と支援▼急変時の医療機関の受入体制整備▼ACSCs(適切なタイミングでの効果的な介入により重症化・入院を防げる疾患や状態)に対する施設での適切な介入による疾患増悪予防、入院の回避▼施設内でのターミナルケア、看取り体制整備—などの様々な取り組み(もちろん、このほかに医療処置なども実施されている)が、より一層地域で充実していくことが重要とし、「好事例の収集と周知」「協力医療機関としての役割をより一層果たすための対応検討」の方向性が厚労省から示されました。
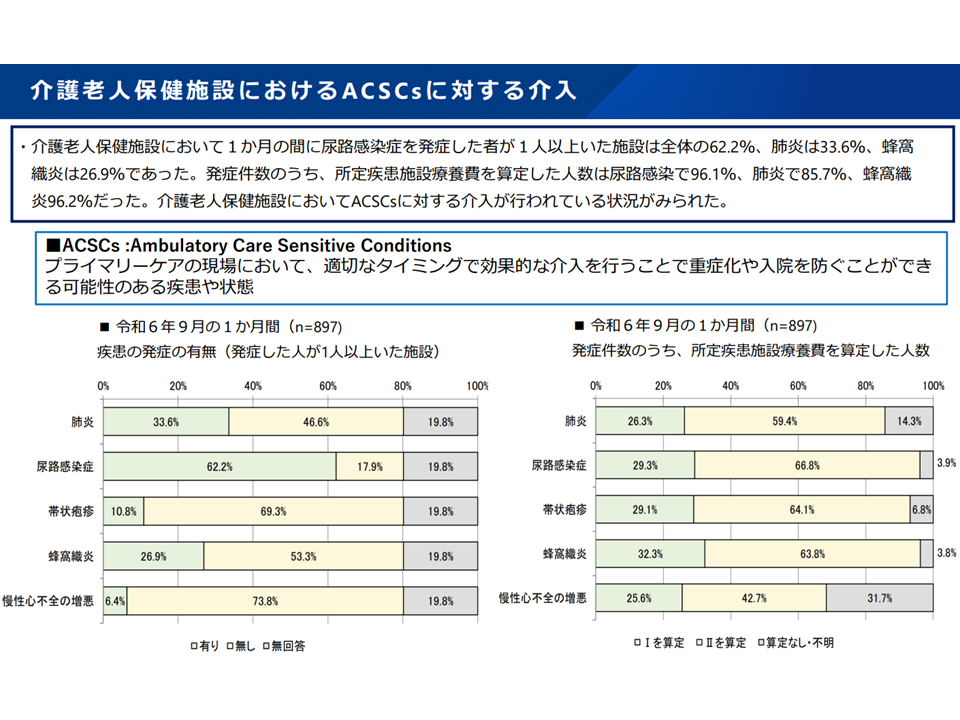
老健施設におけるACSCsへの介入(在宅WG19 251029)
後者の「協力医療機関」とは、上述した診療報酬・介護報酬で、より明確にされた考え方です。
2024年度の診療報酬改定では「在宅療養支援病院、在宅療養支援診療所、地域包括ケア病棟を持つ病院に、介護保険施設等の求めに応じて協力医療機関となる努力義務を課す」、2024年度の介護報酬改定では「介護保険施設に、入所者の状態が悪化した時に常に相談に応じ、診療を行い、入院を受け入れてくれる協力医療機関を確保する義務を課す」などの双方向の手当てが行われています。
介護保険施設側には「経過措置」(2027年3月末まで)が設けられていることもありますが、「在宅療養支援病院、在宅療養支援診療所、地域包括ケア病棟を持つ病院に、介護保険施設等の求めに応じて協力医療機関となる努力義務を課す」「一定程度、協力医療機関を定めているが、まだ十分とは言えない」などの状況が明らかになってきています(関連記事はこちら)。
協力医療機関のなり手確保に向けて鈴木構成員は「人口2万人程度のエリアを『基本医療介護提供圏域』として設定し、地域の医療機関と介護保険施設等とのマッチングを進める」ことなどを提唱。また、より広い主体での医療・介護連携体制の推進に向けて、中島構成員や田母神裕美構成員(日本看護協会常任理事)は訪問看護ステーションや看護諸規模多機能型居宅介護(看多機)も勘案していくべきと強調しています。
関連して島田潔構成員(全国在宅療養支援医協会常任理事)は「地域医療介護総合確保基金等を活用した、医療機関・介護施設への支援強化」を厚労省へ要請しています。
なお、在宅WGの下に「医療ソーシャルワーカー業務指針改訂プロジェクトチーム」を設け、MSW業務指針の見直し論議を進める方針も固められています。指針は2002年に策定されから20年以上見直されておらず、最新の動向を踏まえた見直し論議が進められます(検討スケジュールは未定)。
【関連記事】
2027年度からの在宅医療整備計画見据え、地域の在宅医療体制の充実、医療・介護連携の強化を推進していく―在宅医療、医療・介護連携WG
新たな地域医療構想、在院日数の短縮や病床機能分化等の改革モデルを織り込み、実態に近い必要病床数を設定—地域医療構想・医療計画検討会
新地域医療構想の実現に向け、「病床機能報告」と「診療報酬」との紐づけをどこまで強化・厳格化していくべきか―社保審・医療部会(1)
医師偏在対策のベースとなる医師偏在指標を改善、診療科特性踏まえた「医師の診療科偏在対策」を検討—地域医療構想・医療計画検討会
【急性期拠点機能】は「人口20-30万人ごとに1か所」へ集約、患者の医療アクセスへの配慮も重要視点—地域医療構想・医療計画検討会
【急性期拠点機能】病院、救急搬送・全身麻酔等の診療実績や体制、さらに「病院の築年数」等も勘案して設定—地域医療構想・医療計画検討会
新たな地域医療構想の【急性期拠点機能】等の目安、大都市・地方都市・人口少数地域などに分けて設定しては—地域医療構想・医療計画検討会
「新たな地域医療構想」実現に向けた取り組みを円滑に進めるため、「ガイドライン作成論議」などを始める—社保審・医療部会
骨太方針2025を閣議決定、医療・介護の関係予算について「人件費・物価高騰」や「病院経営安定」などを勘案した増額行う
2027年4月の新地域医療構想スタートまでに「病院病床11万床」(一般・療養5万6000床、精神5万3000床)を削減—自民・公明・維新
新たな地域医療構想・医師偏在対策・医療DX・オンライン診療法制化など「医療提供体制の総合改革」案とりまとめ—社保審・医療部会
NDBやDPC等の利用しやすい「仮名化情報」を研究者等に提供、優れた医薬品開発や医療政策研究につなげる—社保審・医療部会(2)
認定医療法人制度を2029年末まで延長、一般社団法人立医療機関にも「都道府県への財務諸表届け出」など義務化—社保審・医療部会(1)
新地域医療構想で「急性期拠点機能の集約化」方向で進めるべきだが、「待てない領域」等にも配慮した丁寧な議論を—社保審・医療部会
電子カルテ情報共有サービス、地域医療支援病院・特定機能病院・2次救急病院等に導入の努力義務を課す—社保審・医療部会(2)
医療法に「オンライン診療」を実施・受診する場などの規定を明示、適切なオンライン診療を推進する環境整える—社保審・医療部会(1)
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)
医師偏在対策を大筋で了承、「医師少数区域等で勤務する」医師の手当て増額を行う経費の一部を保険者にも拠出求める—新地域医療構想検討会
規制的手法も含めた医師偏在対策、地域医療構想実現に向けた知事権限強化、2025年度薬価改定」(薬価の引き下げ)などを実施せよ―財政審
医師偏在是正に向け「外科医の給与増」・「総合診療能力を持つ医師」養成・「広域連携型の医師臨床研修」制度化等が重要—医師偏在対策等検討会
医師偏在対策に向けた経済的インセンティブの財源、一部を医療保険料に求めることに賛否両論—社保審・医療保険部会(1)
「医師確保の必要性が高い地域」医療機関に勤務する医師の手当増額、そこへ医師を派遣する医療機関等への支援など検討—新地域医療構想検討会
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
医師偏在是正に向けた「規制的手法」に賛否両論、外来医師多数区域での新規開業をより強く制限すべきか—新地域医療構想検討会(1)
医師偏在是正に向け、「医師多数県の医学部定員減→医師少数県へ振り替え」「総合診療能力を持つ医師養成」など進めよ—医師偏在対策等検討会
「医療保険制度での医師偏在対策」論議スタート、「保険料を保険給付『以外』に支弁する」ことに異論も—社保審・医療保険部会
医師偏在対策の総合パッケージ策定に向け、「インセンティブ」と「規制的手法」との組み合わせを検討—社保審・医療部会(1)
厚労省が「近未来健康活躍社会戦略」を公表、医師偏在対策、医療・介護DX、後発品企業再編などを強力に推進
新地域医療構想の内容が大筋でまとまる!「急性期拠点病院の集約化」を診療内容・施設数の両面で進める—新地域医療構想検討会
新地域医療構想、「急性期拠点病院の集約化」「回復期病棟からsub acuteにも対応する包括期病棟への改組」など行う—新地域医療構想検討会
石破内閣が総合経済対策を閣議決定、医療機関の経営状況急変に対する支援、医療・介護DX支援なども実施
「病院経営の厳しさ」がより明確に、医業・経常「赤字」病院の増加が著しく、個々の病院が抱える赤字も拡大―日病・全日病・医法協
新地域医療構想で「急性期拠点機能の集約化」方向で進めるべきだが、「待てない領域」等にも配慮した丁寧な議論を—社保審・医療部会
新地域医療構想では「外来・在宅医療、医療・介護連携」も射程に、データに基づく外来・在宅医療体制等整備を—新地域医療構想検討会(2)
新地域医療構想で報告する病院機能、高齢者救急等/在宅医療連携/急性期拠点/専門等/医育・広域診療等としてはどうか—新地域医療構想検討会(1)
急性期病院の集約化・重点化、「病院経営の維持、医療の質の確保」等に加え「医師の診療科偏在の是正」も期待できる—医師偏在対策等検討会
新たな地域医療構想でも「かかりつけ医機能を持つ医療機関」と「将来受診重点医療機関」との連携など重視—新地域医療構想検討会(3)
大学病院本院が「医師派遣・養成、3次救急等の広域医療」総合提供の役割担うが、急性期基幹病院にも一定の役割期待—新地域医療構想検討会(2)
新たな地域医療構想、病院機能を【急性期病院】と報告できる病院を医療内容や病院数等で絞り込み、集約化促す—新地域医療構想検討会(1)
新たな地域医療構想、「病院機能の明確化」「実態にマッチした構想区域の設定」「病院経営の支援」など盛り込め—日病提言
新たな地域医療構想では、「回復期」機能にpost acute機能だけでなくsub acute機能も含むことを明確化—新地域医療構想検討会(2)
新たな地域医療構想、「病床の必要量」推計は現行の考え方踏襲、「病床機能報告」で新たに「病院機能」報告求める—新地域医療構想検討会
新たな地域医療構想論議、「現行の考え方を延長する部分」と「新たな考え方を組み込む部分」を区分けして進めよ—社保審・医療部会(2)
新たな地域医療構想、患者減が進む中で地域の実情踏まえた統合・再編など「医療機関の経営維持」等も重要視点の1つ—新地域医療構想検討会
新たな地域医療構想は「2040年頃の医療提供体制ビジョン」、医療計画は「直近6年間の医療提供体制計画」との役割分担—新地域医療構想検討会
新たな地域医療構想、協議の旗振り役明確化、公民の垣根超えた議論、医療・介護全体見た改革推進が極めて重要—新地域医療構想検討会
医療・介護連携の強化が「医療提供体制改革、新地域医療構想」を考える上で必要な不可欠な要素—新地域医療構想検討会
2040年頃見据えた新地域医療構想、病院の主体的な動き(機能転換など)が必要な分野について「何が必要か」の深堀りを—新地域医療構想検討会
2040年頃見据えた新地域医療構想、在宅医療の強化、構想区域の見直し、「病院」機能明確化などですでに共通認識—新地域医療構想検討会
【ポスト地域医療構想】論議スタート、医療介護連携、構想区域の在り方、医療人材確保、必要病床数設定等が重要論点—新地域医療構想検討会
【ポスト地域医療構想】論議を近々に開始、入院だけでなく、外来・在宅・医療介護連携なども包含して検討—社保審・医療部会(1)





