介護情報の共有・利活用に向け、「共有すべき介護情報の選別」「介護情報記録の標準化」などを検討—介護情報利活用ワーキング
2022.9.14.(水)
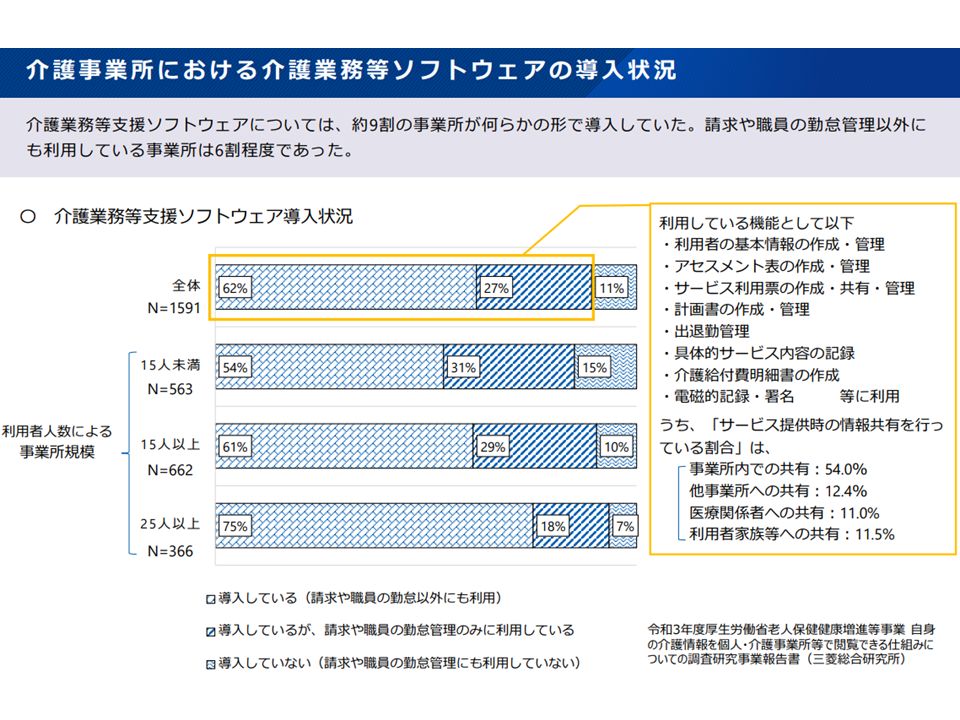
より質の高い介護サービス提供を目指し、介護分野においても「介護情報の標準化を行い、介護サービス事業所・施設間で情報共有する仕組み」を検討していく。まず「どういった介護情報の共有すべきか」「情報の標準化をどういった形で進めるか」「どのような手法で情報を共有するか」を検討する—。
こうした議論が、9月12日の健康・医療・介護情報利活用検討会「介護情報利活用ワーキンググループ」(以下、ワーキング)で始まりました。厚生労働省データヘルス改革工程表に則り「2023年度中の結論」に向けて議論を進めていきます。
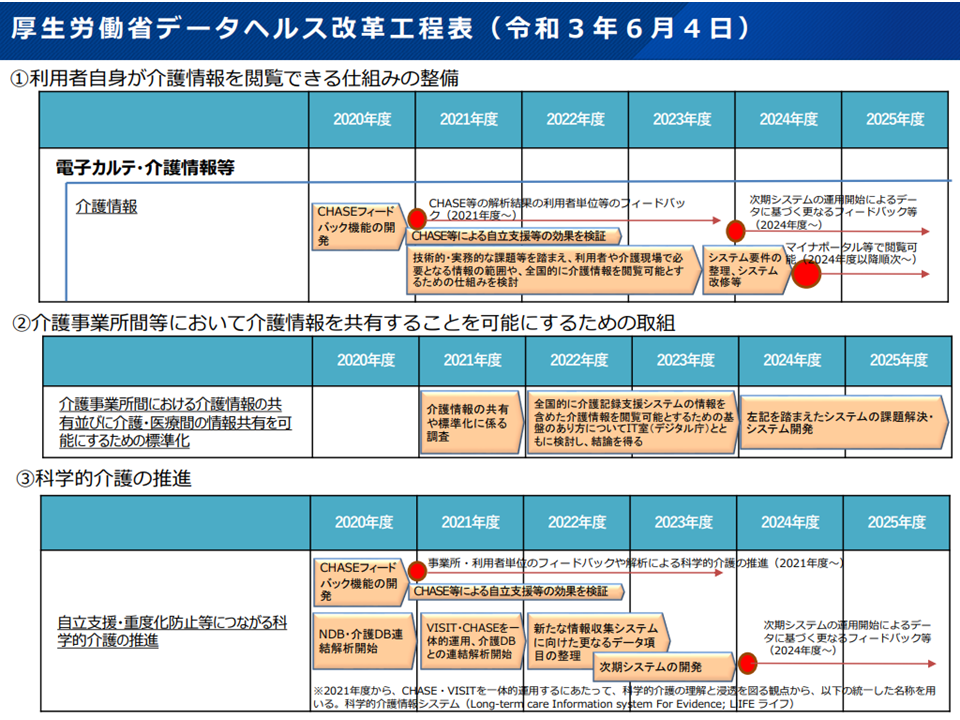
介護情報の共有について2023年度中に結論を得る必要がある(介護情報利活用ワーキング4 220912)
医療情報の共有・利活用と同じく、「共有する介護情報の選別、標準化」などを議論
医療分野については「患者の過去の診療情報を、患者同意の下で、医療機関等が確認し、医療の質を高める」「患者自身が、過去の診療情報を閲覧し、セルフメディケーションに役立てる」という取り組みが進んでいます(関連記事はこちら)。
介護分野でも同様に、「利用者の過去の介護情報を、利用者同意の下で、各介護事業所・施設で確認し、介護サービスの質を高める」「利用者自身が、過去の介護情報を閲覧し、自立・重度化防止に取り組む」ことを可能とする仕組みを構築します。
例えば、在宅生活を継続する要介護者等では、様々なサービス(訪問介護、訪問看護、デイ・サービス、デイ・ケア、福祉用具態様・・・)を組み合わせて利用するケースが多くなります。この点、各事業所がてんでばらばらにサービスを行うのではなく、「利用者Aさんについて、●●事業所から訪問看護を受け『◆◆に注意』といった情報提供がなされている。デイ・ケアにおいてリハビリを行うにあたり、◆◆に留意しよう」などといった情報連携を密に行うことで、より質の高い介護サービス提供が可能になると思われます。
もちろん、各サービスは、ケアマネジャー(介護支援専門員)がサービス担当者会議の結果を踏まえて作成した「ケアプラン」に則って行われますが、「今日は体調が良くないでデイ・ケアを休む」などにより「ケアプランと実際のサービス提供がズレる」ことなども少なくないため、「実際のサービス提供情報」の共有がより有用と言えます。また上述のように「サービス提供者から発信された情報」を次のサービスに活かしていくことができれば、なお良いと考えられます。
施設入所者においても、「入所者Aさんは、1年前に要介護度2で●●サービスと○○サービスを利用していたが、◆◆および◇◇により要介護度が悪化し、当施設に入所した。施設での介護では◆◆や◇◇に留意する必要がある」ことなどを、過去の介護情報共有から確認することができます。
また、共有可能な情報の中に「医療」に関する項目も加われば、さらに介護サービスの質が向上と期待されます。
このように「介護情報の共有」は非常に有用と考えられますが、闇雲に情報を収集・共有することは、返って「現場の手間が増えるが、サービスの質向上につながらない」結果を招いてしまいます。介護情報は膨大(要介護度、レセプト、LIFE(利用者の状態やケアの内容)、主治医意見書、ケアプラン、ケア記録等)であり、その中から「必要な情報」を探し出すことが困難になってしまいます。また、こうした膨大な情報は、様々な方法で、様々な場所に格納されていることから、「どこに、どの情報が格納されているのか、探すだけでも一苦労であり、また、探し出しても読み込めない」といった事態も生じてしまいます。
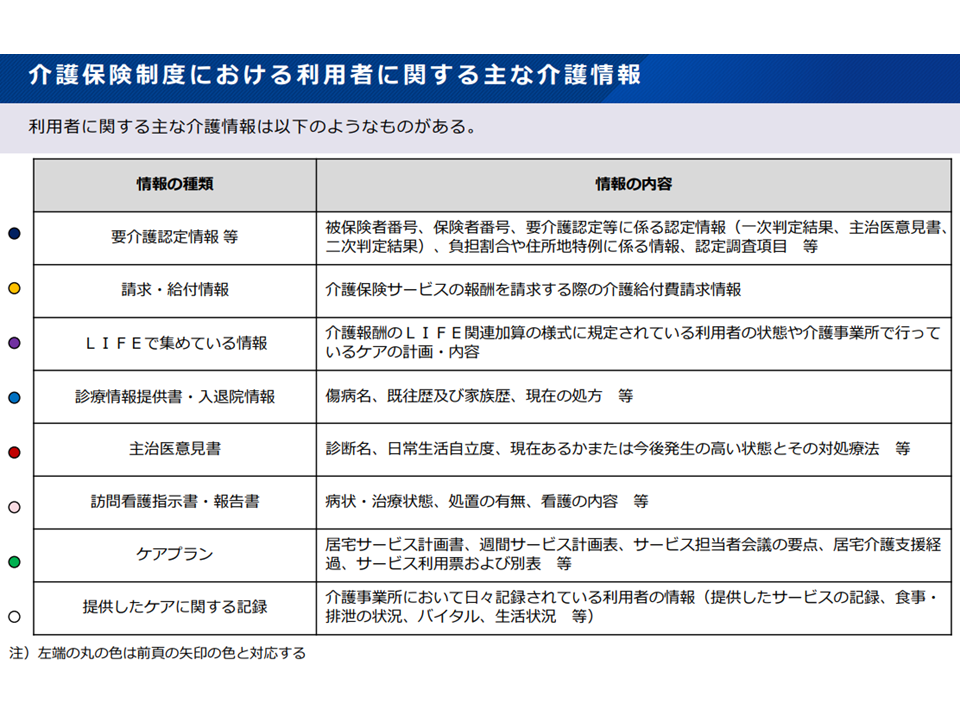
各種介護情報の現状(1)(介護情報利活用ワーキング1 220912)
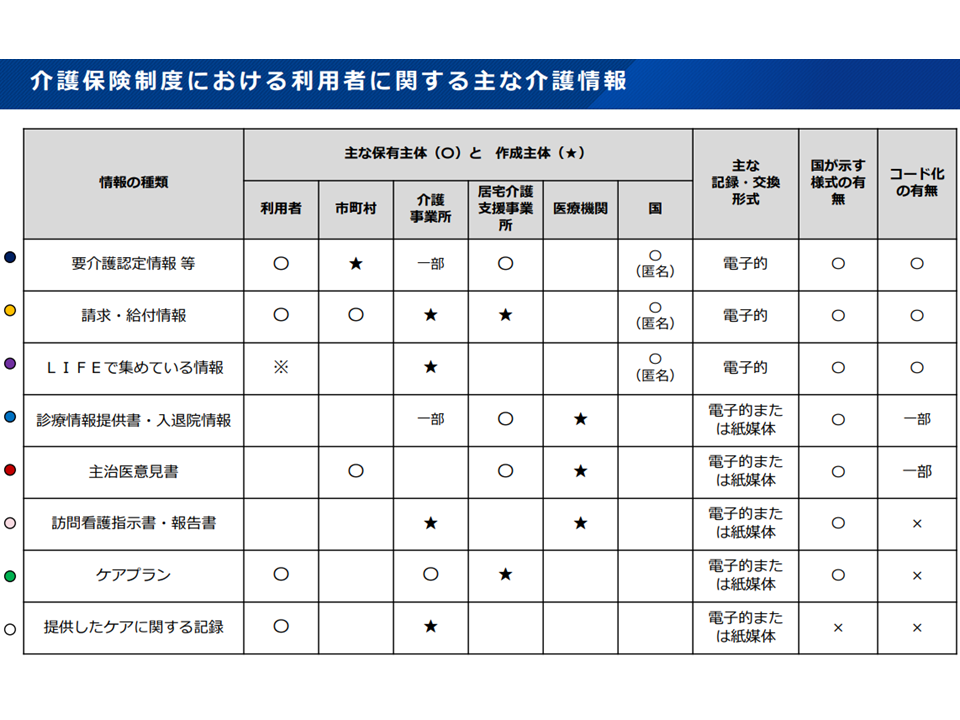
各種介護情報の現状(2)(介護情報利活用ワーキング2 220912)
そこでワーキングでは、まず▼どういった情報を共有するのか(共有すべき情報の選別)▼どのような形式で情報を格納・共有するのか(情報の記録方法の標準化)▼どのような手法で情報を共有するのか(共有方法)—の3点を中心に議論・検討を進めていくことになりました。
医療分野では、今後「電子カルテ情報」の共有を進めていくことになっています。それに向け、▼共有すべき情報は、医療現場で必要不可欠かつ有用となるアレルギーや検査、退院時サマリなどに、まず限定する▼情報の標準化ツールとして「HL7FHIR」という規格を採用する▼情報共有は「オンライン資格確認等システム」を活用する—ことを、長い時間かけて関係者で協議・決定してきたことが、厚生労働省医政局の田中彰子参事官(特定医薬品開発支援・医療情報担当)(医政局特定医薬品開発支援・医療情報担当参事官室長併任)から報告されました(関連記事はこちらとこちら)。
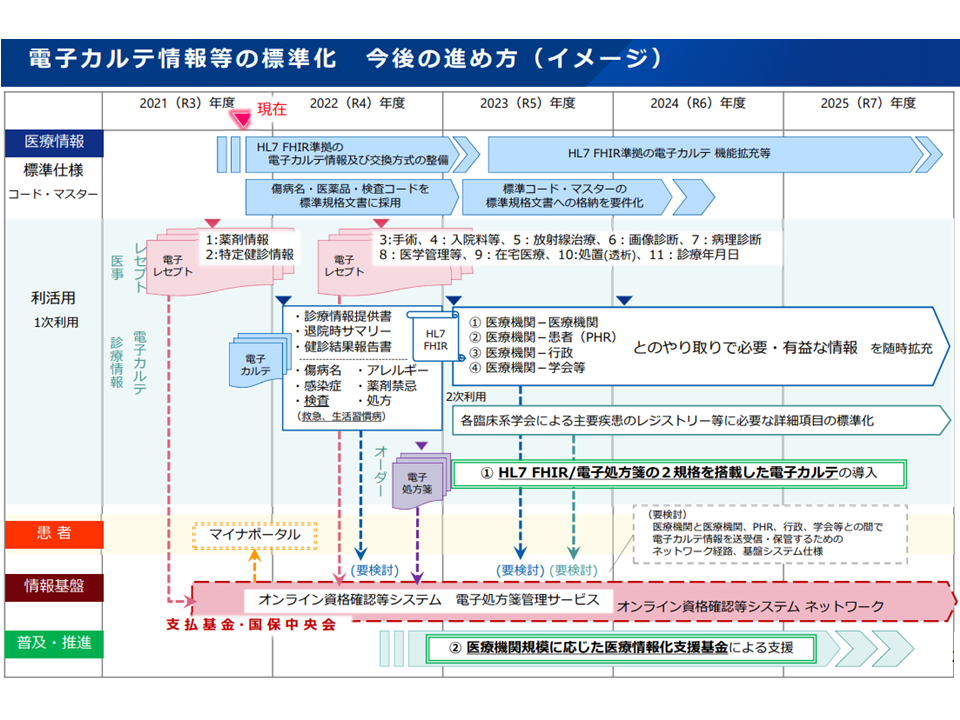
電子カルテ標準化に向けた検討の状況1(健康・医療・介護情報利活用検討会2 220304)
介護分野でも、厚生労働省データヘルス改革工程表に則って「2023年度中の結論」に向けて議論・検討を進め、こうした内容を詰めていきます。あわせて、LIFE情報を活用した科学的介護の推進についてもワーキングで議論していくことになります(早くも「LIFEの入力負担を軽減する必要がある」との指摘が複数の構成員から出ている)。
「主治医意見書の共有」が最重要、函館市の「介護情報の標準化」を参考例にせよ
9月12日のワーキングでは、松田晋哉構成員(産業医科大学医学部公衆衛生学教授)から介護情報の利活用に向けた意見発表も行われました。産業医大では自治体の要請を踏まえて「1300万人の医療・介護情報」を分析。そこから、例えば▼介護予防事業の参加者は、外来受療率は高いが入院受療率は低い、在宅介護サービスを多く利用するが、施設入所は少ない(つまり介護予防事業は施設入所・入院を予防する効果がある)▼急性期病院への入院中にADLが下がってしまい、回復期・慢性期病院でのリハビリに支障が出ている(関連記事はこちらとこちら)▼肺炎発生と要介護度には大きな関係があり、ケアマネジメントにおいて医療的な要素の勘案が不可欠である▼継続的な歯科受診(=口腔の健康維持)による肺炎予防効果は非常に大きい▼80歳を超えると医療・介護サービスの利用度合が飛躍的に高まる—ことなどを、データを持って立証。自治体の介護予防事業などに行かれています。
松田構成員は、今後、介護情報の標準化・共有が可能になることで、こうしたデータの精度がさらに向上することに期待するとともに、今後に向けて▼主治医意見書の共有が極めて重要である。項目を少し追加し、標準化・電子化を行って各介護事業所・施設で共有可能とすべき▼LIFEにより介護情報を「国レベルで分析する」ことは可能になったが、「現場で活かす」フェイズにまで至っていない。少なくとも「地域レベルで分析結果を活用できる」環境を整える必要がある▼介護データのみの共有だけでなく、「医療・介護データの連結・活用」が極めて重要である▼介護分野における「臨床研究の活性化」が極めて重要である(関連記事はこちら)—といった提言を行っています。江澤和彦構成員(日本医師会常任理事)や田宮菜々子構成員(筑波大学医学医療系ヘルスサービスリサーチ分野教授)らも、この提案に強く賛成しています。
さらに、今後の検討に向けて、▼情報の標準化、用語の統一が極めて重要であるが、そこが極めて難しい。実効性のある方策を考えなければならない(齋藤訓子構成員:日本看護協会副会長)▼中小規模事業所における情報利活用を支援する仕組みもセットで考えていく必要がある(今裕司構成員:全国老人福祉施設協議会経営戦略室室長)—といった提案も出ています。重要な意見であり、併せて議論・検討していくことになるでしょう。
小規模事業所ではICT化が遅れている(介護情報利活用ワーキング3 220912)
なお、情報の標準化に向けて松田構成員は「すでに地域で優れたものができており(例えば北海道函館市では標準化を行っている)、それを全国展開してはどうか。我が国の問題点として、先行事例があっても、地域地域で「他の物」をつくりたがるところがある」と指摘しています。独自の取り組みを否定するものではありませんが、先行事例があれば、それを尊重して「最低限の標準規格」とし、そこに地域独自の上乗せを行っていくことが現実でしょう。この点も十分に参考にすべき指摘と言えます。
【関連記事】
認知症初期集中支援チーム、実態把握のうえで「役割、在り方の再検討」を行う時期に来ている—社保審・介護保険部会
介護ニーズとサービス量の齟齬解消に向け「エリア外の介護サービス利用」を柔軟に認めるなどの工夫をしてはどうか—社保審・介護保険部会
処遇改善やICT活用等の諸施策が「介護人材の確保・定着」にどれだけ効果を生んでいるのか検証を—社保審・介護保険部会
見守り機器や介護ロボ、介護助手等導入による「介護現場の生産性向上」効果を検証—社保審・介護給付費分科会
介護人材確保、医療介護連携や認知症対策の推進などが介護保険改革の重要な柱と再確認—社保審・介護保険部会
地域包括ケアシステムの進化・推進に当たって、基盤となる「人材の育成・確保」が最重要課題—社保審・介護保険部会
2024年度からの第9期介護保険計画に向けた議論開始、人材確保と持続可能性確保が重要論点―社保審・介護保険部会
2022年の規制改革実施計画を閣議決定、介護施設等の人員配置緩和、特養への在宅医療推進など進めよ
「介護職員の処遇改善」加算取得促進に向けた支援を!介護業務の魅力等向上も重要―社保審・介護給付費分科会
2024年度からの第9期介護保険計画に向けた議論開始、人材確保と持続可能性確保が重要論点―社保審・介護保険部会
2021年9月、特定処遇改善加算の取得進む、勤続10年以上介護福祉士の給与が35万円台に乗る―介護事業経営調査委員会
介護療養は2024年度以降設置不可、強力に「介護医療院や医療療養などへの転換」促進を―社保審・介護給付費分科会
介護分野でも「データ収集・分析→フィードバックによる質向上」の文化醸成が必要―介護給付費分科会・研究委員会
2022年10月からの新たな【介護職員等ベースアップ等支援加算】の枠組み決定―社保審・介護給付費分科会
2024年度介護報酬改定に向け「介護療養からの移行予定」や「LIFE活用状況」など詳しく調査―社保審・介護給付費分科会(2)
新たな「介護職員の処遇改善加算」で審議報告、今後の「処遇改善の在り方」で問題提起多数—社保審・介護給付費分科会(1)
「2-9月の介護職員処遇改善」補助金の詳細を明示、3月からの賃金改善などでは要件を満たさず―厚労省
2024年度の次期介護報酬改定に向け、2020・21年度の介護事業所経営状況を調査―介護事業経営調査委員会
2022年10月からの介護職員の新処遇改善加算、「2-9月の補助金」を引き継ぐ形で設計―社保審・介護給付費分科会
2022年2-9月の介護職員処遇改善補助の概要固まる、「基本給等の引き上げ」軸に処遇改善―社保審・介護給付費分科会
2022年10月からの介護職員処遇改善、現場の事務負担・職種間バランス・負担増などに配慮を―社保審・介護給付費分科会
2022年2-9月、看護職等の賃金引上げの補助を実施、10月以降は診療報酬対応も視野に入れ検討—2021年度補正予算案
2022年2月からコロナ対応病院勤務の看護職員給与を1%、介護職員の給与を3%引き上げる策を打つ―政府経済対策
看護職員や介護職員の処遇改善に向けた「報酬改定」、2022年度診療報酬はネット0.94%のマイナスに―後藤厚労相
2021年度介護報酬改定の効果検証調査、「現場の声・回答」がなければ「改善」につなげられない―介護給付費分科会
介護医療院や療養の「退所者」調査を初めて実施、LIFE利活用推進に向け伴走型モデル調査も―介護給付費分科会・研究委員会
支給限度基準額の7割以上利用(うち訪問介護6割以上)のケアマネ事業所でケアプラン点検―社保審・介護給付費分科会
介護職員の処遇改善状況や処遇改善加算の取得状況など調査、コロナ感染症による給与減など生じているか?―介護事業経営調査委員会
科学的介護の推進に向けた「LIFEデータベース」の利活用状況調査に大きな期待―社保審・介護給付費分科会
2021年度介護報酬改定踏まえ「介護医療院の実態」「LIFEデータベース利活用状況」など調査―介護給付費分科会・研究委員会
特定処遇改善加算の財源配分ルール柔軟化、職場環境等要件の見直しなどで介護職員処遇改善進める—社保審・介護給付費分科会(7)
リハマネ加算など大きな見直し、リハ・口腔・栄養を一体的に推進—社保審・介護給付費分科会(6)
介護施設や通所サービス等、入所者等全員のデータ提出→サービス改善を評価する【科学的介護推進体制加算】—社保審・介護給付費分科会(5)
通所介護、感染症等による利用者減対応を制度化、ADL維持等加算の点数を10倍に引き上げ—社保審・介護給付費分科会(4)
ICT導入等するケアマネ事業所の逓減制見直し・新加算創設で「質の高いケアマネジメント」目指す—社保審・介護給付費分科会(3)
介護医療院の長期療養機能を新加算で評価、介護療養へはディスインセンティブ設定—社保審・介護給付費分科会(2)
2021年度介護報酬改定内容を了承、訪問看護では基本報酬の引き上げや、看護体制強化加算の見直しなど—社保審・介護給付費分科会(1)
2021年度介護報酬改定に向け「人員配置基準」改正を了承、サービスの質確保前提に基準緩和—社保審・介護給付費分科会
来年度(2021年度)介護報酬改定に向けた審議報告を了承、限られた人材での効率的なサービス提供目指す―社保審・介護給付費分科会
新型コロナ対策をとる医療機関を広範に支援する新臨時特例措置、介護報酬0.7%プラス改定、中間年度薬価改定など決定―厚労省
ICT活用する介護施設等で夜勤スタッフ配置緩和、感染症等で利用者急減した通所事業所の経営を下支え―社保審・介護給付費分科会(3)
グループホームの夜勤配置・個室ユニットの定員を緩和、サービスの質等担保に向け運用面で工夫―社保審・介護給付費分科会(2)
リハ職による訪問看護、【看護体制強化加算】要件で抑制するとともに、単位数等を適正化―社保審・介護給付費分科会(1)
介護サービスの人員配置緩和・感染症等対策・認知症対応など柱とする運営基準改正へ、訪問看護は戦術変更―社保審・介護給付費分科会
公正中立なケアマネジメント推進、通所サービスの大規模減算は維持するが「利用者減」に迅速に対応―社保審・介護給付費分科会(4)
ADL維持等加算を特養等にも拡大し、算定要件を改善(緩和+厳格化)―社保審・介護給付費分科会(3)
個別要介護者のみならず、事業所・施設全体での科学的介護推進を新加算で評価―社保審・介護給付費分科会(2)
介護医療院への「移行定着支援加算」、当初期限どおり2021年3月末で終了―社保審・介護給付費分科会(1)
小多機の基本報酬見直し・加算の細分化を行い、看多機で褥瘡マネ加算等の算定可能とする―社保審・介護給付費分科会(4)
すべての生活ショートに外部医療機関・訪問看護STとの連携を求め、老健施設の医療ショートの報酬適正化―社保審・介護給付費分科会(3)
通所リハを「月単位の包括基本報酬」に移行し、リハマネ加算等の体系を組み換え―社保審・介護給付費分科会(2)
訪問看護ST、「看護師6割以上」の人員要件設け、リハ専門職による頻回訪問抑制へ―社保審・介護給付費分科会(1)
見守りセンサー等活用による夜勤スタッフ配置要件の緩和、内容や対象サービスを拡大してはどうか―社保審・介護給付費分科会(2)
介護職員の【特定処遇改善加算】、算定ルールを柔軟化すべきか、経験・技能ある介護福祉士対応を重視すべきか―社保審・介護給付費分科会(1)
状態・栄養のCHASEデータベースを活用した取り組み、介護データ提出加算等として評価へ―社保審・介護給付費分科会(2)
【ADL維持等加算】を他サービスにも拡大し、重度者への効果的な取り組みをより手厚く評価してはどうか―社保審・介護給付費分科会(1)
老健施設「入所前」からのケアマネ事業所との連携を評価、在宅復帰機能さらに強化―社保審・介護給付費分科会(5)
介護報酬や予算活用して介護医療院への移行・転換を促進、介護療養の報酬は引き下げ―社保審・介護給付費分科会(4)
ケアマネ報酬の逓減制、事務職員配置やICT利活用など要件に緩和してはどうか―社保審・介護給付費分科会(3)
4割弱の介護事業所、【特定処遇改善加算】の算定ベース整っても賃金バランス考慮し取得せず―社保審・介護給付費分科会(2)
介護サービスの経営状況は給与費増等で悪化、2019年度収支差率は全体で2.4%に―社保審・介護給付費分科会(1)
訪問リハビリや居宅療養管理指導、実態を踏まえた精緻な評価体系を構築へ—社保審・介護給付費分科会(3)
訪問介護利用者の負担増を考慮し、「敢えて加算を取得しない」事業所が少なくない—社保審・介護給付費分科会(2)
訪問看護ステーション本来の趣旨に鑑み、「スタッフの6割以上が看護職員」などの要件設定へ—社保審・介護給付費分科会(1)
生活ショート全体の看護力を強化し、一部事業所の「看護常勤配置義務」を廃すべきか—社保審・介護給付費分科会(3)
通所リハの【社会参加支援加算】、クリームスキミング防止策も含めた見直しを—社保審・介護給付費分科会(2)
デイサービスとリハビリ事業所・医療機関との連携が進まない根本に、どのような課題があるのか―社保審・介護給付費分科会(1)
グループホームの「1ユニット1人夜勤」体制、安全確保のため「現状維持」求める声多数—社保審・介護給付費分科会(3)
小多機の基本報酬、要介護3・4・5を引き下げて、1・2を引き上げるべきか—社保審・介護給付費分科会(2)
介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会





