医師の働き方改革、診療報酬で対応できる部分も少なくない。医師増員に伴う入院基本料引き上げも検討を―四病協
2019.3.28.(木)
医師の働き方改革においては、宿日直の在り方、副業・兼業の取扱いが大きなポイントになり、今後の動きを注視していく必要がある。また、医師働き方改革の推進に向けて、「専従要件の弾力化」「常勤要件の緩和」など診療報酬で対応できる部分が小さくない。また、医師の働き方改革を進めれば「医師の増員」が必要となり、その分のコストを入院基本料などに反映させることも検討すべきではないか―。
3月27日に開かれた四病院団体協議会(日本医療法人協会、日本病院会、全日本病院協会、日本精神科病院協会で構成)の総合部会後に記者会見を行った全日本病院協会の猪口雄二会長は、個人的見解も含めて、こうした考えを示しました。

3月27日の四病院団体協議会・総合部会後に、記者会見に臨んだ全日本病院協会の猪口雄二会長
目次
医師働き方改革、ポイントは宿日直や副業・兼業の取扱い
厚生労働省の「医師の働き方改革に関する検討会」は本日(3月28日)、意見とりまとめを行う予定です。すべての医療機関で「労務管理の徹底」「タスク・シフティングなどによる労働時間の短縮」を強力に推し進めていくとともに、2024年4月から新たに時間外労働の上限を設定するといった内容が盛り込まれる見込みです(関連記事はこちらとこちらとこちら)。
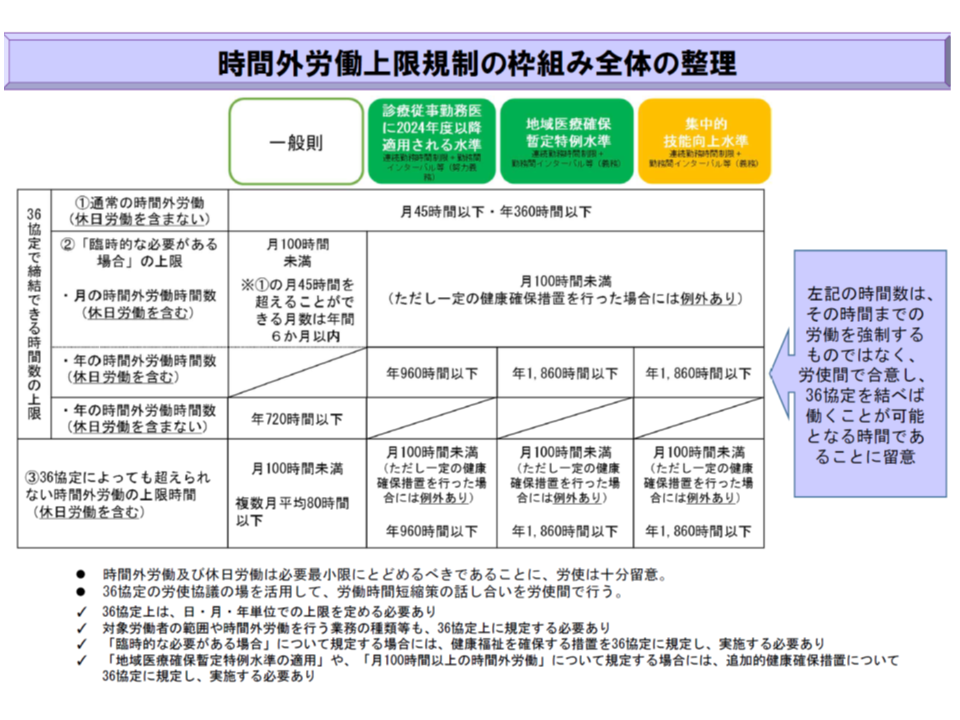

こうした内容について四病協の総合部会では、「概ね了承できるが、今後の▼宿日直許可基準(4月以降に改正通知が示される見込み)▼副業・兼業の取扱い(別の検討会で議論中)―の2点がポイントになる」という点で一致していることが、総合部会後に記者会見を行った猪口雄二・全日本病院協会会長から報告されました。
宿日直のうち、「業務がまばらである」などとして労働基準監督署長の許可を得た場合には、労働時間に該当しません。許可するか否かの基準(宿日直許可基準)は、1949年(昭和24年)に作成されたままであり、今般、現在の医療現場にマッチするような改正が行われます(4月以降の予定)。この点、どういった業務等が「労働時間に該当する」のか、あるいは、どういった場合であれば「労働時間に該当しない」のかが非常に重要となります。
また、大学病院等の若手医師が、副業・兼業で中小病院の宿直等を行うことが多々ありますが、「副業・兼業でも労働時間は単純に通算(合算)する」のか「一定程度の調整が行われる」のかなども極めて重要なポイントとなります。
現時点では、この2点の取扱いがどうなるのかは不透明であり、四病協では「今後の動きを注視していく」ことを確認しています(関連記事はこちら)。
前述したように、今後、5年間(2024年4月まで)の間に、すべての医療機関で「労務管理の徹底」「タスク・シフティングなどによる労働時間の短縮」を強力に推し進め、まず、原則となる「時間外労働、年間960時間以内」(A水準)を目指します。労働時間短縮等をしてもA水準を満たせない救急医療機関等では、都道府県知事による特定(この場合、年間1860時間(B水準)までの時間外労働が可能となる)を目指します。
この点について猪口全日病会長は、個人的見解であるとした上で、「働き方改革の影響が最も出るのは急性期病院、とくに2次救急病院であろう。連続勤務時間制限や勤務間インターバルが義務化されることから、どうしても医師の増員が必要となる。しかし、医師を派遣してくれる大学病院も働き方改革を進めなければならず(やはり医師増員が必要)、どれだけアルバイト医師を確保できるかが不安である。今後、急性期病院、救急病院は集約されていくのではないか」と見通します。
さらに、副業・兼業の取扱い如何によっては、「宿日直をするアルバイト医師がいなくなり、日本中の中小病院は成り立たなくなる」と危機感を募らせています。
医師働き方改革で必要となる「医師増員のコスト」、入院基本料引き上げで対応を
また、3月27日に開催された中央社会保険医療協議会・総会では、2020年度の次期診療報酬改定に向けて、▼患者の年代別の課題▼働き方改革など昨今の医療と関連の深いテーマ―について、今夏(2019年夏)まで横断的に議論していく方向を固めました(関連記事はこちら)。
この点について中医協委員でもある猪口全日病会長は、「医師の働き方改革により、全国的に医師不足感が加速し、『効率化』が求められる。そうした中では、人員配置などのストラクチャー評価から、結果・成果に着目したアウトカム評価への移行や、医師の専従要件の弾力化(2018年度改定で緩和ケア診療加算等に導入した、緩和ケアチームでは専従者は1人で良いとするなど)、常勤配置要件の緩和(リハビリ職員なども短時間職員の組み合わせで常勤換算しても良いとするなど)といった、診療報酬で対応できる部分も相当ある。さらに、医師を増員すればコストに跳ね返る。診療報酬改定財源は厳しいが、入院基本料等の引き上げも検討する必要があるのではないか」との見解を示しました。
4月からの中医協論議が注目されます。
診療実績を踏まえた機能分化、公立病院等にとどまらず、民間病院にも影響するのか
また、厚労省の「地域医療構想ワーキング」(「医療計画の見直し等に関する検討会」の下部組織)では、公立病院・公的病院等について「地域での診療実績を踏まえた機能改革」論議を進め、検証していく方針が固まりつつあります。具体的には、地域の公立病院・公的病院等における、がんなどの診療実績データを分析し、例えば「地域で、一定数以上の診療実績を持つ医療機関が複数あり、近接している」場合や、「診療実績が特に少ない」場合などには、その機能を他の医療機関への集約できないかを検討・検証することが求められます(関連記事はこちらとこちらとこちらとこちら)。
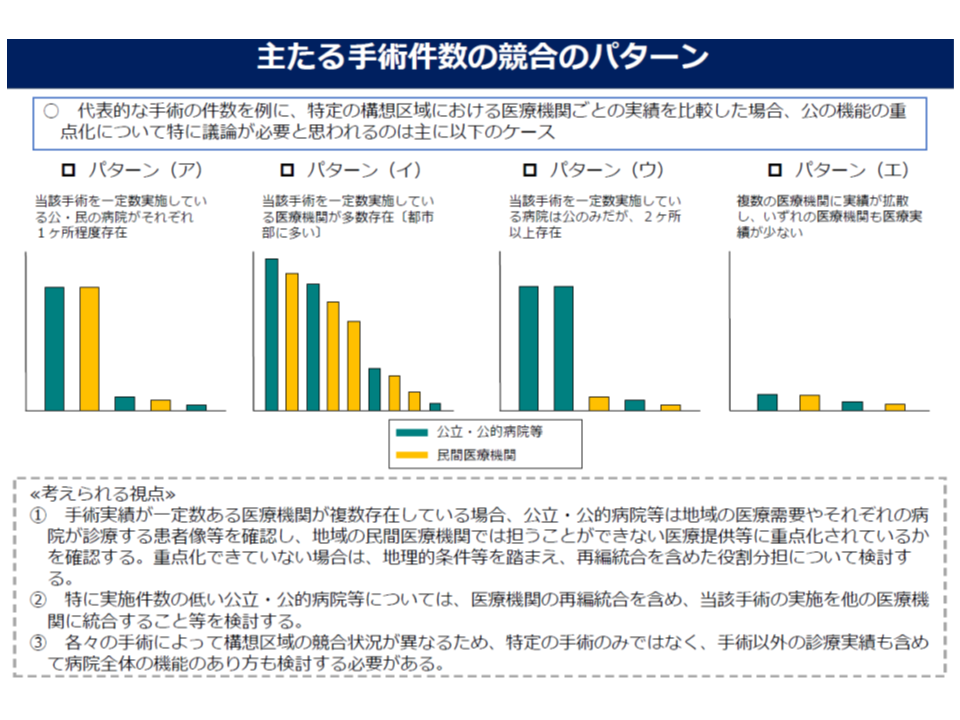
この点について四病協では、「公立病院・公的病院等に限った話」なのか、「民間病院にも影響する話」なのかを注視する必要があると見ています。後者は、「地域に、公立・公的の基幹病院があり、周囲に中小の民間病院があったとして、公立・公的病院で手術等の診療実績が圧倒的に勝っている場合、中小民間病院は手術等機能を公立・公的病院等に集約しなければならない」という点にまで進むのか、という問題です。
地域医療構想ワーキングでは、構成員間で「民間病院は自然淘汰されるのを待つことになるだろう」との議論が行われていますが、明確に確認されたわけではありません。猪口全日病会長は、この点についても「今後の動向を注視する必要がある」との見解を示しています。
このほか、3月27日の四病協・総合部会では▼新専門医制度について、基本領域(19領域)は日本専門医機構がグリップすべきだが、サブスペシャリティ領域については線引きが難しく学会の裁量を認めるべきではないか▼医師の需給について、働き方改革の動きも見て、検証していく必要がある―といった議論も行われています。
【関連記事】
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
1回分1496万円の脊損機能改善薬を保険収載、近く超高額な白血病等治療薬の保険収載も―中医協総会(2)
超高額薬剤等の保険収載、薬価制度だけでなく税制等も含め幅広い対応を―社保審・医療保険部会
急性白血病等の治療法選択するNUDT15遺伝子検査、例外的に治療開始後にも算定可能―疑義解釈12【2018年度診療報酬改定】
ベンゾジアゼピンの1年処方、全日病研修修了者も通常の処方料・処方箋料を算定可能―疑義解釈11【2018年度診療報酬改定】
【看護夜間体制加算】、夜間の看護補助4時間以上配置は「週3日以上」でよい―疑義解釈9【2018年度診療報酬改定】
看護必要度II、「一覧に記載された薬剤」の後発品も評価対象―疑義解釈8【2018年度診療報酬改定】
看護必要度II、3月・9月中に切り替える場合は実績期間も前倒し可能―疑義解釈7【2018年度診療報酬改定】
一般の病床が満床で差額ベッドのみ空床の場合、懇切丁寧な説明と同意あれば差額ベッド代徴収は従前通り可能―疑義解釈6【2018年度診療報酬改定】
看護必要度II、一覧に記載された薬剤の「類似薬」も評価対象に―疑義解釈5【2018年度診療報酬改定】
看護必要度II、投薬・注射・手術・麻酔の薬剤のみ評価対象―疑義解釈4【2018年度診療報酬改定】
自院で介護保険訪問看護を実施していれば、地域包括1・3の選択基準満たす―疑義解釈3【2018年度診療報酬改定】
7対1病院が急性期一般1を算定する場合、9月までは特段の届け出不要―疑義解釈2【2018年度診療報酬改定】
保険診療上の【オンライン診療料】、実施指針よりも厳格に運用―疑義解釈1【2018年度診療報酬改定】(3)
医療安全のピアレビュー、抗菌薬の適正使用推進を評価する加算を新設―疑義解釈1【2018年度診療報酬改定】(2)
看護必要度IIの詳細、入院時支援加算における専従・専任看護師の規定など解説―疑義解釈1【2018年度診療報酬改定】(1)
外来から入院、退院後の在宅医療までをマネジメントするPFM、さまざまなメリットが!
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省
2018年度診療報酬改定、答申内容を一部訂正―厚労省
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
医師の時間外労働上限、医療現場が「遵守できる」と感じる基準でなければ実効性なし―医師働き方改革検討会
研修医等の労働上限特例(C水準)、根拠に基づき見直すが、A水準(960時間)目指すわけではない―医師働き方改革検討会(2)
「特定医師の長時間労働が常態化」している過疎地の救急病院など、優先的に医師派遣―医師働き方改革検討会(1)
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)





