重症患者割合は「3か月間の平均値」が基本、1割以内変動の救済措置は廃止―中医協総会 第388回(1)
2018.1.31.(水)
急性期一般入院料などの重症患者割合(一般病棟用の重症度、医療・看護必要度の基準を満たす患者の割合)について、従前の「3か月以内の1割変動では入院料の変更届け出を不要とする」との救済措置を廃止し、「3か月間の平均値」を基本とする—。
1月31日に開催された中央社会保険医療協議会・総会で、こういった内容を含む個別改定項目の修正案(以下、短冊修正版)が提示され、了承されました(関連記事はこちらとこちらとこちらとこちらとこちらとこちら)。
重症患者割合について「3か月の平均値」を基本とするため、基準値(例えば7対1相当の急性期一般入院料1では30%以上)を下回った場合には、直ちに入院料の変更届け出が必要となります。

1月31日に開催された、「第388回 中央社会保険医療協議会 総会」
目次
看護必要度評価票を用いた場合でも「3か月の平均値」を用いる
現在の7対1一般病棟入院基本料では、重症患者割合の基準値が「25%以上」と設定されています。ただし、「暦月3か月を超えない期間に、重症患者割合が1割以内の一時的な変動があっても、7対1の変更届け出をする必要はない」という、いわば救済措置があります。例えば、▼5月:26%▼6月:22.5%▼7月:22.5%▼8月:22.5%▼9月:26%—となった7対1病院では、6-8月は「25%以上」の基準値をクリアできていませんが、9月には基準値をクリアできているので、「暦月で3か月以内の1割以内変動にとどまっている」ため、7対1を維持できるのです(関連記事はこちら)。
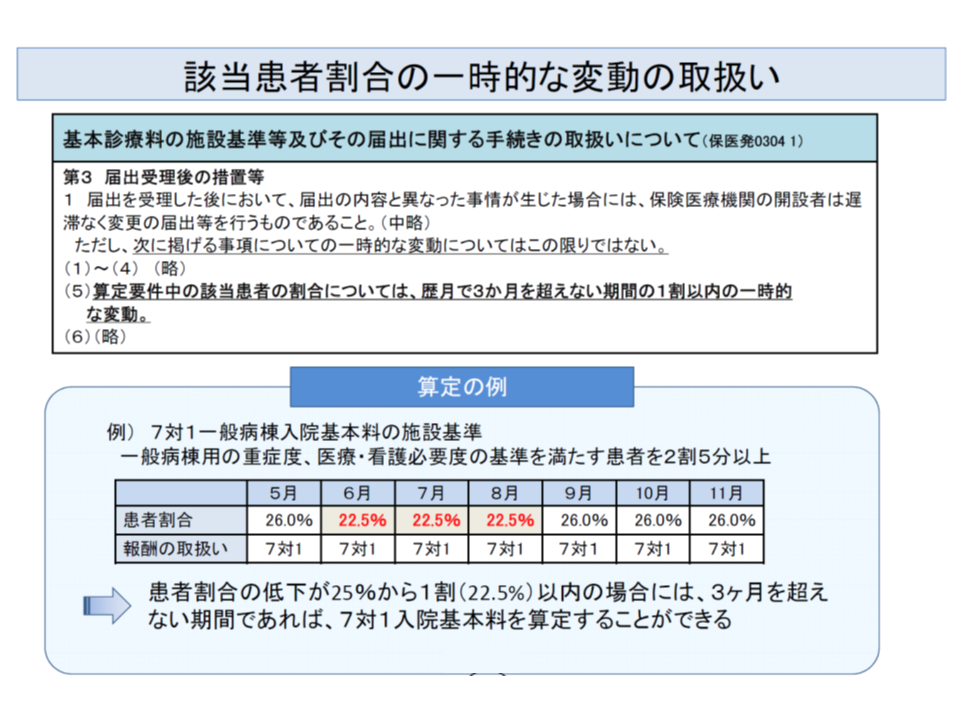
例えば7対1では、重症患者割合の一時的変動(1割以内かつ3か月以内)であれば、変更の届け出は必要なしとの救済措置が設けられている
当初の短冊(1月24日、26日)では、2018年度改定後もこの救済措置が維持されることになっていましたが、厚労省保険局医療課の迫井正深課長は、短冊修正版の中で「救済措置を見直す」考えを示しました(関連記事はこちらとこちら)。
重症患者割合の計算方法として、従前どおりの看護必要度評価票に基づく「一般病棟用の重症度、医療・看護必要度I」(以下、看護必要度I)に加えて、診療実績データ(DPCデータのEF統合ファイル、出来高レセプト情報)に基づく「一般病棟用の重症度、医療・看護必要度II」(以下、看護必要度II)が設けられることに伴う見直しです(後者の看護必要度IIはDPCデータに基づくため、「3か月間の平均値」として計算することになる)。
具体的には、看護必要度I・看護必要度IIのいずれを選択した場合でも、「届出前3か月間の平均値」で重症患者割合を計算することになります。
7対1相当の急性期一般入院料1では、重症患者割合の基準値が「30%以上」に設定されますが、例えば、▼4月:30%▼5月:27%▼6月:27%▼7月:30%—という場合、現行の救済措置によれば「5月と6月のみ(3か月以内)、1割以内変動にとどまっている」ことから、急性期一般入院料1を維持することができそうです。しかし、今般の新ルールに基づけば、「4-6月の平均値は28%」となり、30%以上をクリアできず、急性期一般入院料3への変更届け出が必要となりそうです。詳細は、今後の解釈通知などを待つ必要があります。
 180126.png)
向かって右から2段目が「看護必要度項目の定義見直しを行った」場合の重症患者割合。急性期一般入院料1では30%になることが決まり、現在の重症患者割合(最左欄)で見ると26.6%に相当することが分かる。同様にDPCデータを用いた場合(最右欄)では25.6%に相当し、基準値を満たせない病院(左から2段目)は26.6%あることが分かる。
なお、7対1と10対1の中間的評価である急性期一般入院料2と3では、DPCデータを用いる看護必要度IIによって重症患者割合を計算することが求められますが、短冊修正版で「2018年3月31日時点で7対1を届け出ている200床未満の病院が急性期一般入院料2・3を届け出る場合には、一定期間、看護必要度Iを用いても差し支えない。また重症患者割合の基準値に一定の配慮を行う(低めの基準値を設定する)」との配慮規定(経過措置)が設けられます。
医療機関の激変を避けつつ、より手厚い支援が必要な在宅患者への評価を充実
2018年度改定では、在宅医療の報酬を「よりきめ細やか」に設定します。当初の短冊(1月24日、26日)では、▼月2回以上の訪問診療を行っている場合の在宅時医学総合管理料(在総管)等について、対象患者を「要介護度が一定以上」などに限定し、点数を引き上げる▼月1回の訪問診療を行っている場合の在総管等の点数を引き下げる—との改定案が示されていました(関連記事はこちら)。
これは「要介護度が一定以上」など、通院が特に困難な患者や関係機関との連携に特に支援が必要な患者については、より手厚い在宅での医学管理が必要なことを踏まえた見直しと言えます。しかし、上記の改定案によれば、月2回以上の訪問診療を行っているが、「要介護度が一定以上」などの要件を満たさない患者では、「月2回以上訪問の在総管等」を算定できず、「月1回訪問の場合の在総管等」を算定せざるをえません。この場合、医療機関の収益は大きく減少し、円滑な訪問診療を阻害してしまう可能性もあります。
そこで迫井医療課長は、激変を避けながら当初目的である「より手厚い在宅医学管理が必要な患者に対する報酬の引き上げ」を実現するために、短冊修正版の中で、次のような見直し案を提示しています。
(1)月2回以上訪問の在総管の点数を引き下げる
(2)月1回訪問の在総管の点数を引き上げる
(3)「要介護度が一定以上」など、通院が特に困難な患者や関係機関との連携に特に支援が必要な患者について、在総管等に、新たに【包括的支援加算】を創設する
上記の「月2回以上訪問しているが、要介護度一定以上などの要件を満たさない」患者であっても、(1)の「月2回以上訪問の在総管」を算定することができ(点数は引き下げられるが、(2)の「月1回訪問の在総管」ほどの激変はない)、より支援が必要な患者については(3)の【包括的支援加算】を上乗せで算定することが可能になります。
ベンゾジアゼピン長期投与に対するペナルティ、精神科専門医の関与があれば除外
多剤投薬の弊害(健康への影響、医療費の増加、残薬を誤飲することによる健康被害など)が指摘される中、診療報酬でも「多剤投薬の是正」に向けた取り組みが評価されています。
さらに「1剤であっても向精神薬を漫然と長期服用することによって依存などの健康被害が生じる」ことが問題視され、2018年度改定では「一定期間以上、ベンゾジアゼピン系の抗不安薬・睡眠薬を長期にわたって継続して処方している場合について、処方料・処方箋料を適正化(減額)する」との見直しが行われます(関連記事はこちら)。
ただし精神科の専門医が適正に管理している場合には依存などの心配度合いが減るため、短冊修正版では、▼精神科の診療に係る経験を十分に有する精神科医が処方する場合▼直近、一定期間内に、精神科医から抗不安薬等の処方について助言を得ている場合—などは、減額を行わない旨の除外規定が設けられました。
このほか、短冊修正版では、次のような点について修正が行われています。
▼新設される【オンライン診療料】などの算定可能患者に、▽小児科療養指導料▽精神科在宅患者支援管理料—算定患者を追加する
▼2018年3月31日以前に、電話やテレビ電話などを用いて医学管理を行い【再診料】を算定していた患者については、一連の医学管理が終了するまでの間、【(電話)再診料】を引き続き算定できる、との経過措置を設ける(オンライン診療料などの要件を満たさない患者でも医学管理継続の必要性があるため)
▼「医療機関の病床数が一定程度以上(未満)」との基準がある診療報酬について、医療資源の少ない地域については「一定の不足・超過を可能とする」との改定を行う。この点、当初案では「概ね2割程度の不足・超過を可能」としていたが、短冊修正版では「2割の不足・超過を可能」と明確化した
▼かかりつけ医療機関における初診の手間を評価する【機能強化加算】(新設)について、地域包括診療料などを「届出等している」医療機関を対象とする(当初案では「届け出た医療機関」に限定していたが、届け出不要な点数などもあるため)
▼一般病床に入院するがん患者へ緩和ケアを実施することを評価する【緩和ケア診療加算】について、新たに管理栄養士が緩和ケアチームに参加し、がん患者の緩和ケアを行った場合の評価として【個別栄養食事管理加算】を新設する(当初案では【栄養食事支援加算】という名称だったが、変更となった)
【関連記事】
医師事務作業補助体制加算、より実効ある「負担軽減」策が要件に―中医協総会 第387回(2)
現行7対1相当の【急性期一般入院料1】、重症患者割合は30%に決着―中医協総会 第387回(1)
早期の在宅復帰を目指し、入院前からの【入退院支援】を診療報酬で評価―中医協総会 第386回(4)
DPC・II群要件の診療密度、薬剤料は「最も安い後発品」に置き換えて計算―中医協総会 第386回(3)
地域包括ケア病棟、自宅等患者を多く受け入れる中小病院の評価を手厚く―中医協総会 第386回(2)
7対1・10対1を再編した急性期一般入院料、重症患者割合をどう設定するか—中医協総会 第386回(1)
2018年度診療報酬改定で、機能分化や地域包括ケア構築を進めよ―中医協・公聴会
ロボット支援手術を、胃がんや肺がん、食道がんなど12術式にも拡大―中医協総会 第384回(1)
2018年度改定、入院料の再編・統合、かかりつけ機能の評価拡充などが柱に―中医協総会 第382回(3)
かかりつけ機能持つ診療所など、初診料の評価アップへ―中医協総会 第382回(2)
7対1・10対1を再編し7つの急性期入院料を新設、重症患者割合が争点―中医協総会 第382回(1)
【2018年度診療報酬改定総点検3】複数医療機関による訪問診療をどこまで認めるべきか
【2018年度診療報酬改定総点検2】ICTの利活用を推進、オンライン診察等の要件はどうなる
【2018年度診療報酬改定総点検1】入院料を再編・統合、診療実績による段階的評価を導入
2018年度改定、年明けからの個別協議に向け各側がスタンスを表明―中医協総会
麻酔科医の術前術後管理の重要性を勘案し、麻酔管理料の評価充実へ―中医協総会 第379回
「専従」要件の弾力運用、非常勤リハビリスタッフの「常勤換算」を認める―中医協総会 第378回
かかりつけ薬剤師の推進目指すが、「かかりつけ」を名乗ることへの批判も―中医協総会 第377回(5)
介護施設を訪問して入所者を看取った場合の医療機関の評価を拡充―中医協総会 第377回(4)
腹膜透析や腎移植、デジタル画像での病理診断などを診療報酬で推進―中医協総会 第377回(3)
療養病棟入院料も再編、20対1看護、医療区分2・3割合50%がベースに―中医協総会 第377回(2)
「入院前」からの外来で行う退院支援、診療報酬で評価―中医協総会 第377回(1)
薬剤9.1%、材料7.0%の価格乖離、診療報酬本体プラス改定も―中医協総会 第376回(3)
退院支援加算2でも、地域連携診療計画加算の算定を可能に―中医協総会 第376回(2)
7対1から療養までの入院料を再編・統合、2018年度は歴史的大改定―中医協総会 第376回(1)
抗菌剤の適正使用推進、地域包括診療料などの算定促進を目指す—第375回 中医協総会(2)
退院支援加算1、「ICT活用した面会」などを弾力的に認める—第375回 中医協総会(1)
安定冠動脈疾患へのPCI、FFR測定などで「機能的虚血」確認を算定要件に—中医協総会374回(1)
地域包括ケア病棟の評価を2分、救命救急1・3でも看護必要度を測定—中医協総会(2)
7対1・10対1基本料を再編・統合し、新たな入院基本料を創設へ―中医協総会(1)
内科などの有床診療所、より柔軟に介護サービス提供可能に―中医協総会(2)
療養病棟入院基本料、2018年度改定で「療養1」に一本化—中医協総会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
病院に併設する訪問看護ステーション、手厚く評価をすべきか—中医協総会(1)
診療報酬でも、「同一・隣接建物に住む患者」への訪問で減算などを検討—中医協総会(1)
紹介状なしに外来受診した場合の特別負担、500床未満の病院にも拡大へ—中医協総会(3)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
2016年度改定後に一般病院の損益比率は▲4.2%、過去3番目に悪い—中医協総会(1)
保湿剤のヒルドイド、一部に「極めて大量に処方される」ケースも―中医協総会(3)
生活習慣病管理料、エビデンスに基づく診療支援の促進を目指した見直し―中医協総会(2)
ICT機器用いた遠隔診察、対象疾患や要件を絞って慎重に導入を―中医協総会(1)
臓器移植後の長期入院、患者からの「入院料の15%」実費徴収禁止の対象に―中医協総会
要介護者への維持期リハ、介護保険への完全移行「1年延期」へ―中医協総会(2)
回復期リハ病棟のアウトカム評価、次期改定で厳格化すべきか—中医協総会(1)
統合失調症治療薬クロザピン使用促進に向け、精神療養の包括範囲を見直し—中医協総会(2)
向精神薬の処方制限を2018年度改定で強化、薬剤種類数に加え日数も制限へ—中医協総会(1)
医療安全管理部門への「専従医師」配置を診療報酬で評価すべきか―中医協総会(2)
医療体制の体制強化で守れる命がある、妊婦への外来医療など評価充実へ―中医協総会(1)
抗菌薬適正使用に向けた取り組みや医療用麻薬の投与日数をどう考えるか—中医協総会(2)
小児入院医療管理料、がん拠点病院加算と緩和ケア診療加算を出来高評価に—中医協総会
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
認知症治療病棟でのBPSD対策や入退院支援の在り方などを検討—中医協総会
2018年度から段階的に診療報酬請求事務の効率化や、診療データ活用などを進める—中医協総会
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会





