現行7対1相当の【急性期一般入院料1】、重症患者割合は30%に決着―中医協総会 第387回(1)
2018.1.26.(金)
2018年度の次期診療報酬改定の最大の目玉となる「7対1・10対1一般病棟入院基本料の再編・統合」に関して、現行の7対1相当である【急性期一般入院料1】の重症患者割合(一般病棟用の重症度、医療・看護必要度Iの基準を満たす患者割合)は30%(看護必要度項目の定義見直し後)とする—。
1月26日に開催された中央社会保険医療協議会・総会で、このように決まりました。【急性期一般入院料】の重症患者割合をどう設定するかについて、診療側・支払側の意見の隔たりを埋めることが難しいと判断した公益代表の裁定によって決着したものです。

1月26日に開催された、「第387回 中央社会保険医療協議会 総会」
重症患者割合を巡る議論、診療側と支払側で議論の溝は埋まらず
すでにメディ・ウォッチでお伝えしているとおり、2018年度の次期診療報酬改定では、急性期から長期療養に至る入院基本料・特定入院料(7対1から15対1までの一般病棟入院基本料、地域包括ケア病棟入院料、回復期リハビリ病棟入院料、療養病棟入院基本料など)について、看護配置などに応じた【基本部分】と、診療実績に応じた【段階的評価部分】とを組み合わせた報酬体系への組み替えが行われます(再編・統合)(関連記事はこちらとこちらとこちらとこちらとこちらとこちらとこちら)。
このうち7対1・10対1については、重症患者割合を診療実績の指標として7種類の【急性期一般入院料】(1-7)に再編・統合されます。その際、例えば「現在の7対1相当である【急性期一般入院料1】の重症患者割合をどの程度に設定するのか」が大きな争点になっていることもお伝えしているとおりです。
1月24日の前回会合では、議論の出発点として「現在の7対1病棟の重症患者割合について、看護必要度評価票の項目見直しなどを行わないとした場合に、どの程度に設定するか」が論点となり、支払側からは「30%に引き上げるべき」、診療側からは「25%を維持するべき」との主張が行われています(関連記事はこちら)。
1月26日の中医協総会でも、同じ論点について、支払側の幸野庄司委員(健康保険組合連合会理事)は「現在の7対1病棟の基準値を引き上げることで、7対1と10対1の中間的評価(急性期一般入院料2と3)設定の実効性が出る。現在の『25%以上』の基準値は『30%以上』に引き上げるべき」と主張。
対して診療側の松本純一委員(日本医師会常任理事)、島弘志委員(日本病院会副会長)、猪口雄二委員(全日本病院協会会長)は、▼改定の度に看護必要度の評価項目、重症患者割合が見直され、医療現場は混乱している▼急性期病院の経営が非常に厳しいとのデータがある▼中間的評価(急性期一般入院料2と3)では看護配置10対1以上であり、現在「25%以上」の基準値クリアに苦労している病院では、基準値の引き上げを行わなくとも中間的評価へ移行すると考えられる▼7対1の基準値を引き上げれば、中間的評価の重症患者割合も高くなり、7対1からの移行が難しくなる―ことなどを強調し、「25%以上の現行基準維持」を強く求めました。
公益代表の裁定で、急性期一般入院料1では「30%以上」に設定することが決まる
こうした状況を見た田辺国昭会長(東京大学大学院法学政治学研究科教授)は、「このまま議論を継続しても診療側と支払側で合意はできない」と判断。公益代表委員で、両側の意向を汲んだ「裁定案」(看護必要度項目の定義見直し後)を作成し、これを両側が従うよう求めました(公益裁定)。診療側・支払側はこの考えに了承し、ついに最大の争点に決着がついた格好です。
▼急性期一般入院料1(現行7対1相当):30%以上
▼急性期一般入院料2(7対1と10対1の中間的評価その1):29%以上
▼急性期一般入院料3(7対1と10対1の中間的評価その2):28%以上
▼急性期一般入院料4(現行10対1+看護必要度加算1のイメージ):27%以上
▼急性期一般入院料5と6(現行10対1+看護必要度加算2または3のイメージ):現在の看護必要度加算2(重症患者割合18%以上)、加算3(同12%以上)に相同する推計値を設定する
※適用にあたっては、必要な経過措置を設ける
入院料1の「30%」という基準値は、現在の重症患者割合(看護必要度項目の定義見直し前)に換算すると「26.6%」に相当します。このため、実質的には「25%以上から26.6%へ、1.6ポイントの厳格化が行われる」と言えるでしょう。厚労省は「7対1病院の26.6%が基準値(現行では26.6%、見直し後では30%)を満たさない」(ただし調査対象期間が限定されており、26.6%が7対1の届け出ができなくなる、というわけではない点に留意)とのデータを示しています。
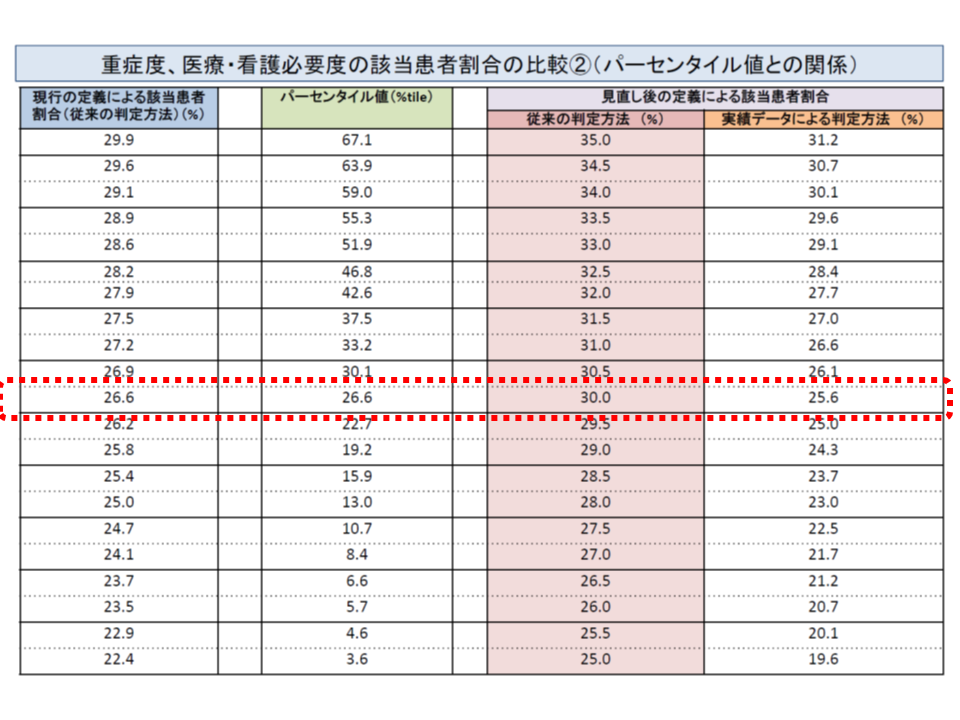
向かって右から2段目が「看護必要度項目の定義見直しを行った」場合の重症患者割合。急性期一般入院料1では30%になることが決まり、現在の重症患者割合(最左欄)で見ると26.6%に相当することが分かる。同様にDPCデータを用いた場合(最右欄)では25.6%に相当し、基準値を満たせない病院(左から2段目)は26.6%あることが分かる
ただし、重症患者割合の計算対象から除外されている【短期滞在手術等基本料3】について、▼D237【終夜睡眠ポリグラフィー】(1と2)▼K008【腋臭症手術】の2「皮膚有毛部切除術」▼K282【水晶体再建術】の2「眼内レンズ挿入をしない場合」(片側と両側)—が除外されることになっており、2018年度移行は、こうした症例が重症患者割合の計算対象に含まれることになります。したがって、こうした症例を多く診ている病院では重症患者割合が低くなり、上記見直し以上の「厳格化」になると考えられます。
なおDPCデータ(EF統合ファイル、実績データ)を用いて計算する場合の重症患者割合(一般病棟用の重症度、医療・看護必要度IIの基準値を満たす患者割合)は、26%程度(厚労省のデータでは25.6%で、これを整数値に調整する)になる見込みです。
また急性期一般入院料2と3について、現在の重症患者割合と比較すると、次のようになると考えられます。
▼急性期一般入院料2:29%以上 → 現在の重症患者割合(看護必要度項目の定義見直し前)では「25.8%以上」に相当し、現在の7対1の基準値よりも0.8ポイント厳しい(DPCデータを用いた場合には24%程度(厚労省データでは24.3%))
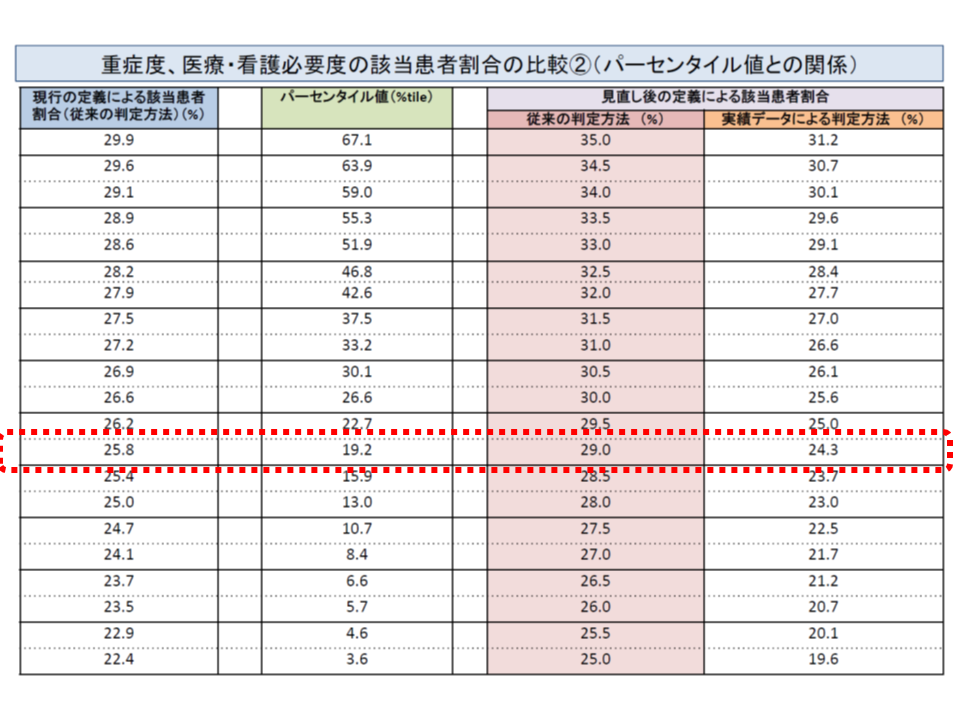
向かって右から2段目が「看護必要度項目の定義見直しを行った」場合の重症患者割合。急性期一般入院料2では29%になることが決まり、現在の重症患者割合(最左欄)で見ると25.8%に相当することが分かる。同様にDPCデータを用いた場合(最右欄)では24.3%に相当する
▼急性期一般入院料3:28%以上 → 現在の重症患者割合(看護必要度項目の定義見直し前)では「25.0%以上」に相当し、現在の7対1の基準値と同じ(DPCデータを用いた場合には23%程度(厚労省データでは23.0%))
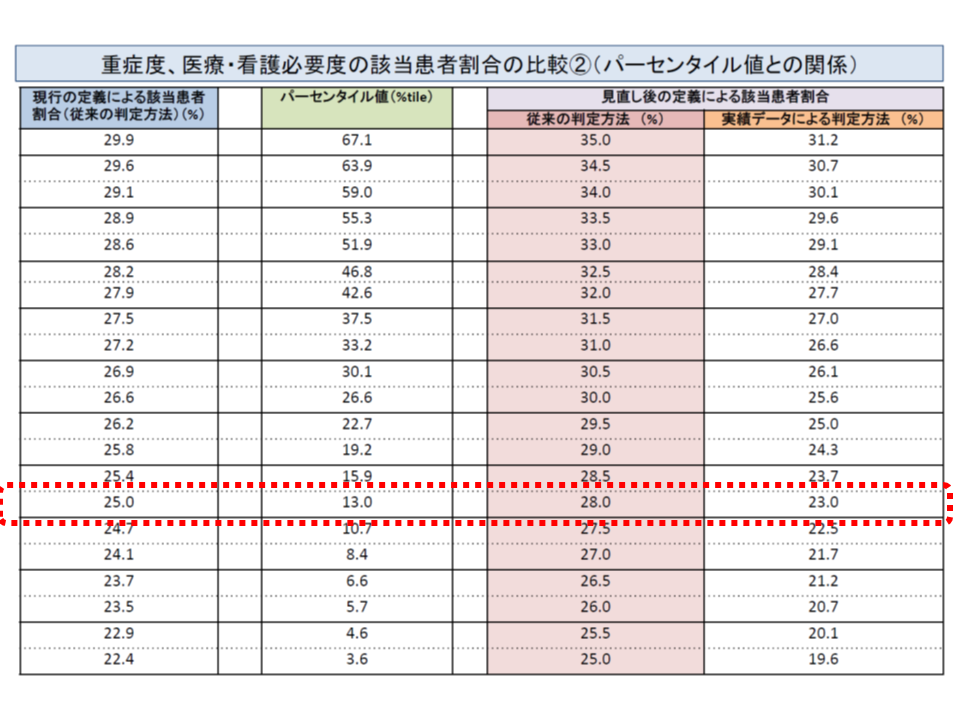
向かって右から2段目が「看護必要度項目の定義見直しを行った」場合の重症患者割合。急性期一般入院料3では28%になることが決まり、現在の重症患者割合(最左欄)で見ると25.0%に相当することが分かる。同様にDPCデータを用いた場合(最右欄)では23.0%に相当する
7対1からの移行が予想される急性期一般入院料2と3で、「やや厳しめ」の重症患者割合とも思えますが、看護配置は「10対1以上」と緩和されている点に留意しなければいけません。
さらに急性期一般入院料4の「27%以上」は、現在の重症患者割合(看護必要度項目の定義見直し前)では「24.1%」(DPCデータを用いた場合には22%程度(厚労省データでは21.7%))に相当し、現在の「看護必要度加算1」と同じ基準値であるとも思えます。しかし、看護必要度加算1は「病棟単位」、新たな急性期一般入院料4は「管理単位」(該当病棟全体、つまり病院単位)となるため、事実上の「厳格化」と捉えることができそうです。
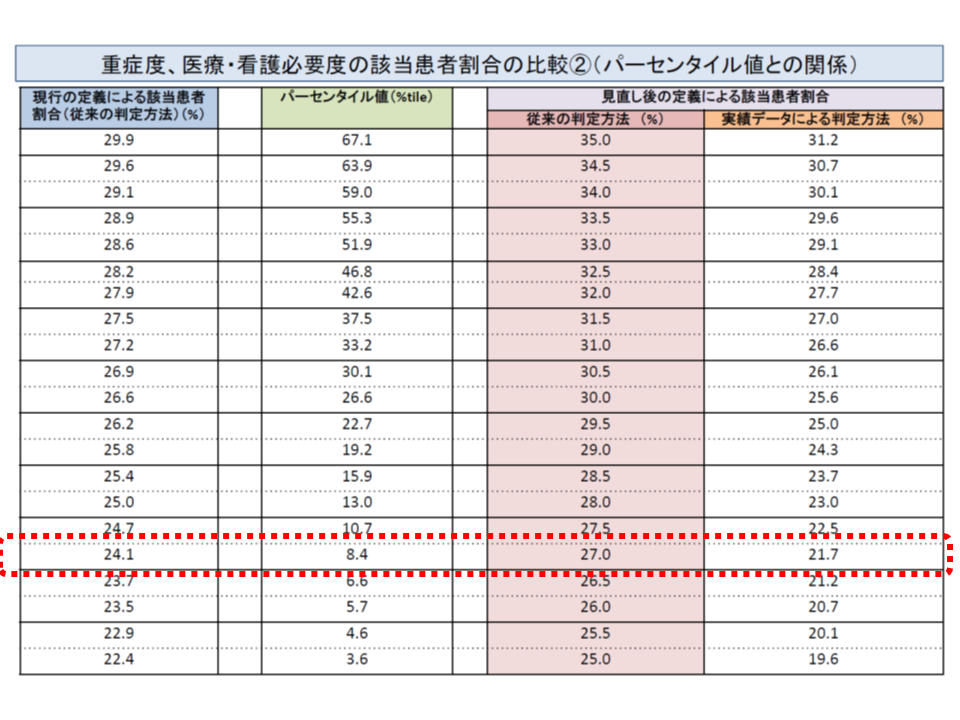
向かって右から2段目が「看護必要度項目の定義見直しを行った」場合の重症患者割合。急性期一般入院料4では27%になることが決まり、現在の重症患者割合(最左欄)で見ると24.1%に相当することが分かる。同様にDPCデータを用いた場合(最右欄)では21.7%に相当する
なお特定機能病院7対1の重症患者割合については、看護必要度項目の定義見直しなどを踏まえて計算する必要があるため、「急性期一般入院料1と同じ30%以上に引き上げられる」かどうかは決まっていません。
【関連記事】
早期の在宅復帰を目指し、入院前からの【入退院支援】を診療報酬で評価―中医協総会 第386回(4)
DPC・II群要件の診療密度、薬剤料は「最も安い後発品」に置き換えて計算―中医協総会 第386回(3)
地域包括ケア病棟、自宅等患者を多く受け入れる中小病院の評価を手厚く―中医協総会 第386回(2)
7対1・10対1を再編した急性期一般入院料、重症患者割合をどう設定するか—中医協総会 第386回(1)
2018年度診療報酬改定で、機能分化や地域包括ケア構築を進めよ―中医協・公聴会
ロボット支援手術を、胃がんや肺がん、食道がんなど12術式にも拡大―中医協総会 第384回(1)
2018年度改定、入院料の再編・統合、かかりつけ機能の評価拡充などが柱に―中医協総会 第382回(3)
かかりつけ機能持つ診療所など、初診料の評価アップへ―中医協総会 第382回(2)
7対1・10対1を再編し7つの急性期入院料を新設、重症患者割合が争点―中医協総会 第382回(1)
【2018年度診療報酬改定総点検3】複数医療機関による訪問診療をどこまで認めるべきか
【2018年度診療報酬改定総点検2】ICTの利活用を推進、オンライン診察等の要件はどうなる
【2018年度診療報酬改定総点検1】入院料を再編・統合、診療実績による段階的評価を導入
2018年度改定、年明けからの個別協議に向け各側がスタンスを表明―中医協総会
麻酔科医の術前術後管理の重要性を勘案し、麻酔管理料の評価充実へ―中医協総会 第379回
「専従」要件の弾力運用、非常勤リハビリスタッフの「常勤換算」を認める―中医協総会 第378回
かかりつけ薬剤師の推進目指すが、「かかりつけ」を名乗ることへの批判も―中医協総会 第377回(5)
介護施設を訪問して入所者を看取った場合の医療機関の評価を拡充―中医協総会 第377回(4)
腹膜透析や腎移植、デジタル画像での病理診断などを診療報酬で推進―中医協総会 第377回(3)
療養病棟入院料も再編、20対1看護、医療区分2・3割合50%がベースに―中医協総会 第377回(2)
「入院前」からの外来で行う退院支援、診療報酬で評価―中医協総会 第377回(1)
薬剤9.1%、材料7.0%の価格乖離、診療報酬本体プラス改定も―中医協総会 第376回(3)
退院支援加算2でも、地域連携診療計画加算の算定を可能に―中医協総会 第376回(2)
7対1から療養までの入院料を再編・統合、2018年度は歴史的大改定―中医協総会 第376回(1)
抗菌剤の適正使用推進、地域包括診療料などの算定促進を目指す—第375回 中医協総会(2)
退院支援加算1、「ICT活用した面会」などを弾力的に認める—第375回 中医協総会(1)
安定冠動脈疾患へのPCI、FFR測定などで「機能的虚血」確認を算定要件に—中医協総会374回(1)
地域包括ケア病棟の評価を2分、救命救急1・3でも看護必要度を測定—中医協総会(2)
7対1・10対1基本料を再編・統合し、新たな入院基本料を創設へ―中医協総会(1)
内科などの有床診療所、より柔軟に介護サービス提供可能に―中医協総会(2)
療養病棟入院基本料、2018年度改定で「療養1」に一本化—中医協総会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
病院に併設する訪問看護ステーション、手厚く評価をすべきか—中医協総会(1)
診療報酬でも、「同一・隣接建物に住む患者」への訪問で減算などを検討—中医協総会(1)
紹介状なしに外来受診した場合の特別負担、500床未満の病院にも拡大へ—中医協総会(3)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
2016年度改定後に一般病院の損益比率は▲4.2%、過去3番目に悪い—中医協総会(1)
保湿剤のヒルドイド、一部に「極めて大量に処方される」ケースも―中医協総会(3)
生活習慣病管理料、エビデンスに基づく診療支援の促進を目指した見直し―中医協総会(2)
ICT機器用いた遠隔診察、対象疾患や要件を絞って慎重に導入を―中医協総会(1)
臓器移植後の長期入院、患者からの「入院料の15%」実費徴収禁止の対象に―中医協総会
要介護者への維持期リハ、介護保険への完全移行「1年延期」へ―中医協総会(2)
回復期リハ病棟のアウトカム評価、次期改定で厳格化すべきか—中医協総会(1)
統合失調症治療薬クロザピン使用促進に向け、精神療養の包括範囲を見直し—中医協総会(2)
向精神薬の処方制限を2018年度改定で強化、薬剤種類数に加え日数も制限へ—中医協総会(1)
医療安全管理部門への「専従医師」配置を診療報酬で評価すべきか―中医協総会(2)
医療体制の体制強化で守れる命がある、妊婦への外来医療など評価充実へ―中医協総会(1)
抗菌薬適正使用に向けた取り組みや医療用麻薬の投与日数をどう考えるか—中医協総会(2)
小児入院医療管理料、がん拠点病院加算と緩和ケア診療加算を出来高評価に—中医協総会
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
認知症治療病棟でのBPSD対策や入退院支援の在り方などを検討—中医協総会
2018年度から段階的に診療報酬請求事務の効率化や、診療データ活用などを進める—中医協総会
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会





