在宅医療推進に向け、まず都道府県支部レベルで医師会や看護協会、病院団体等が連携を―全国在宅医療会議
2019.3.1.(金)
在宅医療の推進に向けて、医師会や看護協会、病院団体などの各職能団体が、同じ方向を向き、足並みを揃えて活動していくことが求められ、全国レベルでの団体間連携・協力は相当進んできている。今後は、各団体の「都道府県の支部」レベルで連携し、都道府県(行政)に協力していくことが重要である―。
2月27日に開催された全国在宅医療会議で、こういった方向が確認されました。これまで、各団体が「全国レベル」で連携・協力が進められていますが、さらに「都道府県レベル」での連携・協力を進めることになり、各団体の取り組みが「1段上のPhaseに入った」と見ることができそうです。

2月27日に開催された、「第5回 全国在宅医療会議」
目次
在宅医療の推進に向け、各団体の活動の目安となる「7つの柱」を設定
全国在宅医療会議は、「国民1人ひとりの希望に応じて入院医療と在宅医療を柔軟に選択できる」ような体制の整備に向けて、行政や各医療関係団体が目指すべき方向を揃え、また各組織の動きがその方向からずれていないかなどをチェックしあうために2016年7月に設置されました(関連記事はこちらとこちらとこちら)。
これまでに、在宅医療の推進に向けて、(A)在宅医療の「医療連携モデル」構築(B)在宅医療の「普及啓発モデル」の構築(C)在宅医療に関する「エビデンス」の構築―の3点を重点項目する((A)と(B)をセットとし、2点を重点分野とすることもある)ことを決定。さらに、重点項目を実現するために、次の「7つの柱」を定めました(関連記事はこちらとこちら)。
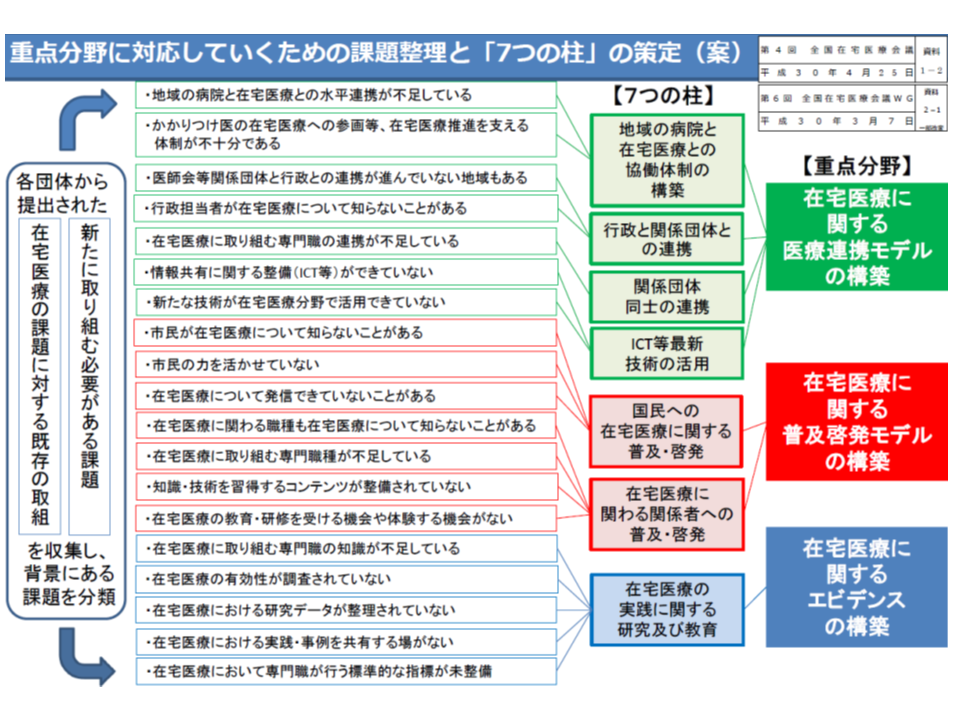
各団体が在宅医療を推進する際の旗印として、7つの柱を立てることが決まった
各団体が在宅医療の推進に向けた動きをしていますが、それらがバラバラに動いたのでは非効率で、阻害しあってしまう場面が出てくる可能性もあります。そこで、各団体が動く際の「目安」として、この「7つの柱」が立てられました。さらに、全国在宅医療会議に、「在宅医療の推進に向けた行動実績や今後の行動予定、課題」などを持ち寄り、「他の団体はどう動いているか、足並みは揃っているか」と確認していくことになります。
2月27日の会合では、各団体の動きを整理した資料が提示されました。それによると、7つの柱のうち、▼在宅医療に関わる関係者への普及・啓発▼在宅医療実践に関する研究および教育▼関係団体同士の連携―といった柱については積極的な取り組みがなされていることが分かりました。
一方、▼ICT等最新技術の活用▼国民への在宅医療に関する普及・啓発―といった柱はまだ十分に進んでいないことも明らかになりましたが、これらは、各関係団体の役割と行政との役割とが混在する事項(各団体が独自に進めるには限界もある事項)であり、「進んでいない」と見るべきか疑問も残ります。厚生労働省医政局地域医療計画課「在宅医療推進室」の松岡輝昌室長も、「レーダーチャートートが真円(まん丸)になることは難しいが、広がっていくことが期待される」とコメントしています。
在宅医療・介護連携に向け、関係団体が都道府県支部レベルで連携・協力を
ところで、在宅医療の推進に向けて、市町村は地域支援事業(在宅医療・介護連携推進事業)を進めています。市町村が、「地域の医療・介護資源を把握し、連携に向けた課題を抽出。その上で具体的な対策を取っていく」というもので、2018年4月からは全市町村で8項目の事業(▼地域の医療・介護資源の把握▼在宅医療・介護連携の課題の抽出と対応策の検討▼切れ目のない在宅医療と介護の提供体制の構築推進▼医療・介護関係者の情報共有の支援▼在宅医療・介護連携に関する相談支援▼医療・介護関係者の研修▼地域住民への普及啓発▼在宅医療・介護連携に関する関係市区町村の連携―)のすべてを実施することが求められています。

在宅医療・介護連携推進事業の概要。2018年度から8つの事業すべてを、全市町村で実施しなければならない

もっとも、一口に「市町村」と言っても、その規模は異なり、専門職員の配置状況も異なることから、都道府県が積極的に市町村をバックアップしていくことが重要となります。ただし、都道府県側には「どのように市町村を支援すればよいのか」という思いもあるでしょう。
そこで厚労省は、「在宅医療及び医療・介護連携に関するワーキンググループ」(「医療計画の見直し等に関する検討会」の下部組織)の議論を踏まえ、都道府県に対し、市町村への支援を強化するために、例えば▼第7次医療計画の改善(地域医療構想では「療養病棟に入院する医療区分1の患者等の7割」を在宅や介護施設で受け入れることになっており、その按分等を適切に行う、など)▼関連部局(保健医療部局、介護部局など)の連携強化▼医療機関間連携のルール策定▼住民への普及・啓発▼取り組み状況の可視化―などを進めるよう求めています(厚労省は1月29日に通知「在宅医療の充実に向けた取組の進め方について」を発出)(関連記事はこちらとこちらとこちら)。
こうした状況を踏まえて、松岡在宅医療推進室長は、各団体において「都道府県レベルでの連携を進めるべき段階に入った」と判断。今後、在宅医療全国会議においても、そうした視点で情報交換等を行っていくことが確認されました。
前述のように、これまで各団体の連携・情報交換等は「全国レベル」では相当進んでいます。これを「都道府県レベル」でも進める、新たなPhaseに入ったと言えるでしょう。
各都道府県の医療計画・介護保険事業支援計画は、2020年に見直されます(医療計画は中間見直し、介護保険事業支援計画は2020年度から第8期計画となる)。その際、地域医療構想の実現に向けて、在宅医療・介護提供体制の整備目標などを明確化することになります(上述のように「療養病棟に入院する医療区分1の患者等の7割」を在宅や介護施設で受け入れることになっており、その按分等を適切に行うことなどが必要となる)。例えば、▼在宅療養支援診療所・病院を●か所整備し、◆人に訪問診療等を実施する▼訪問看護ステーションや医療機関を●か所整備し、◆人に24時間の訪問看護を提供する―などの明確な数値目標を定めることなどが考えられます(関連記事はこちらとこちらとこちらとこちらとこちら)。
そこでは、都道府県(行政)と、地域の医師会や看護協会、病院団体、介護支援専門員協会などが連携して協力し、計画策定・実施していくことが求められます。こうした連携・協力を、関係団体の都道府県支部レベルで推進していくために、「こうした取り組みを行ったところ、良い成果が出ている」「こうした取り組みを行ったがうまく進まなかった。その課題として、こういった点が考えられる」「課題解決のために何が考えられるのか」といった情報交換・議論を全国在宅医療会議で進めていくことになります。
将来的に「市町村レベルでの連携・協力体制を構築すべき」との提案も
この方向性は概ね了承されましたが、辻哲夫構成員(東京大学高齢社会総合研究機構特任教授)は「市町村レベルで、行政、医療関係団体、介護関係団体が連携・協力していくことが理想的だ」との考えも示されました。
たしかに、医療機関等が在宅医療・介護を実施できる地理的範囲は限られることから、「市町村」単位での計画策定・実施が求められ、辻構成員の指摘は極めて重要です。ただし、医師会については市町村レベルの支部(群市区医師会)がありますが、その他の団体では未整備のところも多く、全国すべてで「市町村レベルの連携・協力」をすぐに実現することは困難でしょう。将来の目標に据え、まずは「都道府県レベルでの連携・協力」体制を確実に構築することが必要となります。
なお、こうした連携・協力を進める上で重要となるのは、「全国一律の在宅医療体制はあり得ない」という点です。地域によって、人口構成はもちろん、医療・介護資源(マンパワーなど)、地理的状況は千差万別であり、「地域の特性」に合わせた在宅医療・介護提供体制の構築が求められことが、江澤和彦構成員(日本医師会常任理事)ら多数の構成員から強調されています。
国民への「在宅医療のPR」ツールとして、分かりやすいリーフレットを作成
ところで、前述のように在宅医療に関する「国民への普及・啓発」が重要な柱の1つに据えられており、全国在宅医療会議では「国が積極的なPRを行うべき」との方向が確認されました。
厚労省は、下部組織(全国在宅医療会議ワーキング・グループ)の意見を踏まえ、「在宅医療とはそもそも何か」「どのようなサービスがあるのか」「どうしたら利用できるのか」といった点を簡単にまとめたリーフレット(下記を3つ折りにするイメージ)を作成することを決定。その素案が提示されました。
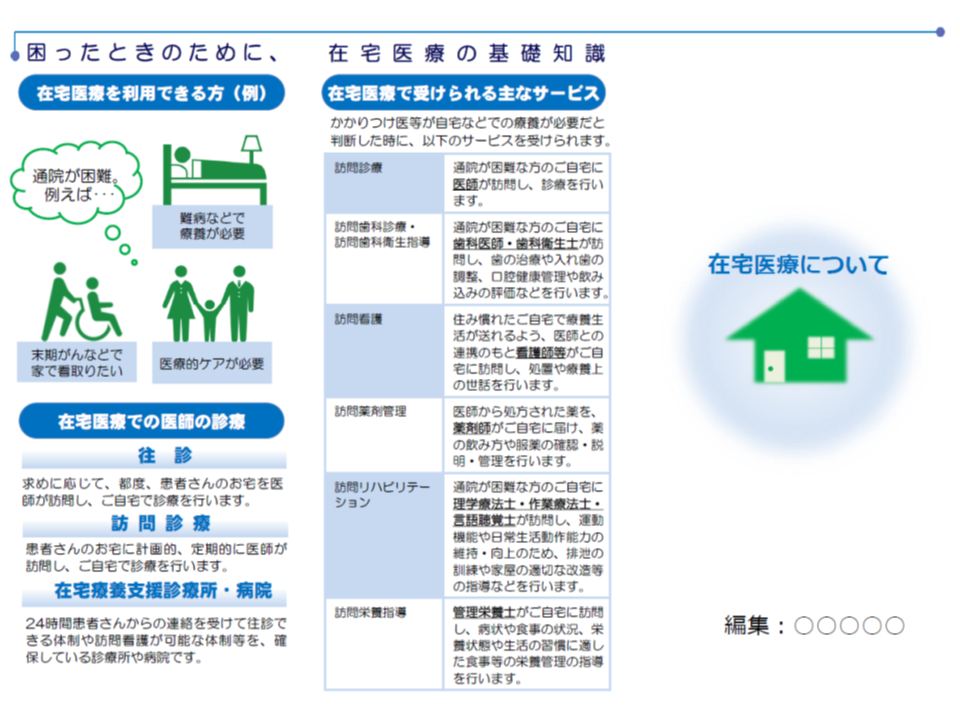
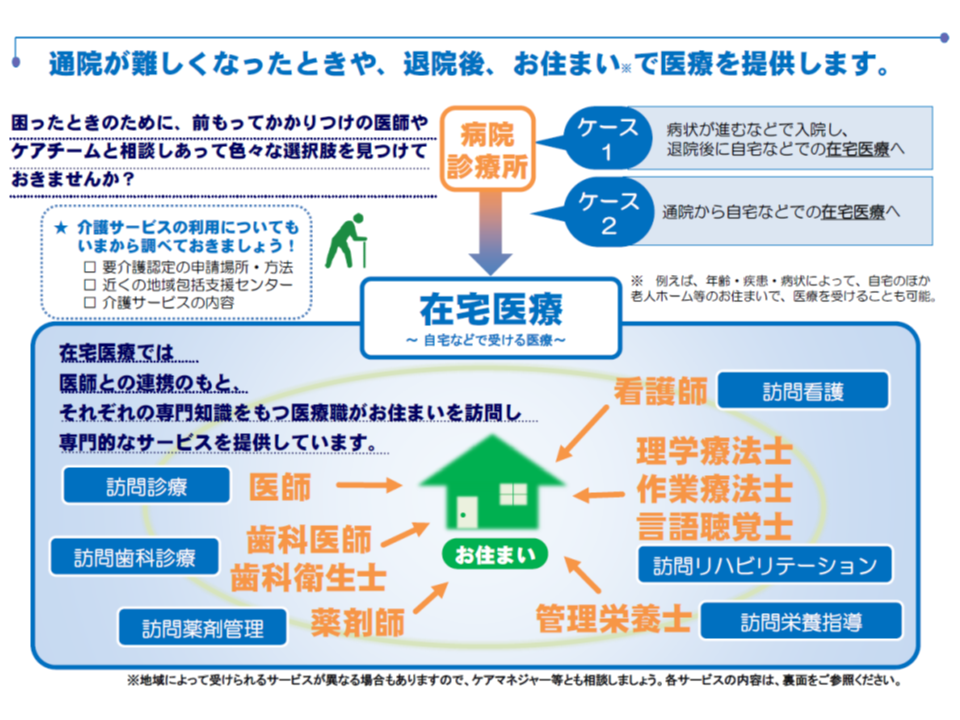
素案には、「専門用語が多い」「高齢者により分かりやすくすべき」との注文が付いており、厚労省で修正の上、今年度内(2019年3月まで)に正式決定されます。
自治体や医療機関等で、地域特性を踏まえたカスタマイズをし、全国の医療機関窓口などにこのリーフレットが配置されます。高齢者や家族がリーフレットを手にとり、「在宅医療を利用したいが、どうすればよいのか」とかかりつけ医や自治体などへの相談につながることが期待されます。
【関連記事】
「病院と在宅医療の協働」や「関係団体の連携」など旗印に在宅医療を推進―全国在宅医療会議
在宅医療の推進に向け「病院と在宅医療の協働体制構築」等をマイルストーンに置いてはどうか―全国在宅医療会議ワーキンググループ
在宅医療の推進阻む課題を収集、中長期目標を設定―全国在宅医療会議ワーキンググループ
在宅医療推進に資するエビデンス構築に向け、まず「テーマ」を検討—全国在宅医療会議ワーキング
在宅医療の推進、地域医師会を中心に関係団体が集約し、エネルギー分散を避けよ―全国在宅医療会議
在宅医療診療ガイドラインを完成し、在宅医療の「質の底上げ」を推進―全国在宅医療会議ワーキング
在宅医療の推進、医療機関・医師会・行政・学会・国民が協働することが重要―全国在宅医療会議ワーキング
在宅医療の推進、市区町村と地域医師会との連携が第一歩―全国在宅医療会議ワーキング
在宅医療の臨床指標を構築し、国民に「在宅医療のメリット」などを周知―厚労省・全国在宅医療会議
市町村も在宅医療の提供体制に目を向け、都道府県がより広域的な対応を―厚労省・神田医政局長
在宅医療・介護連携の推進、市町村と医師会との連携が不可欠―社保審・介護保険部会
在宅医療・介護連携、地域住民へ情報提供の市区町村4割未満―東京都調査
在宅医療推進に向けて、市町村支援など「都道府県がすべき取り組み」を整理―在宅医療ワーキング
在宅医療推進に向け、都道府県は「在宅医療の現状の見える化」「市町村支援」等に注力を―在宅医療ワーキング
在宅医療の整備、都道府県の足並みにバラつきも、まず現状把握を確実に進めよ―在宅医療ワーキング
2021年に医療計画の中間見直し、在宅医療推進が最重要テーマに―地域医療構想・在宅医療ワーキング(2)
病床過剰地域での有床診開設特例、調整会議で事前審査を―地域医療構想・在宅医療ワーキング(1)
医療計画における在宅医療の評価、「退院支援加算を算定する病院数」などを指標に―厚労省・在宅医療ワーキング
在宅医療の整備、地域の実情に合わせた目標設定し、実績に基づいた評価が必要―厚労省・在宅医療WG
介護施設・在宅医療、2018年度からの計画的な整備を—医療計画見直し検討会(1)
在宅医療などの必要量、一般病床における資源投入量の少ない患者をどう考えるか―医療計画見直し検討会(2)
2018年度からの在宅医療、「療養病床の医療区分1患者」の7割など見込んで整備—医療計画見直し検討会(1)
医師・看護師確保策や在宅医療・訪問看護の整備目標など、医療計画に具体的に記載を—厚労省
2018年度からの医療計画、5疾病・5事業などの政策循環を強化し、介護保険計画との整合性確保を—厚労省
医療連携の推進、介護施策との整合性確保などを柱とする第7次医療計画の方向性固まる―医療計画見直し検討会
第7次医療計画の作成指針の議論が大詰め、厚労省が叩き台示す―医療計画見直し検討会
5疾病・5事業、2018年度からの第7次医療計画で「指標」も含めて見直し―厚労省・医療計画検討会(2)
医療資源投入量の少ない患者、基準病床数の「平均在院日数短縮」で勘案―厚労省・医療計画検討会(1)
都道府県の脳卒中・急性心筋梗塞対策、予防や回復期・慢性期のリハビリなども重視―厚労省・医療計画検討会
救急搬送患者の受け入れ実績が芳しくない3次・2次救急には何らかの対応も―厚労省・医療計画検討会
2018年度からの医療計画、CT・MRIの配置状況や安全確保状況なども考慮―厚労省・医療計画検討会(2)
次期医療計画での基準病床数の算定式、平均在院日数の動向は地域別に考えるべきか―厚労省・医療計画検討会(1)
5疾病・5事業は第7次医療計画でも維持、肺炎は脳卒中対策などの中で勘案―厚労省・医療計画検討会(2)
2次医療圏、5疾病・5事業それぞれの特性も踏まえた設定を―厚労省・医療計画検討会(1)
疾病ごと・事業ごとの医療圏設定推進など、2018年度からの第7次医療計画に向けて検討―厚労省・医療計画検討会
基準病床数の設定にあたり、「医療資源投入量」を考慮すべきか―地域医療構想ワーキング
地域医療構想の調整会議、地域で中核となる病院の機能の明確化から始めてはどうか―地域医療構想ワーキング(2)
2025年の病床必要量が既存病床を大きく上回る地域、基準病床数の毎年確認などで対応―地域医療構想ワーキング(1)
基準病床数、人口のベースは直近?未来? 長期入院患者は考慮する?―厚労省・地域医療構想WG(2)
医療計画の「基準病床数」と地域医療構想の「病床必要量」、両者の整合性をどう考えるか―厚労省・地域医療構想WG(1)
医療計画、介護保険計画の連携強化に向けた改訂「総合確保方針」、年内に告示へ―医療介護総合確保促進会議
2018年度の医療計画・介護計画策定に向け、総合確保方針見直しへ―医療介護総合確保促進会議
必要病床数を超える増床や新設を「認めない権限」を知事に付与―医療計画検討会(1)
公立・公的病院の役割、調整会議で見直せるのか?―社保審・医療部会 第59回(3)
地域医療構想調整会議での議論「加速化」させよ―厚労省・武田医政局長
2025年に向けた全病院の対応方針、2018年度末までに協議開始―地域医療構想ワーキング
公的病院などの役割、地域医療構想調整会議で「明確化」せよ—地域医療構想ワーキング
急性期病棟、「断らない」重症急性期と「面倒見のよい」軽症急性期に細分―奈良県
「入院からの経過日数」を病棟機能判断の際の目安にできないか―地域医療構想ワーキング(1)
急性期の外科病棟だが、1か月に手術ゼロ件の病棟が全体の7%—地域医療構想ワーキング(2)
公的病院や地域医療支援病院、改革プラン作成し、今後の機能など明確に—地域医療構想ワーキング(1)
新規開設や増床など、許可前から機能などを把握し、開設時の条件などを検討—地域医療構想ワーキング
本年度(2017年度)の病床機能報告から、患者数の報告対象期間を1年間に延長—地域医療構想ワーキング(3)
大学病院の一部、「3000点」が高度急性期の目安と誤解、機能を勘案した報告を—地域医療構想ワーキング(2)
7対1病棟は高度急性期・急性期、10対1病棟は急性期・回復期との報告が基本に—地域医療構想ワーキング(1)
地域医療構想出揃う、急性期の必要病床数は40万632床、回復期は37万5246床—地域医療構想ワーキング(3)
病院の急性期度をベンチマーク分析できる「急性期指標」を報告—地域医療構想ワーキング(2)
循環器内科かつ高度急性期にも関わらず、PTCAを1度も実施していない病院がある—地域医療構想ワーキング(1)
病床機能報告の病床数と地域医療構想の必要病床数、「一致する性質のものでない」ことを確認―地域医療構想GL検討会
「救命救急やICUは高度急性期」など、特定入院料と病棟機能との関係を一部整理―地域医療構想GL検討会
高度急性期や急性期の患者数推計の計算式示される、リハの扱いに注意を―地域医療構想策定の関係省令
地域医療構想策定ガイドライン固まる、回復期は175点以上に設定
高度急性期は3000点、急性期は600点、回復期は225点以上と厚労省が提案-地域医療構想GL検討会(速報)
地域医療構想策定後はもちろん、策定前から地域医療の課題抽出をすべき―地域医療構想策定GL検討会
「病棟の機能」の再議論望む声相次ぐ―地域医療構想GL検討会
ICUやHCUが慢性期機能と報告した場合など、厚労省から「修正」依頼も―地域医療構想策定GL検討会
病院・病床の機能分化はペースも重要、短期間での達成は好ましくない―厚労省・佐々木室長





