国民への在宅医療の普及に向けリーフレットを作成、自治体・医療機関等でカスタマイズ可能―厚労省
2019.4.19.(金)
厚生労働省は4月18日に「在宅医療に関する普及・啓発リーフレット」(「在宅医療をご存知ですか?」リーフレット)を公表しました。
厚労省のホームページからパワーポイントファイルをダウンロードでき(厚労省のサイトはこちら(ページの中頃から「在宅医療をご存知ですか?」リーフレットをダウンロードできます))、例えば自治体(市町村)や医療機関で「自地域にマッチするようなカスタマイズ」を行って印刷し、地域の医療機関窓口に備えおく、などといった使い方が期待されます。
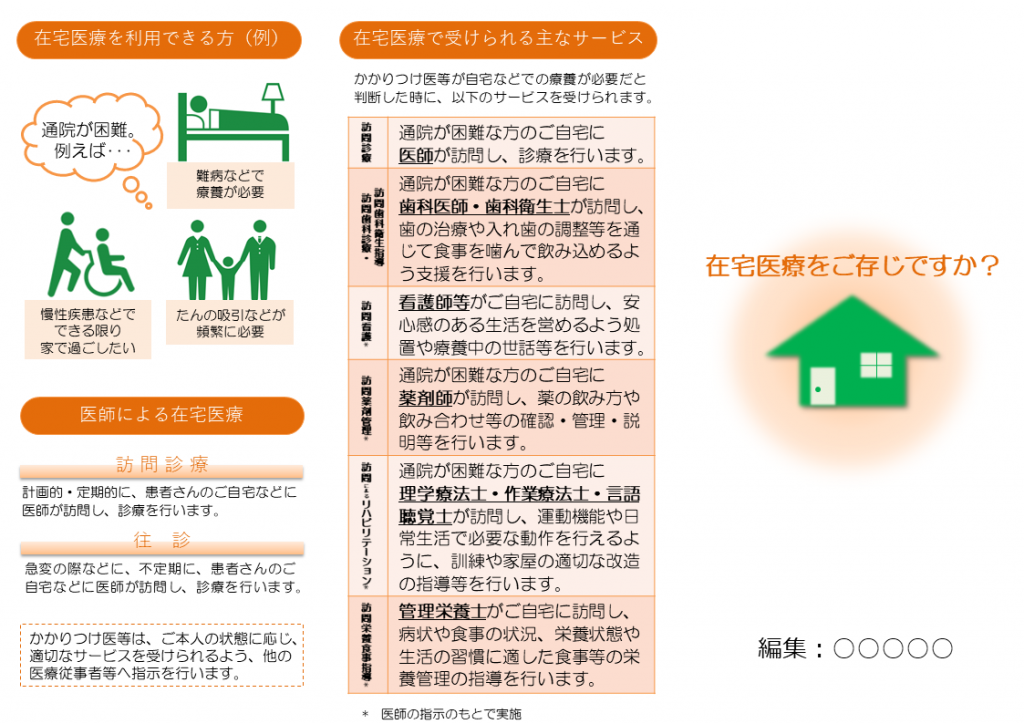
在宅医療リーフレットの表面(厚労省サイトからはパワーポイントファイルをダウンロードでき、各地域・医療機関でカスタマイズが可能)
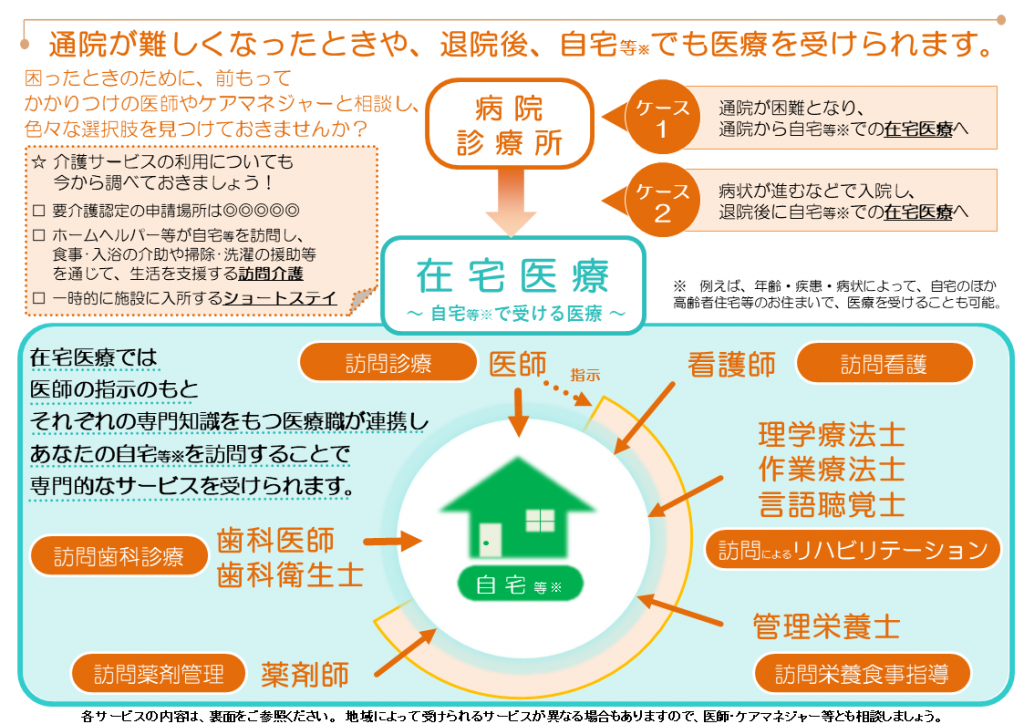
在宅医療リーフレットの裏面(厚労省サイトからはパワーポイントファイルをダウンロードでき、各地域・医療機関でカスタマイズが可能)
なお今般のリーフレットは、主に「高齢者」をターゲットとしています。これをトライアルとして、今後、「小児」版リーフレットなどが作成されることが期待されるでしょう。
リーフレットを手にした患者に「在宅医療とはこういうものか」と知ってもらうこと目指す
いわゆる団塊の世代(1947-51年の第1次ベビーブームに生まれた方)がすべて75歳以上の後期高齢者となる2025年に向けて、医療(とくに慢性期医療)・介護ニーズが飛躍的に高まります。そのため、政府は病院・病床の機能分化・連携を推進するための地域医療構想や、地域包括ケアシステムの構築を進めています。地域包括ケアシステムでは言わずもがなですが、地域医療構想でも「療養病棟に入院する医療区分1の患者の70%が在宅に移行する」こととされるなど(関連記事はこちらとこちら)、今後「在宅医療」をいかに充実させていくかが重要なポイントとなります。
しかし、▼エビデンスに基づいた「在宅医療のメリット(QOLの向上など)」が明確に示されてはいない(国民が十分なメリットを感じていない)▼医療者側に「在宅医療の推進は医療費削減にある」という誤解がある▼在宅医療は小規模な組織体制で提供されており、さまざまな考え方や手法が存在する(標準化されていない)▼国民の多くは自宅で最期を迎えたいとの希望を持つが、家族の負担を考慮し、実際の入院から在宅への移行は多くない―といった課題があります。
厚生労働省は、こうした課題を解消し、また「患者の希望に応じて、在宅医療と入院医療を選択できる環境を整える」ために、「全国在宅医療会議」を設置。全国在宅医療会議では、▼在宅医療の「医療連携モデル」構築▼在宅医療の「普及啓発モデル」の構築▼在宅医療に関する「エビデンス」の構築―の3点(重点項目)実現に向けた「7つの柱」を設定し、行政・関係団体が「同じ方向」を向き、「足並みをそろえる」ことを尽力しています(関連記事はこちら)。
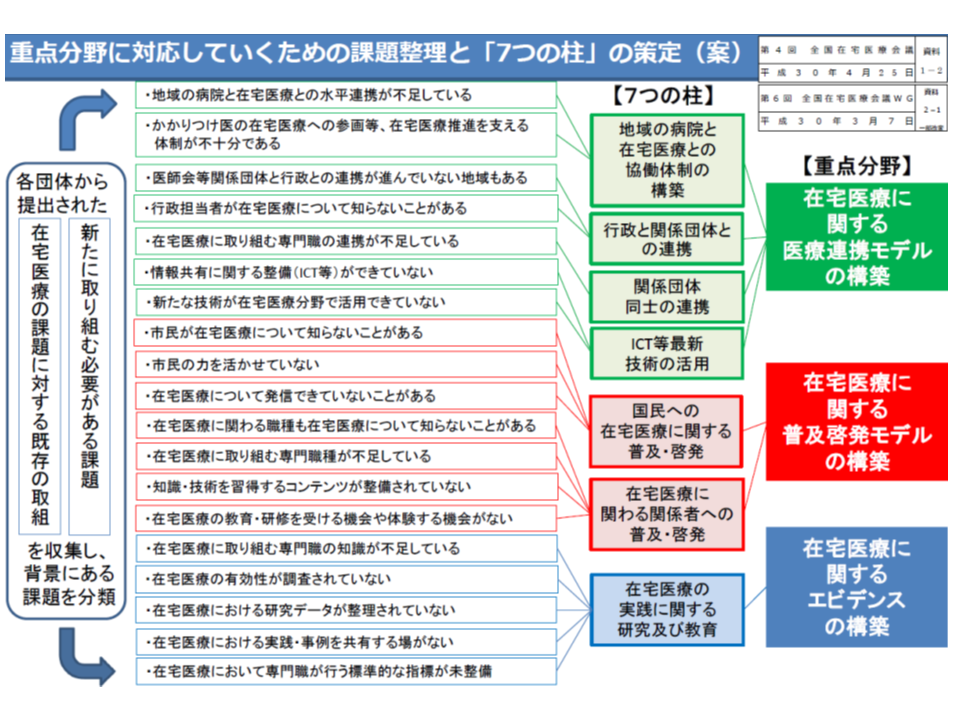
各団体が在宅医療を推進する際の旗印として、7つの柱を立てることが決まった
そうした中で「全国在宅医療会議」および下部組織である「全国在宅医療会議ワーキンググループ」では、「国民への普及・啓発」に向けた強力なPRを行う必要があると確認し、在宅医療に関する「わかりやすいリーフレット」を作成することも決定しました。
もっとも、在宅医療にはさまざまな形態があり、地域によって状況も区々なことから、国で▼在宅医療とは何か▼どのようなサービスがあるのか▼どうしたら利用できるのか―といった、いわば「雛型」を作成し、各地域・医療機関でカスタマイズしていくことが現実的でしょう。
リーフレット(雛型)では、まず▼通院が難しくなったとき▼退院後―には、「在宅で医療を受けられる」ことをまず示しています。「通院できなくなった場合でも、必ずしも入院しなくともよい」「退院後にも適切な医療が受けられ、安心して退院できる」点を、より広く周知することを目指しています。
そのうえで、在宅医療には、例えば▼医師による「訪問診療」▼歯科医師等による「訪問歯科診療」▼薬剤師による「訪問薬剤管理」▼看護師による「訪問看護」▼リハビリ専門職による「訪問リハビリテーション」▼管理栄養士による「訪問栄養食事指導」―など、さまざまな種類があり、患者の状態によって適切かつ総合的な医療が提供されることを示しています。
リーフレット(雛型)はパワーポイントファイルで作成されており、自治体(市町村)や医療機関で容易に編集(カスタマイズ)できます。
例えば、ある自治体で「〇〇サービスが不足しているが、かわりに在宅介護サービスが充実している」といった場合には、入れ替えて独自のリーフレットを作成することが可能です。
また訪問診療や訪問看護を広範に展開する医療法人が、「訪問診療や訪問看護について、より地域住民にわかりやすいように、各事業所の名称と電話番号を記載する」ことも可能です。
このようにカスタマイズされたリーフレットを、例えば医療機関の窓口に備えおくことで、患者・家族が手にとり「在宅医療とはこういうものなのか」と知ることを目指します。そのうえで「具体的にどのように利用すればよいのかを知りたい」というニーズには、自治体や医療機関のホームページや広報誌などで詳しく情報提供する、という2段構えの活用が期待されます(いきなり詳細な情報を提供した場合、患者・家族にかえって分かりにくくなる恐れがある)。
【関連記事】
在宅医療推進に向け、まず都道府県支部レベルで医師会や看護協会、病院団体等が連携を―全国在宅医療会議
「病院と在宅医療の協働」や「関係団体の連携」など旗印に在宅医療を推進―全国在宅医療会議
在宅医療の推進に向け「病院と在宅医療の協働体制構築」等をマイルストーンに置いてはどうか―全国在宅医療会議ワーキンググループ
在宅医療の推進阻む課題を収集、中長期目標を設定―全国在宅医療会議ワーキンググループ
在宅医療推進に資するエビデンス構築に向け、まず「テーマ」を検討—全国在宅医療会議ワーキング
在宅医療の推進、地域医師会を中心に関係団体が集約し、エネルギー分散を避けよ―全国在宅医療会議
在宅医療診療ガイドラインを完成し、在宅医療の「質の底上げ」を推進―全国在宅医療会議ワーキング
在宅医療の推進、医療機関・医師会・行政・学会・国民が協働することが重要―全国在宅医療会議ワーキング
在宅医療の推進、市区町村と地域医師会との連携が第一歩―全国在宅医療会議ワーキング
在宅医療の臨床指標を構築し、国民に「在宅医療のメリット」などを周知―厚労省・全国在宅医療会議
市町村も在宅医療の提供体制に目を向け、都道府県がより広域的な対応を―厚労省・神田医政局長
在宅医療・介護連携の推進、市町村と医師会との連携が不可欠―社保審・介護保険部会
在宅医療・介護連携、地域住民へ情報提供の市区町村4割未満―東京都調査
在宅医療推進に向けて、市町村支援など「都道府県がすべき取り組み」を整理―在宅医療ワーキング
在宅医療推進に向け、都道府県は「在宅医療の現状の見える化」「市町村支援」等に注力を―在宅医療ワーキング
在宅医療の整備、都道府県の足並みにバラつきも、まず現状把握を確実に進めよ―在宅医療ワーキング
2021年に医療計画の中間見直し、在宅医療推進が最重要テーマに―地域医療構想・在宅医療ワーキング(2)
病床過剰地域での有床診開設特例、調整会議で事前審査を―地域医療構想・在宅医療ワーキング(1)
医療計画における在宅医療の評価、「退院支援加算を算定する病院数」などを指標に―厚労省・在宅医療ワーキング
在宅医療の整備、地域の実情に合わせた目標設定し、実績に基づいた評価が必要―厚労省・在宅医療WG
介護施設・在宅医療、2018年度からの計画的な整備を—医療計画見直し検討会(1)
在宅医療などの必要量、一般病床における資源投入量の少ない患者をどう考えるか―医療計画見直し検討会(2)
2018年度からの在宅医療、「療養病床の医療区分1患者」の7割など見込んで整備—医療計画見直し検討会(1)
医師・看護師確保策や在宅医療・訪問看護の整備目標など、医療計画に具体的に記載を—厚労省
2018年度からの医療計画、5疾病・5事業などの政策循環を強化し、介護保険計画との整合性確保を—厚労省
医療連携の推進、介護施策との整合性確保などを柱とする第7次医療計画の方向性固まる―医療計画見直し検討会
第7次医療計画の作成指針の議論が大詰め、厚労省が叩き台示す―医療計画見直し検討会
5疾病・5事業、2018年度からの第7次医療計画で「指標」も含めて見直し―厚労省・医療計画検討会(2)
医療資源投入量の少ない患者、基準病床数の「平均在院日数短縮」で勘案―厚労省・医療計画検討会(1)
都道府県の脳卒中・急性心筋梗塞対策、予防や回復期・慢性期のリハビリなども重視―厚労省・医療計画検討会
救急搬送患者の受け入れ実績が芳しくない3次・2次救急には何らかの対応も―厚労省・医療計画検討会
2018年度からの医療計画、CT・MRIの配置状況や安全確保状況なども考慮―厚労省・医療計画検討会(2)
次期医療計画での基準病床数の算定式、平均在院日数の動向は地域別に考えるべきか―厚労省・医療計画検討会(1)
5疾病・5事業は第7次医療計画でも維持、肺炎は脳卒中対策などの中で勘案―厚労省・医療計画検討会(2)
2次医療圏、5疾病・5事業それぞれの特性も踏まえた設定を―厚労省・医療計画検討会(1)
疾病ごと・事業ごとの医療圏設定推進など、2018年度からの第7次医療計画に向けて検討―厚労省・医療計画検討会
基準病床数の設定にあたり、「医療資源投入量」を考慮すべきか―地域医療構想ワーキング
地域医療構想の調整会議、地域で中核となる病院の機能の明確化から始めてはどうか―地域医療構想ワーキング(2)
2025年の病床必要量が既存病床を大きく上回る地域、基準病床数の毎年確認などで対応―地域医療構想ワーキング(1)
基準病床数、人口のベースは直近?未来? 長期入院患者は考慮する?―厚労省・地域医療構想WG(2)
医療計画の「基準病床数」と地域医療構想の「病床必要量」、両者の整合性をどう考えるか―厚労省・地域医療構想WG(1)
医療計画、介護保険計画の連携強化に向けた改訂「総合確保方針」、年内に告示へ―医療介護総合確保促進会議
2018年度の医療計画・介護計画策定に向け、総合確保方針見直しへ―医療介護総合確保促進会議
必要病床数を超える増床や新設を「認めない権限」を知事に付与―医療計画検討会(1)
公立・公的病院の役割、調整会議で見直せるのか?―社保審・医療部会 第59回(3)
地域医療構想調整会議での議論「加速化」させよ―厚労省・武田医政局長
2025年に向けた全病院の対応方針、2018年度末までに協議開始―地域医療構想ワーキング
公的病院などの役割、地域医療構想調整会議で「明確化」せよ—地域医療構想ワーキング
急性期病棟、「断らない」重症急性期と「面倒見のよい」軽症急性期に細分―奈良県
「入院からの経過日数」を病棟機能判断の際の目安にできないか―地域医療構想ワーキング(1)
急性期の外科病棟だが、1か月に手術ゼロ件の病棟が全体の7%—地域医療構想ワーキング(2)
公的病院や地域医療支援病院、改革プラン作成し、今後の機能など明確に—地域医療構想ワーキング(1)
新規開設や増床など、許可前から機能などを把握し、開設時の条件などを検討—地域医療構想ワーキング
本年度(2017年度)の病床機能報告から、患者数の報告対象期間を1年間に延長—地域医療構想ワーキング(3)
大学病院の一部、「3000点」が高度急性期の目安と誤解、機能を勘案した報告を—地域医療構想ワーキング(2)
7対1病棟は高度急性期・急性期、10対1病棟は急性期・回復期との報告が基本に—地域医療構想ワーキング(1)
地域医療構想出揃う、急性期の必要病床数は40万632床、回復期は37万5246床—地域医療構想ワーキング(3)
病院の急性期度をベンチマーク分析できる「急性期指標」を報告—地域医療構想ワーキング(2)
循環器内科かつ高度急性期にも関わらず、PTCAを1度も実施していない病院がある—地域医療構想ワーキング(1)
病床機能報告の病床数と地域医療構想の必要病床数、「一致する性質のものでない」ことを確認―地域医療構想GL検討会
「救命救急やICUは高度急性期」など、特定入院料と病棟機能との関係を一部整理―地域医療構想GL検討会
高度急性期や急性期の患者数推計の計算式示される、リハの扱いに注意を―地域医療構想策定の関係省令
地域医療構想策定ガイドライン固まる、回復期は175点以上に設定
高度急性期は3000点、急性期は600点、回復期は225点以上と厚労省が提案-地域医療構想GL検討会(速報)
地域医療構想策定後はもちろん、策定前から地域医療の課題抽出をすべき―地域医療構想策定GL検討会
「病棟の機能」の再議論望む声相次ぐ―地域医療構想GL検討会
ICUやHCUが慢性期機能と報告した場合など、厚労省から「修正」依頼も―地域医療構想策定GL検討会
病院・病床の機能分化はペースも重要、短期間での達成は好ましくない―厚労省・佐々木室長





