医療経済実態調査を用いて「医師の給与、看護職員の給与」状況などをどこまで可視化できるか—中医協総会
2022.10.5.(水)
医療経済実態調査のデータによれば、一般病院における常勤医師1か月当たりの給与(年度内給与+賞与/12か月)の平均値は、全体で140万1000円、医療法人で141万8000円、国立で121万7000円、公立で143万4000円となっている—。
また、一般病院における常勤看護職員1か月当たり給与平均は、全体で40万4000円、医療法人で37万5000円、国立で43万9000円、公立で47万3000円という状況—。
一方、一般診療所では、常勤看護職員の平均給与が低い傾向があり(平均30万9000円)、半数以上の施設で全産業平均(40万6000円)を下回っている—。
ただし、純資産率(資本合計(資産合計ー負債合計)÷資産合計)の平均値は、一般病院32.9%、一般診療所59.5%などとなっており、一般診療所では全産業平均(40.7%)よりも高くなっている—。
10月5日に開催された中央社会保険医療協議会・総会に、厚生労働省保険局医療課保険医療企画調査室長の荻原和宏室長がこういった分析結果を報告しました(厚労省サイト(中医協資料)はこちら)。
ただし、診療側委員を中心に「医療経済実態調査では、給与を経験年数別などに詳しく見ておらず、安易に民間企業と比較したり、評価したりすることなどは適当でない」との声が出ています。
保険料や税財源は、どのような医療機関のどの職種にどのように配分されているのか
少子高齢化が進む中では社会保障費が増加していきます(医療費、介護費、年金財源、少子化対策経費など)。それに伴い「国費」も増加していきますが、無制限な増加を認めれば我が国の財政が破綻してしまいます。
そこで、政府の公的価格評価検討委員会では、「更なる財政措置(国費などの増加)を講じる前に、医療や介護、保育・幼児教育などの分野において国民の保険料や税金が効率的に使用され、一部の職種や事業者だけでなく、現場で働く方々に広く行き渡るようになっているか、費用の使途の見える化を通じた透明性の向上が必要」との考えの下、医療分野においては既存の医療経済実態調査データをもとに、例えば次のような「収入・支出・資産の見える化」を行うよう厚労省に指示しています。
(1)医療機関等における「人件費以外の費用」や「積立金」について、サービス類型別・開設主体別・規模別に分析を行う
(2)医療機関等において「人件費」について、サービス類型別・開設主体別・規模別に「どの職種にどのように配分されているのか」を分析する
(3)収入・支出と資産との関係をサービス類型別・開設主体別・規模別に分析する
今般、荻原保険医療企画調査室長は、2021年11月に公表された最新の「第23回医療経済実態調査」データ(2023年3月末までに終了する直近の2事業年度(大雑把に2019年度・20年度と考えてよい)のデータ、2022年度診療報酬改定の基礎となっている)をもとに、この3つの切り口に沿って分析。その結果を中医協総会に報告しました。
まず(1)の「人件費以外の費用・積立金」についてみると、次のような状況が分かりました。
▽費用(支出)に占める人件費の割合は、▼一般病院:54.5%▼一般診療所:53.9%▼歯科診療所:51.5%▼薬局:19.6%—で、病院・クリニックでは人件費比率が5割以上を占めているが、薬局では医薬品費が7割以上である
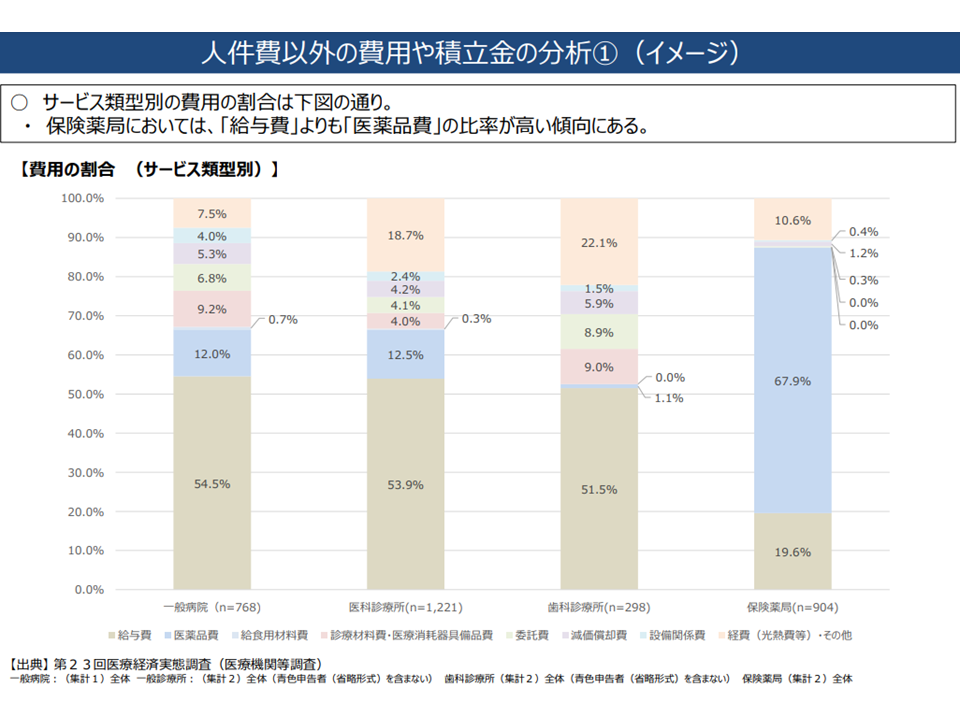
医療機関種類別に見た費用構造(中医協総会1 221005)
▽純資産率(資本合計(資産合計ー負債合計)÷資産合計)の平均値・中央値は、▼一般病院:32.9%・37.9%▼一般診療所:59.5%・73.9%▼歯科診療所:42.4%・51.5%▼薬局:38.8%・45.3%—となっている
→一般診療所で、純資産率の偏りが大きく、全産業平均(40.7%)を大きく上回っている
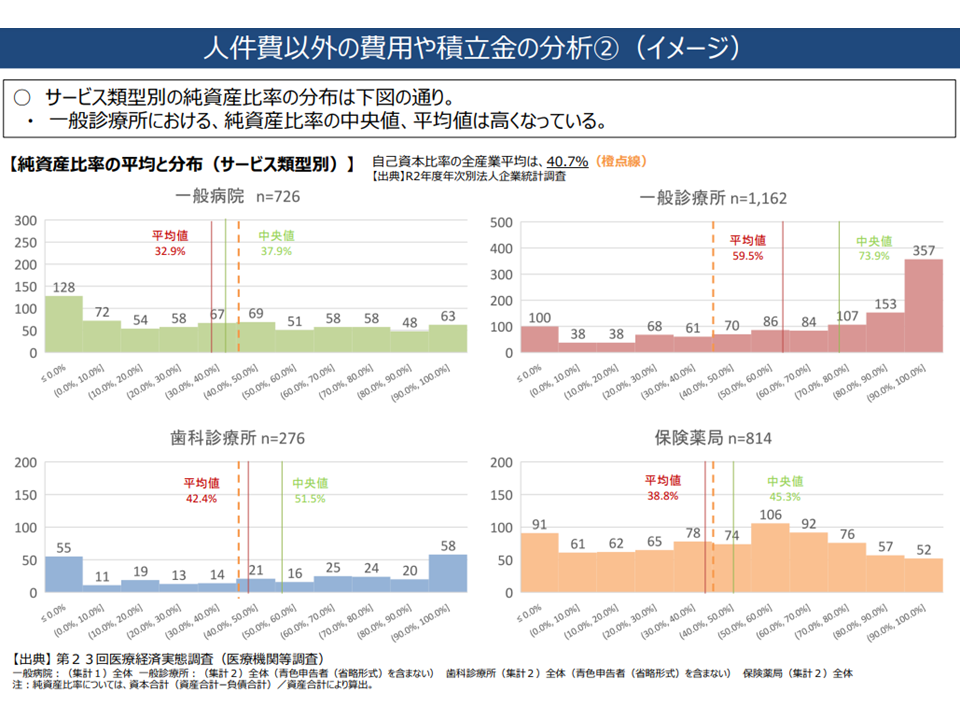
医療機関種類別に見た純資産比率(中医協総会2 221005)
また(2)の人件費配分(平均値・中央値)を見ると、次のように状況が見えてきました。
▽一般病院の人件費比率は、開設主体別に見ると▼全体:64.3%・62.2%▼医療法人:60.5%・60.4%▼国立:61.8%・66.2%▼公立:79.0%・73.2%
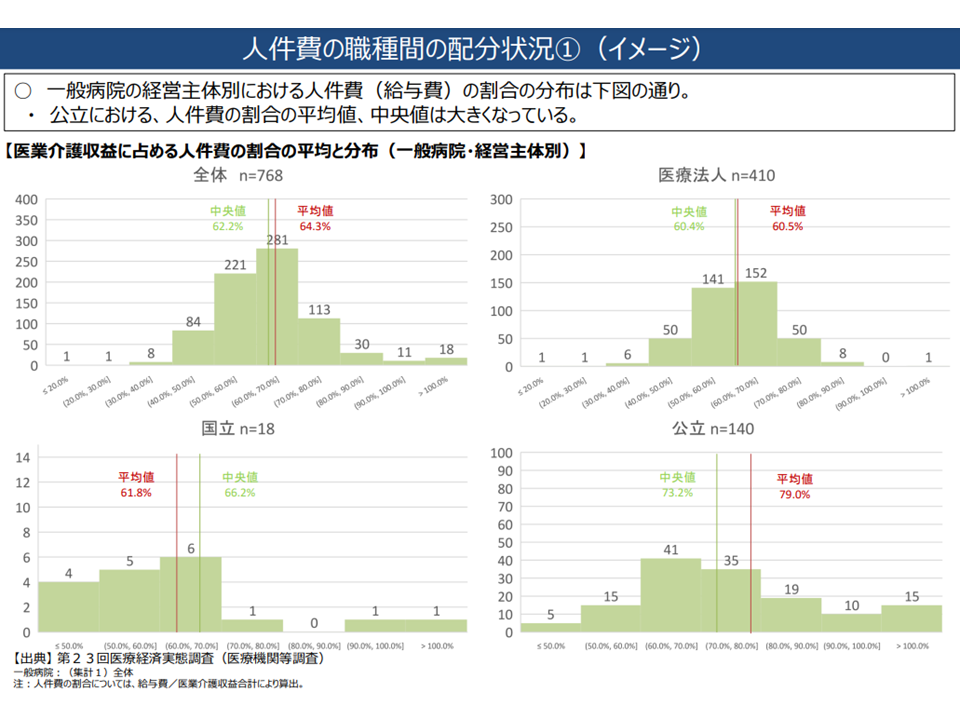
一般病院における人件費割合(中医協総会4 221005)
▽一般病院における常勤医師1か月当たり給与(年度内給与+賞与/12か月)の平均値・中央値を開設主体別に見ると▼全体:140万1000円・140万3000円▼医療法人:141万8000円・146万円▼国立:121万7000円・125万円▼公立:143万4000円・140万円
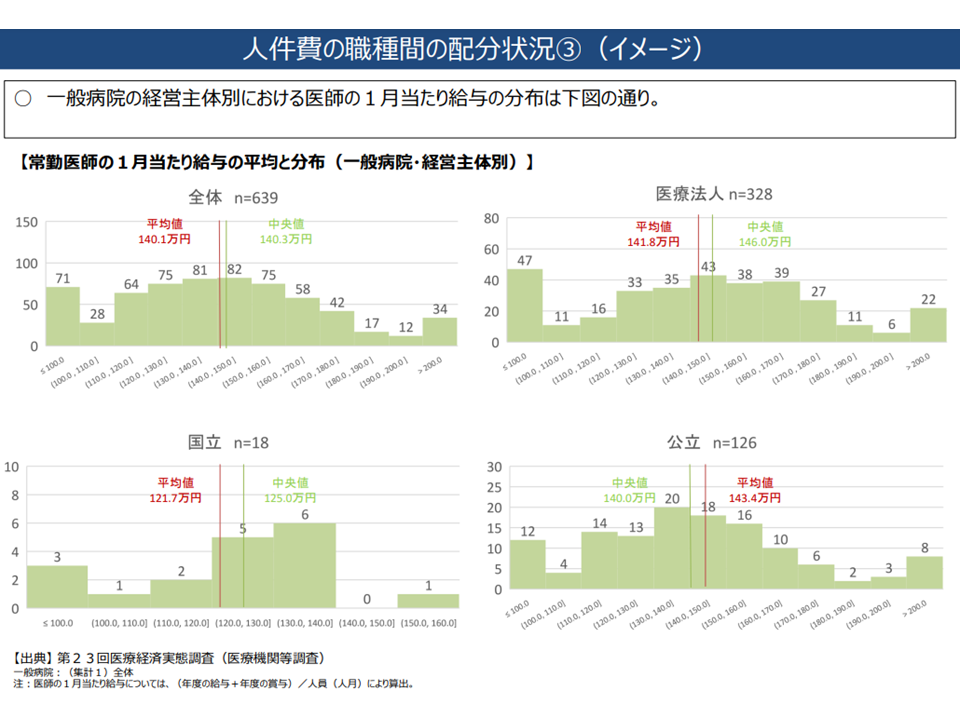
一般病院における医師の給与状況(中医協総会7 221005)
▽一般病院における常勤看護職員1か月当たり給与(年度内給与+賞与/12か月)の平均値・中央値を開設主体別に見ると▼全体:40万4000円・40万3000円▼医療法人:37万5000円・36万9000円▼国立:43万9000円・44万円▼公立:47万3000円・47万7000円
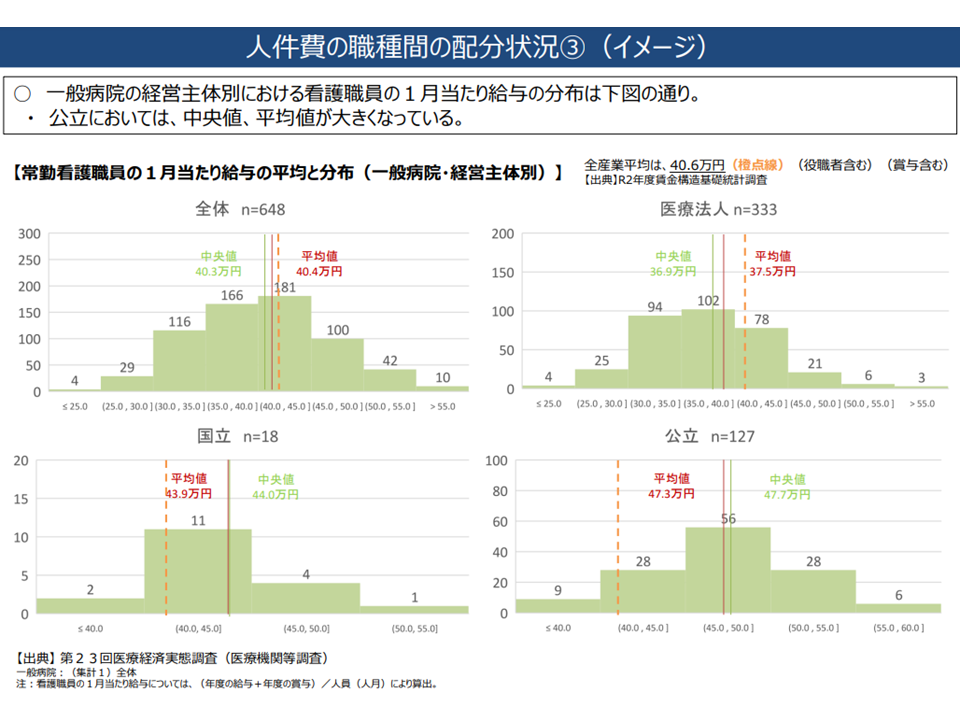
一般病院における看護職員の給与状況(中医協総会6 221005)
▽一般診療所では、常勤看護職員の給与に「偏り」が見られ(給与の低い看護職員が多い)、全産業平均(40万6000円)を下回る施設が半数以上である
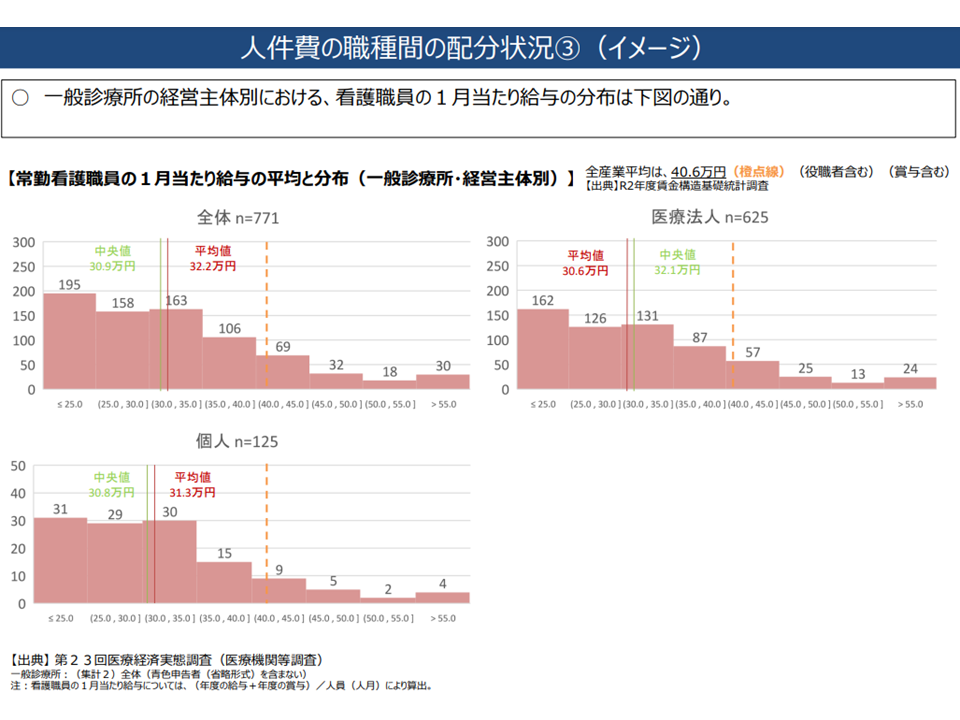
一般診療所における看護職員の給与状況(中医協総会7 221005)
さらに(3)の「収入・支出と資産との関係」については、一部で相関係数が高いものの、く「明確な関連」は見られない(例えば「利益を大きくするために人件費を抑えている」可能性などを示す明確なデータはない)
これらのデータを「現場で働く方々に医療費財源が広く行き渡るようになっているのか」という視点で単純に組み合わせ、例えば「一般診療所では看護職員の給与を低く抑え、資産確保に充てている(蓄財している)」などの結論が出せるのでしょうか?
この点、多くの委員から「医療経済実態調査では、職員給与について勤続年数や保有資格(例えば看護職員であれば正看護師であるのか准看護師であるのかなど)、勤務状況(クリニックでは夜勤が少なく、その分、支給額も少なくなる)などを勘案して把握していない。民間企業と医療法人とでは、資金調達方法の違いや配当ルールの違いなどもあり、単純比較はできない」という慎重意見が相次ぎました。医療者を代表する長島公之委員(日本医師会常任理事)や島弘志委員(日本病院会副会長)、池端幸彦委員(日本慢性期医療協会副会長)は医療経済実態調査の限界(抽出調査であり、診療報酬改定前後の医療機関経営を見るものに過ぎない)を踏まえて「分析、評価はあくまでも慎重に行うべき」旨を強調しています。上記の疑問に対し委員は「Noである」と回答したと考えることができるでしょう。
もっとも、「医療機関の経営状況や職種別の給与配分などを見える化」していく点には多くの委員が賛同しており、例えば▼デジタル化による生産性向上なども勘案し、データの分析・評価を深掘りしていくべき(支払側の松本真人委員:健康保険組合連合会理事)▼時代とともに求められるデータも変わってくるため、医療経済実態調査において項目の見直しなどを検討していくべき。キャッシュフロー(どれだけの現金が得て、どれだけの現金を支出したのか)に注目していくべきと思う(支払側の鈴木順三委員:全日本海員組合組合長代行)▼看護補助者や薬剤師の給与動向なども見ていくべきで、人材確保に向けて極めて重要である(診療側の池端委員)▼看護職員の給与がどのように推移しているのか、新設された【看護職員処遇改善評価料】の算定状況などとも絡めて継続把握していくべき(吉川久美子専門委員:日本看護協会常任理事)▼診療科や開設地(都市部か過疎地か)なども勘案した分析を行い、データに基づいた政策論議を進めていくべき(公益代表の永瀬伸子委員:お茶の水女子大学基幹研究院人間科学系教授)▼給与の詳細は、別の厚労省統計である「賃金構造気温統計調査」などを用いて判断すべき(公益代表の飯塚敏晃委員:東京大学大学院経済学研究科教授)—などの建設的な提案・要望も出ています。
荻原保険医療企画調査室長は、こうした意見も踏まえて、今後の公的価格評価検討委員会に分析結果を報告していくことになります。
冒頭に述べたように、少子高齢化の中で社会保障費は「増大」していき、税や保険料といった国民負担も増加していきます。負担増となる国民の理解を得るためにも、「費用がどのような医療機関の、どのような職種に、どのような形で、どの程度配分されているのか」を可視化していくことは非常に重要です。もちろん診療側委員の指摘するように「医療経済実態調査には限界がある」ことから、広く他のデータも組み合わせた可視化の検討をしていくことが必要でしょう。
関連して10月5日の中医協総会では、2024年度の診療報酬改定に向けた「次期医療経済実態調査」(第24回調査)の内容などを下部組織「調査実施小委員会」で詰めていく方針を固めました。来年(2023年)6月に調査を行い、11月中旬に結果が報告されます。
このほか、10月5日の中医協総会では、▼新たな臨床検査の保険適用▼新たな医療機器の保険適用—などを了承したほか、先進医療・2021年度医療費(関連記事はこちら)などに関する報告を受けました。
【新たに保険適用される臨床検査】(本年(2022年)11月保険適用予定)
▽ヘリコバクター・ピロリ感染およびクラリスロマイシン低感受性のヘリコバクター・ピロリ感染の診断補助を行う「スマートジーン H.pylori G」(ミズホメディー社)
【新たに保険適用される医療機器】(本年(2022年)12月保険適用予定)
▽超音波内視鏡下胆道ドレナージ(EUS-BD)において、穿刺した消化管と胆管間のドレナージルートを維持するための吻合部ステントである「Niti-S EUS-BD用システム(センチュリーメディカル社)」:償還価格29万円
▽新規の冠動脈重度石灰化病変を破砕し、血管内狭窄部の拡張を行うために使用するカテーテル「C2 コロナリー IVL カテーテル(西京バイオテック社)」:償還価格42万9000円
▽新規の冠動脈重度石灰化病変を破砕するために使用するジェネレーター「IVL ジェネレー ター(西京バイオテック社)」:特定保険医療材料としては設定せず、新規技術料にて評価
【新たな先進医療】
▽切除可能膵がん(70-79歳で術前検査により切除可能と判断される膵がん患者に限る)に対する「術前ゲムシタビン+S-療法と術前ゲムシタビン+ナブパクリタキセル療法」(東北大学病院で実施)
【関連記事】
オンライン資格確認等システム導入にとどまらず、「過去の診療情報を閲覧可能な体制」を多くの医療機関等で整えよ—中医協・総会
看護職員処遇改善評価料の詳細を提示、本年(2022年)10月1日算定開始のためには「10月20日までに届け出」を—厚労省
本年(2022年)10月からの【医療情報・システム基盤整備体制充実加算】の詳細提示、初診時の「標準的な問診票」も示す—厚労省
オンライン資格確認等システム、来年(2023年)4月からの原則義務化に向け「一刻も早い対応」が必須—厚労省・三師会
本日(2022年8月24日)18時半から、オンライン資格確認等システムのWEB説明会—厚労省
訪問診療や訪問看護等、初回訪問時に「過去の診療情報共有」等の包括同意を取得する仕組みに—社保審・医療保険部会(2)
オンライン資格確認等システム導入の経費補助を充実、医療機関等は「早期の申し込み、システム改修」に努めよ—厚労省
【看護職員処遇改善評価料】を答申、病院ごとの看護職員数・入院患者数に応じた点数を設定—中医協総会(2)
オンライン資格確認等システムを2023年度から保険医療機関等に義務化、導入促進に向け「初診料の新加算」創設—中医協総会(1)
オンライン資格確認等システム、2023年4月から紙レセ医療機関等以外は「原則、導入義務」へ—中医協総会(2)
【看護職員処遇改善評価料】を新設し、コロナ対応病院に勤務する看護職員等の賃金引き上げを推進—中医協総会(1)
診療報酬による看護職員処遇改善、「看護職員等の処遇が確実に継続的に改善される」ためのルール等設定へ—中医協
2024年度の診療報酬・介護報酬同時改定に向け、早くも入院・外来の調査分析項目の大枠を決定—入院外来医療分科会(2)
看護職員の処遇改善、「病院の必要額>報酬額」となるケースに、どこまで・どのように対応すべきか―入院外来医療分科会(1)
看護職員の処遇改善、外来で対応せず「入院の診療報酬上乗せ」のみのほうが患者に分かりやすいのではないか—中医協(1)
「初再診料への上乗せ」と「入院料への上乗せ」組み合わせ、看護職員処遇改善に対応してはどうか―入院外来医療分科会
「看護職員の処遇改善」に向けた診療報酬、負担増となる患者への合理的かつ納得ゆく説明も極めて重要—中医協(1)
「看護職員の処遇改善」への診療報酬対応、無理筋であると病院団体から不満噴出―日病協・小山議長、山本副議長
病院ごとに「看護配置と患者数」などの関係を見て、看護職員処遇改善の診療報酬対応検討―入院外来医療分科会
看護職員等の処遇改善、病院の必要額と診療報酬との間に生じる過不足をどう考えていくかが最大論点—中医協総会
「看護職員の処遇改善」に向けた診療報酬対応、「消費税対応の二の舞」となることを懸念―日病協
感染対策、ICU等の早期離床・リハ加算、MFICUの成育連携支援加算、湿布薬上限など明確化―疑義解釈6【2022年度診療報酬改定】
感染対策向上加算等の研修や訓練・カンファレンス実績、届け出時点では不要―疑義解釈4【2022年度診療報酬改定】
10月からの看護職員処遇改善、「看護師数×1万2000円」財源を診療報酬でどう配分すべきか―入院外来医療分科会
外来腫瘍化学療法診療料とがん患者指導料「ハ」、同一患者に併算定できない―疑義解釈3【2022年度診療報酬改定】
一般病棟・ICUの看護必要度、2022年度診療報酬改定踏まえて詳細を明示―疑義解釈1【2022年度診療報酬改定】(3)
地域ごとに「面で感染症に対応できる体制」構築のための【感染対策向上加算】―疑義解釈1【2022年度診療報酬改定】(2)
急性期充実体制加算の緊急手術・看護必要度II・敷地内薬局NG等の考え方整理―疑義解釈1【2022年度診療報酬改定】(1)
2022年度GHC診療報酬改定セミナー!急性期医療の定義に切り込んだ「医療提供体制改革」を進める改定内容!
井内医療課長・鈴木前医務技監がGHC改定セミナーに登壇!2022年度改定で何を目指すのか!
看護職員処遇改善のための診療報酬設定論議スタート、まず技術的課題等を分科会で整理―中医協総会
2022年度のDPC機能評価係数IIトップ、大学病院群で和歌山医大病院、特定群で帯広厚生病院、標準群で飯山赤十字病院
生殖補助医療、従前の支援事業で6回終了したとしても、要件満たせば保険診療で改めて6回チャレンジ可
「クリニック・中小病院」と「紹介受診重点医療機関」との双方向情報連携を【連携強化診療情報提供料】で評価
新設された【看護補助体制充実加算】、病棟の看護師長、病棟看護師、看護補助者のそれぞれで所定研修受講など要件化
療養病棟で「中心静脈栄養離脱に向けた摂食・嚥下機能回復」実施促すための飴と鞭
一部疾患でDPC病棟への入棟経路ごとの分類を設定、DPC全般でさらに「在院日数短縮」が重要テーマに―厚労省
複数の減算ルールに該当する地域包括ケア病棟、「減算を複数適用した低い点数」算定に―厚労省
スーパーICU評価する【重症患者対応体制強化加算】を新設、ECMOの処置料・管理料を設定―厚労省
急性期充実体制加算の施設基準、全身麻酔手術2000件以上、救急受け入れ2000件以上、時間外加算1取得など―厚労省
【2022年度診療報酬改定答申17】救急医療管理加算の点数引き上げと対象状態拡大、あわせて「不適切事例」への対処も
【2022年度診療報酬改定答申16】安全性・有効性を確認した不妊治療技術を保険適用、生殖補助医療では年齢・回数制限
【2022年度診療報酬改定答申15】小入管の加算新設など、小児、新生児等への医療提供充実を診療報酬でサポート
【2022年度診療報酬改定答申14】オンライン初診料は251点に、オンラインの医学管理・在総管の点数を整理
【2022年度診療報酬改定答申13】後発品使用促進、人工腎臓の適正化、リフィル処方箋など組み合わせ医療費の膨張抑止
【2022年度診療報酬改定答申12】外来化学療法の評価、がん患者の遺伝子パネル検査・結果説明などの評価を大幅充実
【2022年度診療報酬改定答申11】訪問看護でも『量の拡大』と「質の向上」目指す、専門性の高い看護師への期待高まる
【2022年度診療報酬改定答申10】在宅医療の「裾野」を拡大して量を充実、「頂」を高くして質の向上を目指す
【2022年度診療報酬改定答申9】療養病棟、障害者施設・緩和ケア病棟、有床診のそれぞれに「適切な機能発揮」促す
【2022年度診療報酬改定答申8】地域全体の感染防止対策強化を目指し、感染防止対策加算を改組し、外来で新加算創設
【2022年度診療報酬改定答申7】かかりつけ医機能の明確化に向け、機能強化加算の施設基準・算定要件を厳格化
【2022年度診療報酬改定答申6】紹介受診重点病院を加算で評価、外来→在宅の円滑移行を新たな診療報酬でサポート
【2022年度診療報酬改定答申5】地域医療体制確保加算、医師事務作業補助体制加算、夜間看護配置に関する加算を軒並みアップ
【2022年度診療報酬改定答申4】質の高いリハ提供できない回復期リハに退場宣告、特定機能病院での良質なリハに注目
【2022年度診療報酬改定答申3】大規模病院の地域包括ケア病棟にも在宅患者受入れ促すため、飴(加算)と鞭(減算)
【2022年度診療報酬改定答申2】手厚い医療体制敷くICUに新加算、3日以内750点、4-7日500点、8―14日300点ON
【2022年度診療報酬改定答申1】充実した急性期一般1を評価する新加算、7日以内460点、8-11日250点、12―14日180点に設定





