医師働き方改革により「勤務医の労働の実態が見えにくくなる」「外科医の知識・技術獲得が阻害される」などの点を懸念―外保連
2024.6.18.(火)
医師働き方改革(勤務医の新たな時間外労働規制等)がこの4月(2024年4月)からスタートしたが、外科医療には悪影響も出かねない。外科医の労働状況に見合った報酬を確保できる仕組み、地域医療構想・医師偏在対策とセットでの医師働き方改革推進などが強く求められる—。
また、医師働き方改革の中で「労働時間を一定時間(960時間、1860時間)に抑えるために、実際の労働時間・労働の実態が見えにくくなってしまう」ことも危惧される—。
120の外科系学会で構成される「外科系学会社会保険委員会連合」(外保連)が6月17日に開催した記者懇談会で、こういった考えが示されました。

外保連の瀬戸泰之・新会長(国立がん研究センター中央病院病院長)
目次
医師働き方改革で「労働の実態」が見えにくくなることを懸念
外保連は、120の外科系学会で構成される組織で、主に外科系診療の適正かつ合理的な診療報酬のあるべき姿を学術的な視点に立って研究し、提言を行っています。例えば「実際の手術の状況を踏まえた手術点数の引き上げ」「新規の医療技術の保険適用」などを提言しており、これまでの記者懇談会でも、主に「技術的な提言」に関連するテーマが取り上げられてきました。
6月17日の記者懇談会では、この4月から施行されている改正労働基準法(医師働き方改革)について「外科医療に及ぼす影響や課題」について現場の状況や考えが報告されました。
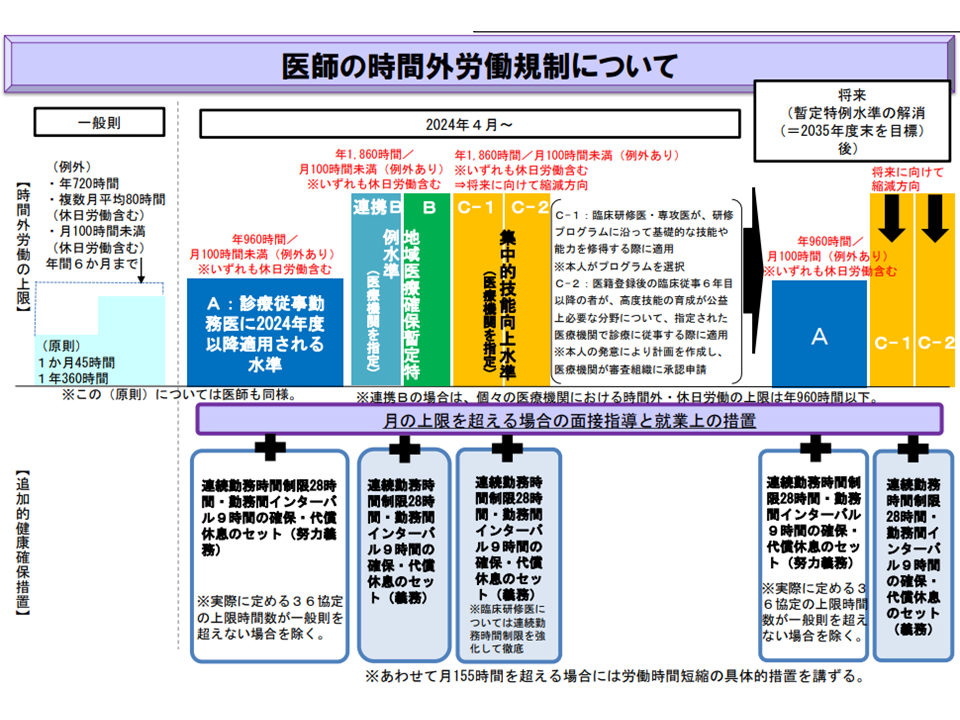
医師働き方改革の全体像(中医協総会1 210721)
「地域医療提供体制(量と質)を維持」しながら、「病院勤務医の健康・生命を維持する」ことを目指すものですが、現場には戸惑いや不満も少なくないようです。
瀬戸泰之会長(国立がん研究センター中央病院病院長)は、勤務医の健康・生命を守るために医師働き方改革が極めて重要であることを確認したうえで、現行制度には(1)特例水準(いわゆるB水準・連携B水準・C1水準・C2水準)申請の手続きが極めて煩雑である(2)本当の労働時間が見えなくなる恐れがある—という2つの大きな問題点があるのではないかと指摘します。
まず(1)について瀬戸会長は「特例水準の申請手続きが極めて煩雑で、事務方の労力が非常に大きい。事務方の働き方改革を心配しなければならないほどだ」と指摘。このためか、臨床研修医の知識・技能向上を目的に指定されている臨床研修中核病院が1024施設あるにもかかわらず、 B水準・C水準等の指定は500施設弱にとどまっています。
B・C水準等の指定を受けない医療機関では「960時間超の時間外労働をする医師」を1人も出してはいけません。B・C水準指定を受けた病院すべてが臨床研修中核病院であると仮定したとしても、500施設超の臨床研修中核病院はB・C水準指定を受けていない、つまり「すべての診療科の、すべての勤務医が年間960時間以内の時間外労働に収まっている」こととなります。この点について瀬戸会長は、(2)のように「実際は960時間超の時間外労働を行っているにもかかわらず、時間外労働をしていない」という事態が生じていないか、時間外労働の実態が見えなくなっているのではないか、と心配しています。
医師働き方改革を先行させず、地域医療構想・医師偏在対策と一体で取り組むべき
また6月17日の記者懇談会では、▼産婦人科の現状について恩賜財団母子愛育会総合母子保健センター愛育産後ケア子育てステーションの中井章人所長から▼国立大学病院の現状について新潟大学医歯学総合病院の冨田善彦院長から▼公立病院の現状について静岡県立総合病院の小西靖彦前院長(現:順天堂大学医学教育研究室特任教授)から—報告が行われました。
中井所長は、▼分娩を行うクリニック・一般病院が減少し、地域・総合周産期母子医療センターが増加したこと、産婦人科医師が増加したことから、「1施設あたりの医師数は大幅に増加したが,常勤医師だけで働き方改革のタスクを満たす」ことはできていない(非常勤のアルバイト医師等の力が必要)▼高次施設ほど院内勤務時間が長く、多くの施設が特例水準(B水準等)の指定を受ける必要がある▼宿日直許可を得ることでA水準(960時間)となることも可能だが、「実質的な医師の労働時間」は過労死基準の約2倍に及び、医療安全面でも問題がある—と産婦人科医療現場の状況を報告。

恩賜財団母子愛育会総合母子保健センター愛育産後ケア子育てステーションの中井章人所長
さらに、勤務間インターバル確保など医師働き方改革を進める中で「施設あたりの分娩件数こそ減少しないものの、手術や外来のキャパシティが減少している。東京などの大都市では、他医療機関でそうした点をカバーできるかもしれないが、医療資源の乏しい地方ではカバーしきれない」とも指摘しました。地域医療の確保という面に、徐々に悪影響が出てくる可能性もあります。
2024年4月の医師働き方改革スタートを乗り切れたように見えるが、現場医師はすぐに「自身の置かれている状況(実質労働時間が非常に長く、過酷な状況にあること)がおかしい」ことに気づくため、「さらなる医師働き方改革」を強力に進める必要があると中井所長は指摘。例えば、▼国民、患者サイドの受療行動変容(いわゆるコンビニ受診の是正など)を進めなければならない▼医療現場、1施設で医師働き方改革を進めるには限界があり、地域医療構想(医療機関の再編・統合等を含む)・医師偏在対策とセットで進めなければならない—ものの、いずれについても、従前に比べて動きが停滞していると訴えました。
「外科医の基本給大幅引き上げ」を可能とするような診療報酬などでの対応を検討せよ
また富田院長は、新潟大学病院での働き方改革実践状況(冗長な会議の短縮化・効率化、地域の手術実施施設の集約化・外科医の集約化など)を報告したうえで、現在の医師働き方改革や診療報酬制度に大きな疑問を投げかけました。

新潟大学医歯学総合病院の冨田善彦院長
例えば、大学病院の勤務医は「診療」のほかに、「研究」「教育」「地域医療機関の診療支援」といった非常に広範な役割を担っています。こうした広範な業務を医師働き方改革の中で実現しようとすれば「より多くの医師」を確保しなければなりませんが、現在の診療報酬では実現できないと富田院長は指摘。
さらに、▼確保しなければならない「医師」について、都市部ではよいだろうが、地方では確保困難である▼多くの地域では「少ない住民が散在している」が、どのように医療を確保すべきかのビジョンが明確でない▼医師働き方改革・地域医療構想・医師偏在対策は「三位一体」で進めなければならないが、医師働き方改革のみが先行し、医療現場に悪影響が出てきている▼地域・診療科などによって、医療提供体制も労働環境も全く異なるが、同じ仕組みで医師働き方改革を進めるところに問題があるのではないか▼医師働き方改革で、やる気のある若手医師の意欲を阻害し、我が国の医療水準を低下させることにつながるのではないか—などの考えを示しました。
さらに富田院長は「診療科によって勤務環境は大きく異なるが、基本給は同程度というケースが多い、過酷な勤務を強いられる外科医については基本給を大幅に引き上げる」などの対応を早急に検討する必要があるのではないかとも提言しています。
なお、2024年度診療報酬改定では「IUCなどの施設基準」と「宿日直許可」との関係が整理されました(例えばICU4以上では治療室勤務医に宿日直許可医を含めず、含める場合には低い点数のICU5・6を取得するなど)。この点については「国立大学病院本院42施設のうち、19施設で従前のICU・NICU入院料が取得できなくなり、大幅な減収となる。若手医師は地方から去ってしまうのではないか」と今後の状況を心配しています。
医師働き方改革が外科医の知識・技術獲得を阻害することを強く懸念
他方、小西前院長は静岡総合病院における医師働き方改革の状況を報告したうえで、「現在の医師働き方改革は外科医療の質低下を招く可能性がある」との懸念を示しました。

静岡県立総合病院の小西靖彦前院長(現:順天堂大学医学教育研究室特任教授)
例えば、▼B水準は2035年度末まででの終了が明示され、C-1・C-2水準についても時間外労働の上限時間縮減が検討されており、将来「若手外科医が960時間以内で必要な知識・技術を修得しなければならない」時代が来かねない。臨床研修病院の過半数はA水準であり、そこで研修を積む若手医師は、すでに「960時間以内で必要な知識・技術を修得しなければならない」事態に直面している。これで我が国の医療の質が維持できるのだろうか。若手医師の症例経験・研究経験などを確保するうえで問題があるのではないか▼「若いうちに多くの経験を積みたい」との意欲を阻害してしまう可能性がある—と指摘。外科分野では「若手の時代に多くの症例を経験し、知識・技術の維持向上を目指す」ことがとりわけ重要であるが、医師働き方改革(労働時間規制)により具体的に次の2つのパターンに分かれるのではないかの考えを示しました。
(A)時間外労働でなく「自己研鑽」という名目で業務を実施するようになる
→外科医志望者がさらに減り、最終的に患者・国民が質の高い外科医療を受けられなくなる可能性大
(B)時間内に業務を終えるように、研鑽の効率化・省力化が進む
→外科医の知識・能力不足が生じ、最終的に患者・国民が質の高い外科医療を受けられなくなる可能性大
こうした点を踏まえて、小西前院長は「外科医に対し、業務内容に見合った報酬頭は支払わらわれる仕組み」が必要ではないかと提言しています(知識・技術習得には相応の時間が必要であり、それを業務として認め、そこに適切な報酬を支払えるようにする仕組みなど)。
医師働き方改革は、今後も推進されます。例えば B水準・特例B水準は「2035年度で終了」し、A水準・C水準について「段階的に時間短縮をしていく」方針)が示されています。
上述のように「医師の健康・生命を守る」ために極めて重要な事項ですが、一方で「国民の健康・生命を守る」ために地域医療提供体制の維持・確保も非常に重要です。この2つを両立するために、今後も知恵を絞り、改革を進めていく必要があります。
【更新履歴】小西先生の発表内容について、編集部で誤解し、記事にしている部分がございました。「専攻医(臨床研修を終え、専門医資格取得を目指す医師)をC2水準とし、時間外労働のキャップを設けた」点を問題視していると記事にしましたが、小西先生のご意図は「近い将来、時間外労働の上限がさらに短くなり、例えば960時間以内となった場合に、若手医師、とりわけ若手外科医が必要な知識・技術を修得できなくなり、我が国の医療水準が低下する恐れがある」とのことでした。小西先生・読者の皆様には大変失礼いたしました。お詫びして訂正いたします。記事は訂正済です。
【関連記事】
2024年度診療報酬改定、本体プラス0.88%だが、物価高騰を考慮すれば「不十分」―内保連・外保連・看保連
物価・エネルギー費・人件費の高騰で病院経営は非常に厳しい、手術に用いる医療材料等も入手困難な事態に―外保連
ロボット支援下手術による患者の生存率向上や合併症減少等の優越性エビデンスを示し、2024年度改定での増点等目指す―外保連
ロボット支援下手術、「生存率向上」などの優越性エビデンスを構築し診療報酬の増点を目指す―外保連
ロボット支援手術は「患者視点でのメリット・優越性」が評価軸に、時間外加算等の施設基準緩和を―外保連
コロナ感染症が外科手術に及ぼした影響をNCD用いて解析、第4波に備えて病院・病床の機能分化が急務―外保連
2022年度改定に向け「手術等の休日・深夜・時間外加算の改善」「AI技術の評価」「コストを賄える点数設定」など要望へ―外保連
新型コロナ禍でも、「心筋梗塞のPCI治療」等の必要な受診は控えないでほしい―外保連
ロボット支援下手術、プロクター(指導医)制度導入で1例目からの保険適用に期待―外保連
内科治療における指導・説明の評価、赤字手術等の点数引き上げを強く要望―内保連・外保連・看保連
医師の働き方改革に向け、特定行為研修修了看護師の拡充や、症例の集約など進めよ―外保連
ロボット支援手術の優越性データを集積し、2022年度の診療報酬改定での点数引き上げ目指す―外保連
エビデンスに基づき「ロボット支援手術が適した分野」と「開腹手術が適した分野」との仕分けを―外保連
ロボット支援手術の「有用性・優越性」、学会によるエビデンス構築に期待―外保連
2018年度改定で長時間麻酔管理加算、ロボット支援の対象術式を大幅に拡大せよ—外保連
同一術野に複数手術を行う場合でも、所定点数の算定を認めよ—外保連
da vinci用いた腎部分摘出術やPED法でのヘルニア治療など、診療報酬の引き上げを―外保連
2018年度診療報酬改定に向け、外保連試案を大幅に見直し『第9版』へ
2016年度改定で新設された看護必要度C項目、外保連も見直しに協力していく考え
外保連が2016年度改定の評価、外保連試案と診療報酬との間で乖離の大きな手術が増点された
緊急帝王切開術など55の術式、2016年度改定でプラスアルファの評価をすべき―外保連
医師働き方改革、「1か月100時間以上の時間外労働する医師」にはA水準医療機関でも「面接指導」実施が必要―厚労省
勤務医の労働/自己研鑽の切り分け、「業務上必須か」「指示で実施するか」の2軸で、個々の医療機関・医師・行為ごとに判断を―厚労省
医師働き方改革、宿日直取得「後」も業務実態の把握・勤務環境の改善を進めなければならない点に留意を―厚労省
医師働き方改革に向け都道府県-医療機関の連携深化、2024年4月以降も勤務医の労働環境・地域医療への影響を注視—医師働き方改革推進検討会
医師働き方改革に向け、B水準希望病院の評価受審、1860時間を超える長時間労働の是正など相当程度進む―医師働き方改革推進検討会
勤務医の長時間労働是正、看護師から補助者へのタスク・シフト、病院薬剤師確保等も2024診療報酬改定のポイント―入院・外来医療分科会(1)
医師働き方改革サポートする【地域医療体制確保加算】取得病院で、勤務医負担がわずかだが増加している—中医協総会(1)
自治体病院での医師働き方改革が相当程度進んでいるが、「宿日直許可取得」「複数主治医制」などまだまだ不十分な項目も―全自病
「働き方改革に向けた病院内の意見交換会」、すべての病院で実施してほしい―医師働き方改革推進検討会
医師働き方改革情報を基礎・詳細に分け発信、上司等から入手し詳細をネットで確認―医師働き方改革情報発信作業部会
多くの病院で「働き方改革意見交換会」実施を、働き方改革では病院集約化が必要―医師働き方改革・情報発信作業部会
「院内で働き方改革情報に接し、詳細をWEBサイト上で調べられる環境」整備が重要―医師働き方改革・情報発信作業部会
病院管理者・指導医など層別に働き方改革情報を発信、モデル病院で意見効果の場を設置―医師働き方改革・情報発信作業部会
病院管理者や指導医・上級医の意識改革こそが、医師働き方改革の最重要ポイント―医師働き方改革・情報発信作業部会
2022診療報酬改定の基本方針論議続く、医師働き方改革に向け現場医師に効果的な情報発信を―社保審・医療部会(2)
高度技能獲得目指すC2水準、事前の特定は困難だが、厳正・適正な審査で乱立・症例分散を防ぐ―医師働き方改革推進検討会
高度技能獲得目指すC2水準、乱立・分散防ぐため当初限定をどこまですべきか―医師働き方改革推進検討会(2)
医療機関の働き方改革状況、「5段階評価」でなく、時短への取り組みなど「定性的に評価」する方向へ―医師働き方改革推進検討会(1)
高度技能獲得を目指すC2水準、「長時間の手術等伴う保険外の医療技術」などが該当―医師働き方改革推進検討会(2)
B水準等指定の前提となる「労務環境等の評価」、各医療機関を5段階判定し結果を公表―医師働き方改革推進検討会(1)
連続勤務制限・インターバル確保等で勤務医の働き方は極めて複雑、シフト作成への支援を―医師働き方改革推進検討会
医師働き方改革に向け「副業・兼業先も含めた労働状況」の把握をまず進めよ―医師働き方改革推進検討会(2)
医師時短計画作成は努力義務だが「B水準等指定の前提」な点に変化なし、急ぎの作成・提出を―医師働き方改革推進検討会(1)
医療制度を止めたオーバーホールは不可能、制度の原点を常に意識し外来機能改革など進める―社保審・医療部会
医療機能の分化・強化、当初「入院」からスタートし現在は「外来」を論議、将来は「在宅」へも広げる―社保審・医療部会
公立・公的病院等の再検証スケジュールは新型コロナの状況見て検討、乳がん集団検診で医師の立ち合い不要に―社保審・医療部会(2)
紹介状なし患者の特別負担徴収義務拡大で外来機能分化は進むか、紹介中心型か否かは診療科ごとに判断すべきでは―社保審・医療部会(1)
2024年度からの「医師働き方改革」に向け、B・C水準指定や健康確保措置の詳細固まる―医師働き方改革推進検討会
医師の働き方改革論議が大詰め、複数病院合計で960時間超となる「連携B」水準に注目―医師働き方推進検討会
医師働き方改革の実現に向け、厚生労働大臣が国民全員に「協力」要請へ―医師働き方改革推進検討会(2)
地域医療確保のために「積極的に医師派遣を行う」病院、新たにB水準指定対象に―医師働き方改革推進検討会(1)
医師労働時間短縮計画、兼業・副業先の状況も踏まえて作成を―医師働き方改革推進検討会
医師働き方改革の実現に関し大学病院は「医師引き上げ」せず、地域医療機関の機能分化推進が鍵―厚労省
2018年の【緊急的な取り組み】で超長時間労働の医師はやや減少、残業1920時間以上は8.5%に―厚労省
長時間勤務医の健康確保の代償休息、「予定された休日の確実な確保」でも良しとすべきか―医師働き方改革推進検討会
B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
診療放射線技師・臨床検査技師・臨床工学技士・救急救命士が実施可能な医行為の幅を拡大―医師働き方改革タスクシフト推進検討会
放射線技師に静脈路確保など認める法令改正、メディカル・スタッフが現に実施可能な業務の移管推進―医師働き方改革タスクシフト推進検討会
技師・技士による検査や医薬品投与のための静脈路確保など認めてはどうか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、教育研修や実技認定などで安全性を確保―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会





