2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2019.4.10.(水)
2020年度の次期診療報酬改定に向けた議論が、中央社会保険医療協議会・総会で本格的にスタートしました。
4月10日の会合では、「年代別・世代別の課題(その1)」として▼乳幼児期-学童期・思春期▼周産期―の2点をテーマに議論を行いました。
これまでにない「年代別・世代別」「最近の医療と関連の深いテーマ」という切り口での総論論議に、中医協委員からは一部戸惑いの声も聞かれましたが、診療側委員の多くは「これまで曖昧で合った部分が分かりやすくなっている」(猪口雄二委員:全日本病院協会会長)など高い評価を行っています。
本稿では「乳幼児期-学童期・思春期」に焦点を合わせ、「周産期」については別途お伝えします。

4月10日に開催された、「第412回 中央社会保険医療協議会 総会」
目次
小児のアレルギー疾患、継続的な介入が必要だが、診療報酬での評価は十分でない
2020年度の診療報酬改定に向けて、夏(2019年夏)までの第1ラウンドでは、▼患者の年代別の医療課題▼働き方改革など昨今の医療と関連の深いテーマ―について横断的に議論を行い、秋以降の第2ラウンド(個別テーマ)の議論に結び付けていく方針が中医協で固められています。厚生労働省保険局医療課の森光敬子課長の「隙間に落ちてしまうテーマ・議論がないようにしたい」「総論時点では、報酬にとらわれ過ぎない議論を行ってもらいたい」との考えによるもので、これまでにない切り口での総論論議に注目が集まっています(関連記事はこちらとこちら)。
まず「乳幼児期~学童期・思春期」の医療・医療提供体制に関し、森光医療課長はさまざまな課題があることを整理しました。
その中で特筆できるのが、「小児に多い疾患の特性」と「質の高い医療提供」に関する課題です。
ゼロから19歳において「どのような疾患等での医療機関受診が多いのか」を見ると、▼ゼロ歳児では、予防接種(第1位)・健診等(第2位)に続き、「皮膚炎および湿疹」(第3位)、「アトピー性皮膚炎」(第4位)が目立つ▼1-14歳では、アレルギー性疾患(喘息、アレルギー性鼻炎)が最多となる―ことが分かりました(橙色部分がアレルギー疾患)。

小児のアレルギー疾患については、「乳児期にアトピー性皮膚炎が生じる」→「皮膚のバリア機能が低下する」→「後年、食物アレルギーや気管支喘息などの発症リスクが高まる」という形で行進してしまうことが指摘されています【アレルギーマーチ】(端緒は「湿疹などの皮膚の脆弱性にある」との指摘もある)。このため、早期(乳児期)の適切な介入(治療・管理)が重要であることはもちろん、幼児期・学童期・思春期にわたる「継続的な介入」が極めて重要になってくるのです。
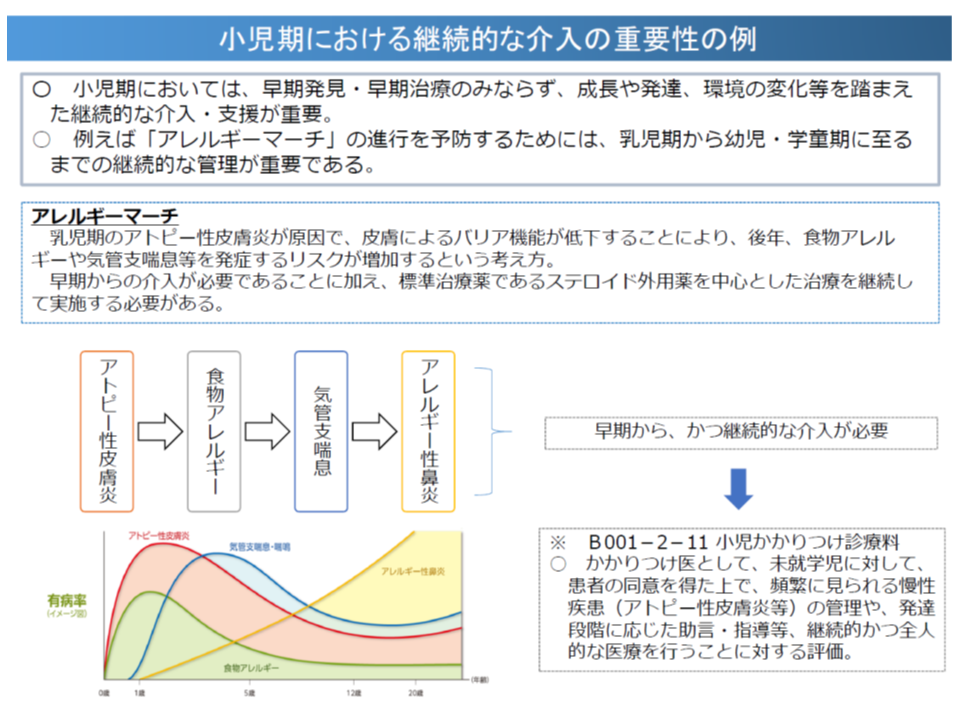
今回のデータからは、まさにこのアレルギーマーチという現象が実際の疾患構成からも裏付けられていると見ることができます(ゼロ歳児の疾患やアトピーが、1歳児以降の喘息・アレルギー性鼻炎につながっている)。
治療に当たっては、当然「かかりつけ医」が、患者(ここでは患児)の状態を全体として把握し、継続的な治療を行うとともに、重症例などでは専門医(皮膚科専門医や呼吸器科専門医など)への紹介を行うことになります。ただし、小児医療においては、こうした「かかりつけ医」の基本的な機能・役割のほかに、▼乳児期から幼児期、学童期、思春期にわたる継続的な介入▼保護者(親など)への指導や相談対応▼生活環境整備に関するアドバイス―といった機能・役割も求められることを森光医療課長は強調しました。
診療報酬ではB001-2-11【小児かかりつけ診療料】が設けられ、小児への総合的な医療提供を評価していますが、▼就学児には算定できない▼一度算定を中止した場合、3歳以上の患児には算定できない―という課題もあります。上述のように「学童期・思春期をも含めた継続的な介入」について、【小児かかりつけ診療料】では対応しきれない部分があるようです(関連記事はこちら)。
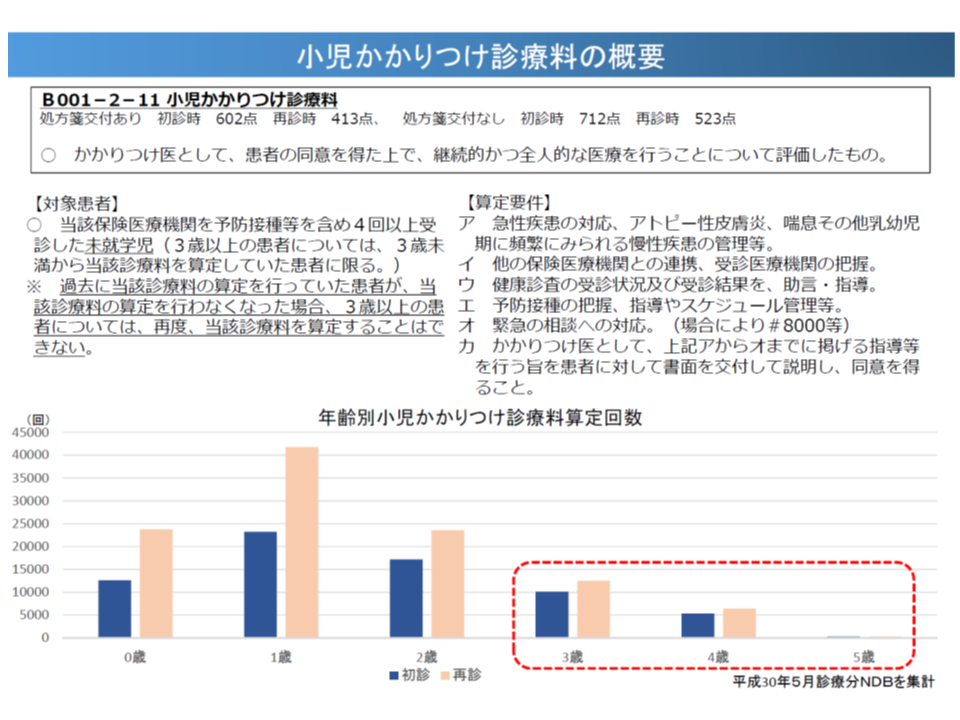
秋(2019年秋)以降に、具体的に【小児かかりつけ診療料】の在り方をどう考えるか、などといった議論が行われると考えられますが、診療側委員からは「学校医などとの連携やアレルギー疾患管理の充実を進める必要がある」(松本吉郎委員:日本医師会常任理事)といった具体的な提案も出始めています。
5歳頃から発達障害等に関する受診が、15歳を過ぎると神経障害での受診が増えてくる
また、ゼロから19歳において「どのような疾患等での医療機関受診が多いのか」というデータからは、▼5歳になったころから「その他の精神および行動の障害」(発達障害など)が上位(第4位)にくる▼15歳を過ぎると、さらに「神経症性障害、ストレス関連障害および身体表現性障害」も上位(第7位)にあがってくる―ことも分かりました。小児・学童期で「発達障害の疑い」で医療機関を受診する児が増え、また思春期になると「心の病」に罹患する児が増えてくるようです(黄色部分が精神疾患)。

また20歳未満の精神疾患患者数を見ると、2011年(平成23年)頃から「その他の精神および行動の障害」(発達障害など)の患者数が激増していることが分かります(濃い目の緑色部分)。
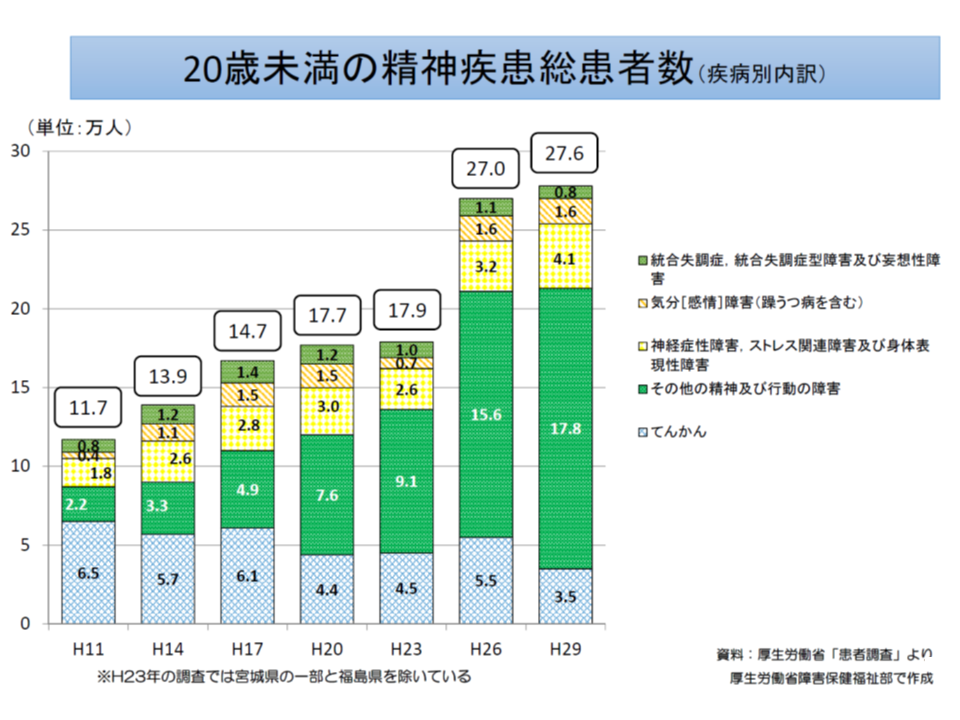
中医協委員は、この「小児において心の病が多い(増えている)」点に注目し、さらなる分析(例えば発達障害等の患者数が激増している背景として、「実際の罹患者が増加しているのか」それとも「診断基準等が明確になり、これまで診断されていなかった患者が診断されるようになったのか」などを詳しく分析など)を求める意見が相次ぐとともに、「健康診査等の機会を活用して積極的に介入し早期診断、早期治療に結びつける必要がある」(松本委員)、「学校教育と医療施策との整合性が重要であり、文部科学省との連携も検討する必要がある」(今村聡委員:日本医師会副会長)、「小児科から精神科専門医への情報連携などを十分に評価する必要があるが、小児精神科を専門とする医師は少ないようだ。その点をどう考えていくかも重要となる」(城守国斗委員:日本医師会常任理事)など診療報酬にとどまらない幅広い意見が出ています。
さらに、小児の精神疾患に関する診療報酬を見ると、▼I004【心身医学療法】の小児(20歳未満)に係る加算▼I002【通院・在宅精神療法】の小児(20歳未満)に係る加算▼B001の4【小児特定疾患カウンセリング料】―があります。
これらの算定状況を見ると、B001の4【小児特定疾患カウンセリング料】は5歳が最多となるが、I002【通院・在宅精神療法】の小児加算は年齢が上がるにつれて増加していくことが分かりました。森光医療課長は、各点数の施設基準・算定要件を勘案し、「児が小さなうちは小児科にかかり(小児特定疾患カウンセリング料)、成長するにつれて精神科にシフトしていく(通院・在宅精神療法)」傾向にあるのではないかと推測しています。
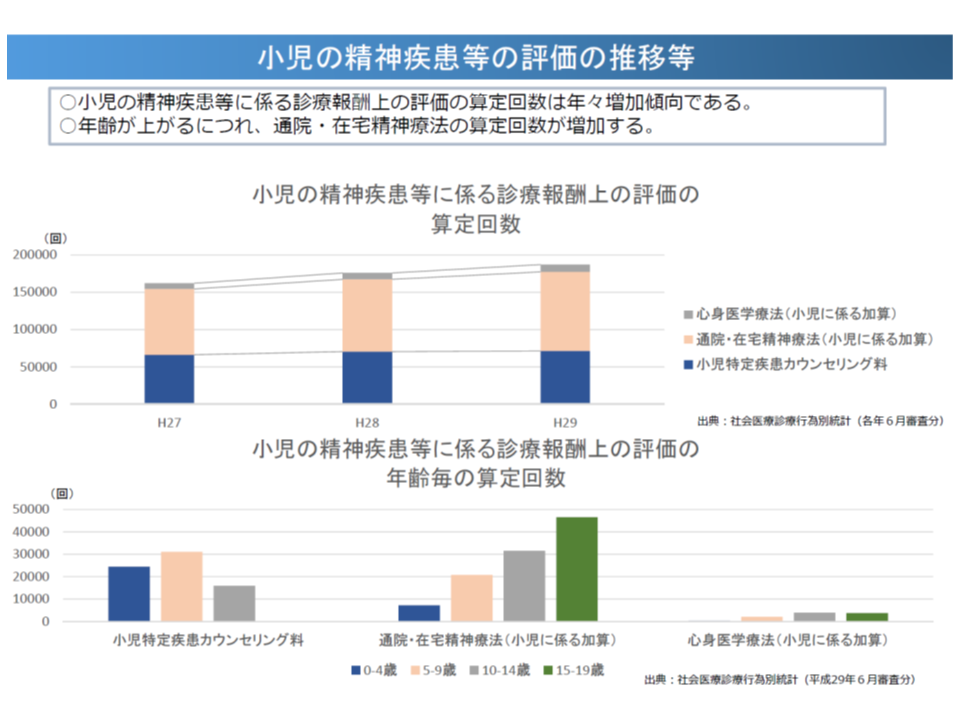
この点、精神疾患についても「継続的な介入」が必要であると考えられ、各点数の施設基準等を見直すことなどにより、例えば、かかりつけの小児科で「幼児期から学童期、思春期まで一貫した治療等を行える」ような環境の整備なども今後検討課題にあがってくるかもしれません。
なお、精神疾患においても、難病等と同様に「小児期医療から成人期医療への移行期」の支援が重視されてきています(関連記事はこちら)。診療側の猪口委員は「さらに重度の心身障害児が、成長とともにどういった医療機関で医療を受けているのかなどを明確にすることで、診療報酬での対応が望ましいのか、公費での対応が望ましいのか見えてくるのではないか」と指摘しています。
小児への訪問看護、どう推進していくか
また医療的ケア児をはじめとした小児に対する「訪問看護」の重要性も高まっています。2018年度の診療報酬改定では、訪問看護を提供した看護師から、医療的ケアが必要な小児が学校へ通学する際に必要な情報を学校へ提供することを評価する【訪問看護情報提供療養費2】が新設されるなど、報酬面の充実も図られています。
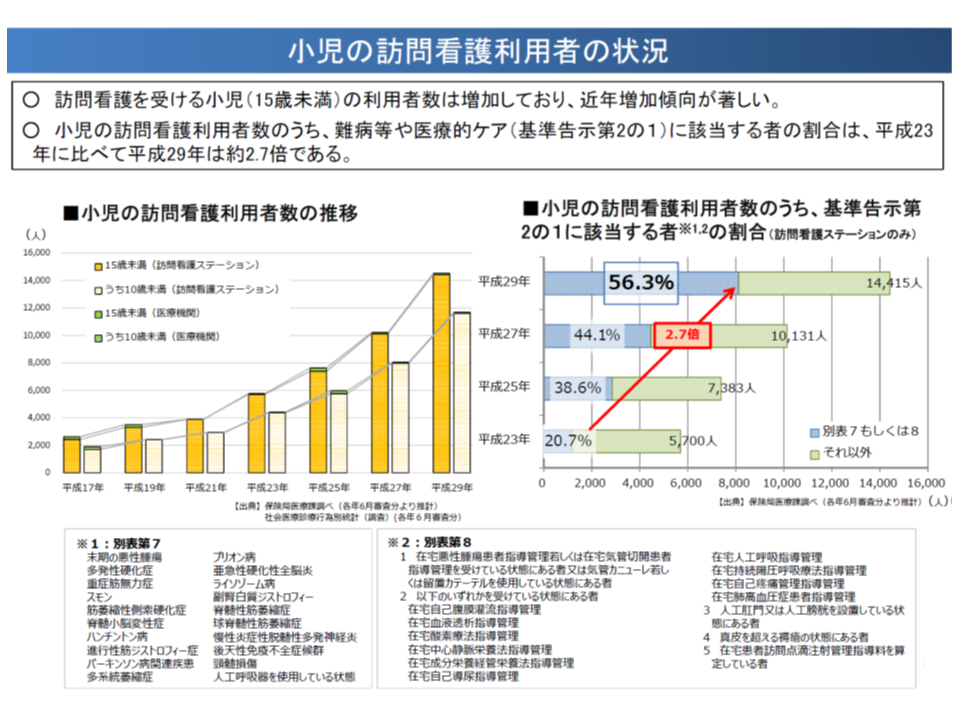
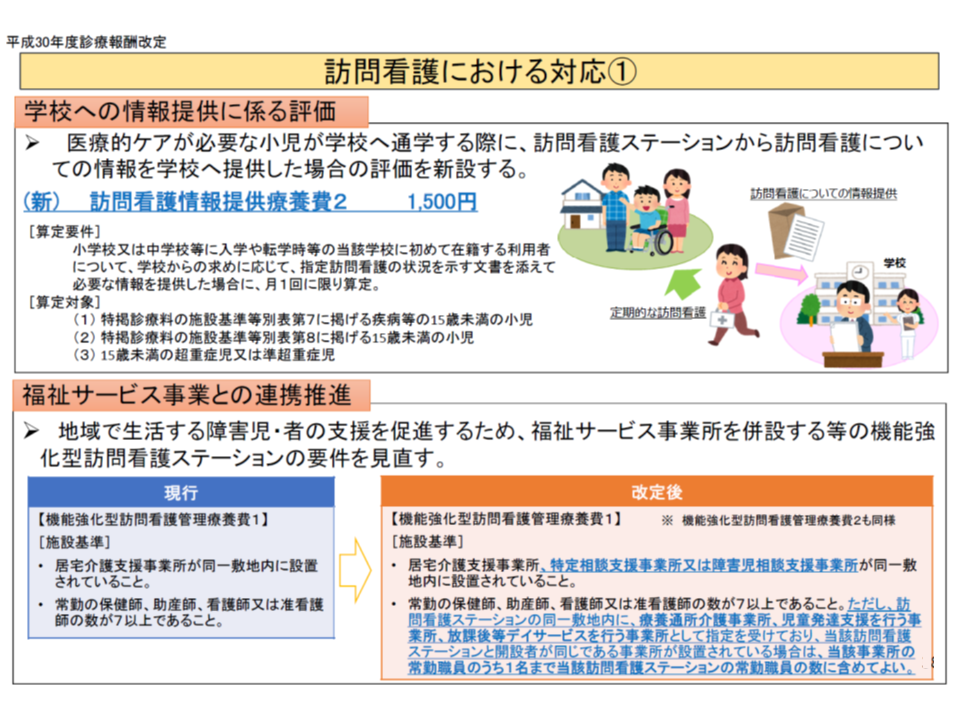
この点、吉川久美子専門委員(日本看護協会常任理事)は、▼重症児への対応力の高い訪問看護ステーションを支援すべきである▼【訪問看護情報提供療養費2】は入学時や転学時などに限定されており、より柔軟な算定を認めるべきである▼NICUからの退院支援等を評価する【入退院支援加算3】があるが、ユニットの看護師等が、入院時から退院後を見据えた支援を行うことが重要であり、そうした観点からの育成を図っていく必要がある―という具体的な提案を行っています。
このように新しい切り口での総論論議ですが、医療者ではない支払側委員にとっては「どこまでが診療報酬の範疇に含まれ、どこからが別のテーマになるのか(公費負担医療など)」といった線引きが難しいようで、吉森俊和委員(全国健康保険協会理事)らからは「診療報酬に関連する論点に絞るべきではないか」といった旨の指摘・要望も出ています。しかし、冒頭に述べたように森光医療課長は総論時点では「報酬にとらわれ過ぎない議論」を期待しており、「最終的に診療報酬の議論に絞り込む」ことを念頭に置いたうえで一定程度幅広い角度からの議論が行われることが期待されます。
なお、新たに支払側委員に就任した染谷絹代委員(静岡県島田市長)は、「小児医療については市町村が『助成』競争を行っており、虫刺されなどでも、市販薬を使わずに医療機関を受診してしまう」ことなどを指摘しています。もちろん、「自己負担の在り方」は中医協で結論を正面から議論するテーマではありませんが、「小児医療の特性」の1つであり、社会保障審議会・医療保険部会などに議論がつなげられる可能性も否定できません(従前、正面から一度議論されている)。
【関連記事】
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
1回分1496万円の脊損機能改善薬を保険収載、近く超高額な白血病等治療薬の保険収載も―中医協総会(2)
超高額薬剤等の保険収載、薬価制度だけでなく税制等も含め幅広い対応を―社保審・医療保険部会
急性白血病等の治療法選択するNUDT15遺伝子検査、例外的に治療開始後にも算定可能―疑義解釈12【2018年度診療報酬改定】
ベンゾジアゼピンの1年処方、全日病研修修了者も通常の処方料・処方箋料を算定可能―疑義解釈11【2018年度診療報酬改定】
【看護夜間体制加算】、夜間の看護補助4時間以上配置は「週3日以上」でよい―疑義解釈9【2018年度診療報酬改定】
看護必要度II、「一覧に記載された薬剤」の後発品も評価対象―疑義解釈8【2018年度診療報酬改定】
看護必要度II、3月・9月中に切り替える場合は実績期間も前倒し可能―疑義解釈7【2018年度診療報酬改定】
一般の病床が満床で差額ベッドのみ空床の場合、懇切丁寧な説明と同意あれば差額ベッド代徴収は従前通り可能―疑義解釈6【2018年度診療報酬改定】
看護必要度II、一覧に記載された薬剤の「類似薬」も評価対象に―疑義解釈5【2018年度診療報酬改定】
看護必要度II、投薬・注射・手術・麻酔の薬剤のみ評価対象―疑義解釈4【2018年度診療報酬改定】
自院で介護保険訪問看護を実施していれば、地域包括1・3の選択基準満たす―疑義解釈3【2018年度診療報酬改定】
7対1病院が急性期一般1を算定する場合、9月までは特段の届け出不要―疑義解釈2【2018年度診療報酬改定】
保険診療上の【オンライン診療料】、実施指針よりも厳格に運用―疑義解釈1【2018年度診療報酬改定】(3)
医療安全のピアレビュー、抗菌薬の適正使用推進を評価する加算を新設―疑義解釈1【2018年度診療報酬改定】(2)
看護必要度IIの詳細、入院時支援加算における専従・専任看護師の規定など解説―疑義解釈1【2018年度診療報酬改定】(1)
外来から入院、退院後の在宅医療までをマネジメントするPFM、さまざまなメリットが!
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省
2018年度診療報酬改定、答申内容を一部訂正―厚労省
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
医師の時間外労働上限、医療現場が「遵守できる」と感じる基準でなければ実効性なし―医師働き方改革検討会
研修医等の労働上限特例(C水準)、根拠に基づき見直すが、A水準(960時間)目指すわけではない―医師働き方改革検討会(2)
「特定医師の長時間労働が常態化」している過疎地の救急病院など、優先的に医師派遣―医師働き方改革検討会(1)
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)
都道府県担当者は「県立病院改革」から逃げてはいけない―厚労省・医療政策研修会
母子手帳を活用し、妊産婦の診療情報を産婦人科医と他診療科医師が共有せよ―妊産婦保健医療検討会
妊産婦の保健・医療はどうあるべきか、2020年度診療報酬改定論議にもつなげる―妊産婦保健医療検討会
初・再診料等の【妊婦加算】、1月1日より算定不可―厚労省
初再診料等の【妊婦加算】、2019年1月1日より当面の間、「凍結」―中医協総会(1)
2018年度改定で新設された【妊婦加算】、妊婦健診の重要性などを患者・家族に説明を―厚労省




