医療ニーズの高い要介護者のケアマネジメント、訪問看護師等がケアマネ支援を―日看協
2019.5.20.(月)
要介護者・要支援者の医療ニーズが多様化する中、介護支援専門員(ケアマネジャー)からの疑問等に訪問看護師等が答え、また相談に乗り、さらに必要に応じて利用者のもとを同行訪問することなどが重要である―。
日本看護協会は5月16日に、こういった内容を盛り込んだ「『医療ニーズを有する利用者のケアマネジメントに関する看護師による介護支援専門員への相談支援事業』実施の手引き」を公表しました(日看協のサイトはこちら)。
利用者の医療ニーズが多様化する中、訪問看護師が相談・支援を、さらに同行訪問を
公的介護保険サービス利用の大きな流れは、▼市町村で要介護判定を受け、「要介護」「要支援」との認定を受ける → ▼介護支援専門員(ケアマネジャー)がアセスメント(利用者の状態等の評価)を行い、介護支援計画(ケアプラン)を立てる → ▼介護サービス事業者からサービス提供を受ける → ▼効果等を踏まえケアマネジャーがプランの見直しを行う―と概括できます。
このうちケアマネジャーによるアセスメントやケアプラン作成は「ケアマネジメント」と呼ばれ、高度の専門性が要求されます。
ところで、昨今、「在院日数の短縮」や「在宅医療の充実」などにより、医療ニーズの高い介護保険サービス利用者が増加しています。こうした利用者に適切なケアマネジメントを行うには「医療に関する知識」が不可欠です。
例えば、末期のがん患者が「最期を自宅で過ごしたい」として、在宅療養を送るケースがあります。末期がん患者の多くは要介護状態にあり介護保険サービスを利用しますが、併せて「疼痛管理」などの医療的ケアが必須となります。この場合、医療保険の訪問看護を利用することができますが、「医療保険の在宅サービス」と「介護保険の居宅サービス」とを連動させることが重要で、そのためにはケアマネジャーが医療に関する知識」を一定程度保有し、医療職(医師や看護師)と密接に連携することが不可欠となるのです。一方、ケアマネ側には「医療ニーズへの対応」に不安を覚えるケースも決して少なくないようです。
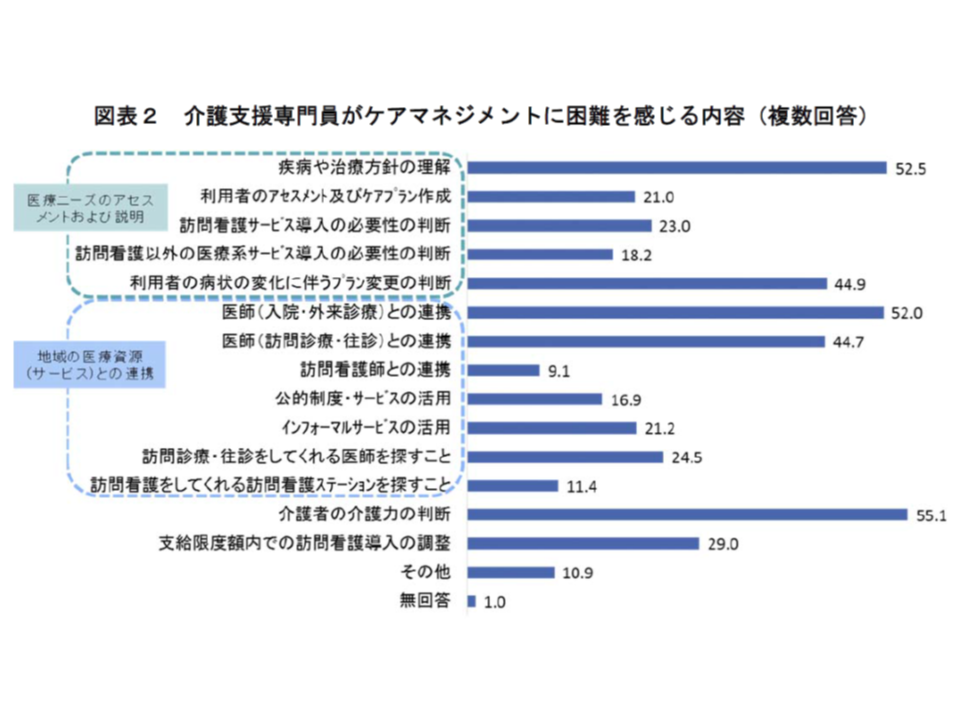
そこで日看協では、主に▼ケアマネ、訪問看護師をはじめ、在宅医療・介護サービス提供や調整に携わる医療職・介護職▼自治体の在宅医療・介護の体制整備事業の担当者▼医療・介護職種を対象とした相談支援事業や教育研修事業に携わる担当者・事業者―を対象に、「ケアマネが利用者の医療ニーズに関する課題を地域の訪問看護師等に相談し、支援・助言を円滑に受けられる」ことを目指し、手引きを作成しました。
まず手引きでは、日看協の実施した「電話相談や同行訪問によりケアマネに支援・助言を行う相談支援モデル事業」(267件:電話相談142件、対面相談49件、同行訪問63件、 メール・FAX13件)の中から事例を紹介しています。
利用者の抱える主な疾患としては、▼認知症(アルツハイマー病を含む):32.6%▼悪性新生物:24.0%▼脳血管疾患(脳梗塞、くも膜下出血など):18.0%▼精神疾患(うつ、統合失調症):14.2%―などが多く、医療的処置(複数)としては▼服薬管理(薬の飲みすぎ、飲み忘れへの対応等):38.6%▼排便コントロール:11.2%▼酸素療養:7.9%▼カテーテル(留置カテーテル等の管理):6.7%▼褥瘡の処置:6.7%▼注射・点滴の管理:6.4%▼創傷処置:5.2%―などがなされている状況です。
ケアマネからの相談事項(複数)としては、▼疾患や治療方針の理解:46.9%▼訪問看護サービス導入の必要性の判断:39.7%▼医師(入院・外来診療)との連携:39.1%▼訪問看護師との連携:30.2%▼利用者や家族・介護者への訪問看護の必要性の説明:26.8%▼利用者のアセスメント及びケアプラン作成:23.5%―などとなっています。
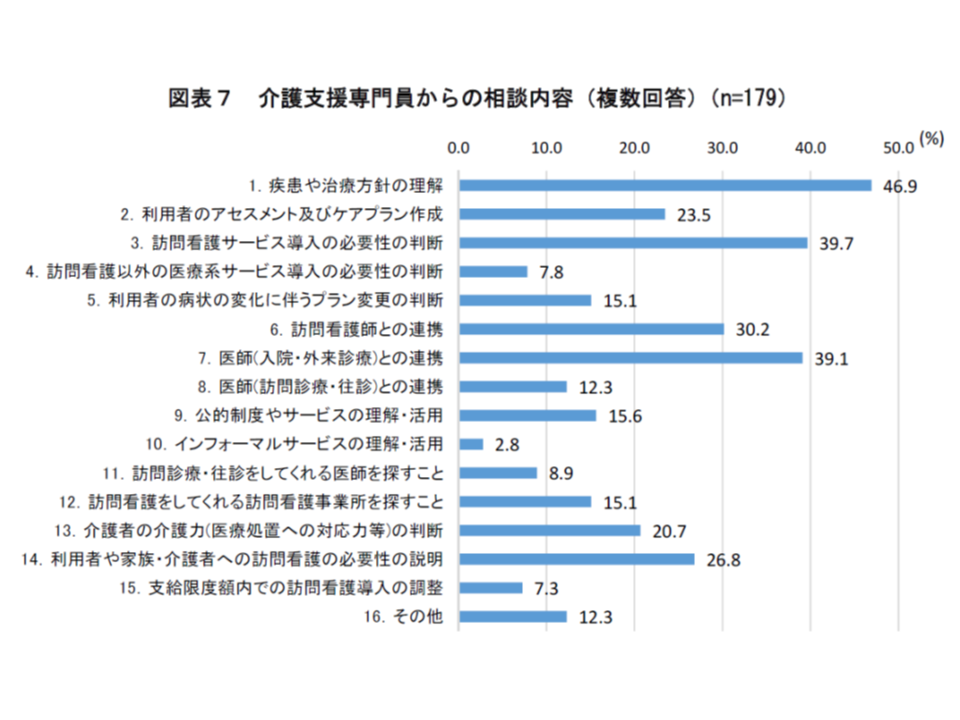
訪問看護は、上述したように「医療保険サービス」と「介護保険サービス」の双方にまたがり、また利用者の状態等によって利用可能回数が異なるなど、複雑な制度となっています。また、具体的にどういった内容のサービス提供が可能なのか把握しにくい場合もあるようです。あるケアマネからは「通院で点滴を受けている利用者がいるが、歩行に支障がある。訪問看護での点滴は可能か」との相談があったといいます。これに対し、「利用者・家族が訪問看護に同意し、主治医から指示書が交付されれば点滴の実施は可能である」ことを答えるとともに、「通院困難であれば他の支援も必要かもしれない。一度、訪問看護師による面談とアセスメントを行ってはどうか」と助言しています。
またアセスメントに関しては、あるケアマネから「がんに罹患した要介護者について、依然はデイサービスを利用していたが体調不良で中止してしまった。主治医受診に同行したが、病状を十分に把握できなかった。在宅サービス再開について助言が欲しい」との要望がありました。この相談に対しては、▼病状は安定している▼認知症があり昼夜が逆転しがちである―という情報も踏まえて、「デイサービスを再開して日中の活動量を増やし、夜間に睡眠できるようにしてはどうか」「病状管理や家族の介護相談のためにも、週に1回程度の訪問看護を導入してはどうか」とアドバイスしたといいます(家族の同意を得て、訪問看護を後に導入)。
さらに状態悪化で入院し、治療終了後に退院する場合には、▼本人の疾患・状態の把握▼今後の変化予測▼本人や家族の意向確認▼退院した病院との情報共有▼在宅でのサービスの利用調整―など、ケアマネの役割が非常に多岐にわたります。この点、やはり訪問看護師等の支援によって、ケアマネ負担を軽減するとともに、安心してケアマネジメントを行うことが可能になります(結果、ケアの質向上にもつながる)。例えば、認知症の要介護者ががんで入院治療し、退院する際に、あるケアマネから「廃用症候群で移動や排せつに一部解除が必要である。退院カンファランス当日に退院し、退院時サマリーもない」として、訪問看護師に相談がありました。これを受け、看護師から病院に情報提供を依頼するとともに、利用者宅を同行訪問し、「がんの進行で痛みや腹水貯留などが生じる恐れがあり、訪問看護の導入でこれらに対応できる」「福祉用具の導入も検討してはどうか」とアドバイスしています。
こうした相談・支援事業に対し、現場ケアマネは▼今後の自身の行動や判断に活かせる助言が得られた:50.3%▼疾患や治療方針に対する理解を深められた:49.2%▼訪問看護サービス導入の必要性の判断ができた:36.3%▼利用者の病状の変化に伴うプラン変更の判断ができた:36.3%▼医師(入院・外来診療)との連携ができた:36.3%▼利用者や家族・介護者に訪問看護の必要性を説明できた:27.9%▼.自分が把握していなかった課題を発見できた:27.9%―などの効果を感じています。
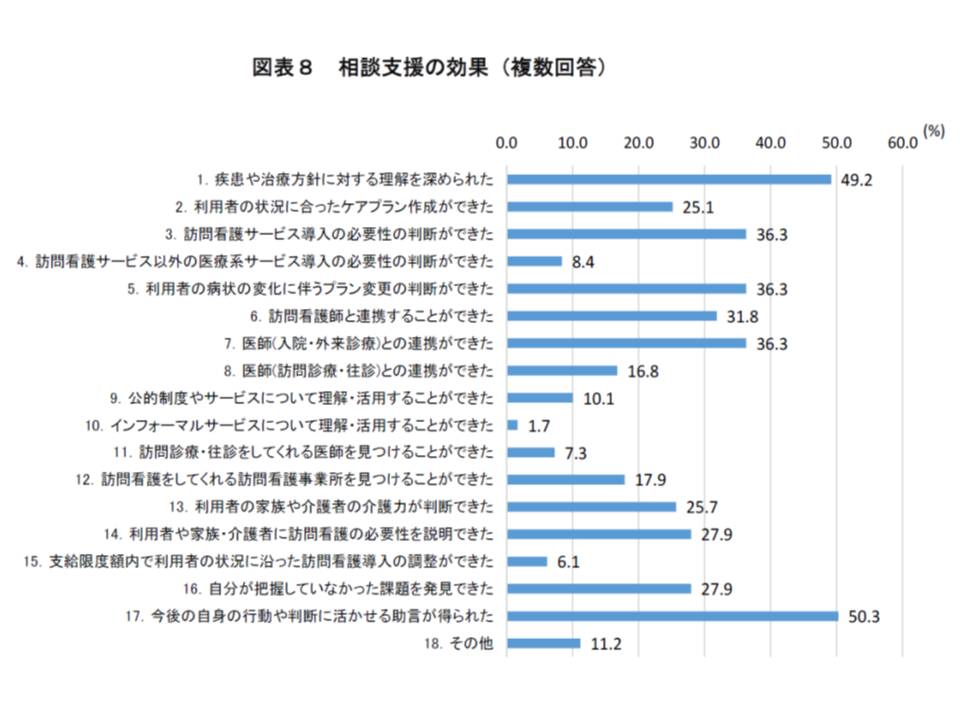
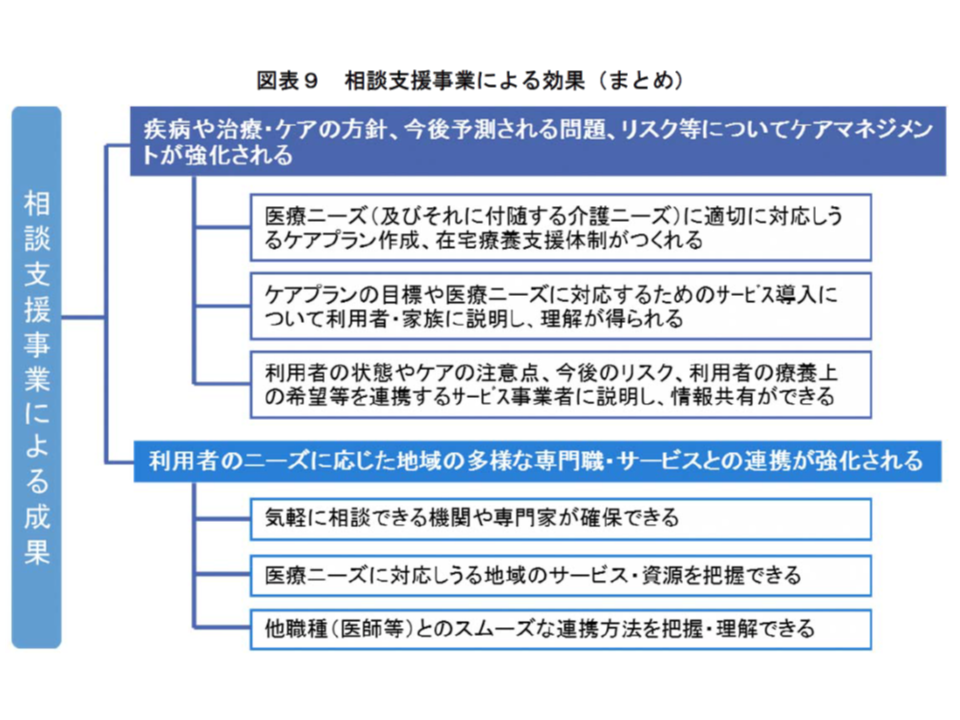
効果に鑑みれば、医療機関や訪問看護ステーション、地域包括支援センターなどに、ケアマネから日常的に相談・支援を行える環境の整備、さらには個別ケースに十分に対応できるよう「必要に応じて訪問看護師等が同行訪問する」環境の整備が必要と考えられます。日看協では、相談・支援を「モデル事業」にとどめず「事業化する」ことも併せて提言しています。
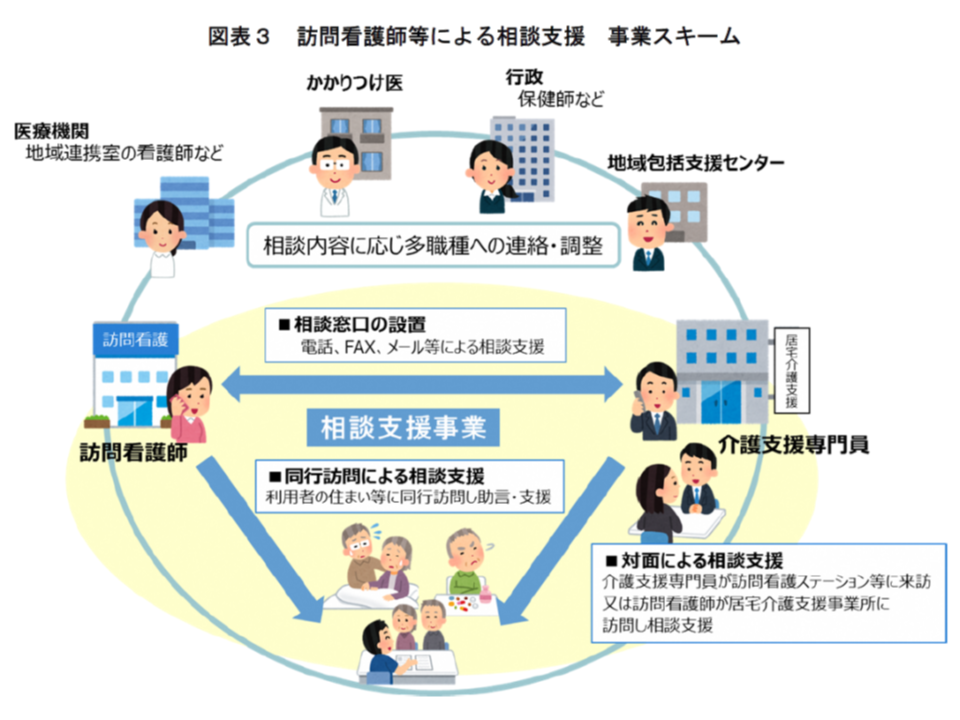
この点、山梨県では県看護協会に委託し、2017年度からの5か年計画で、県内の訪問看護師等を対象とした「トータルサポートマネジャー養成事業」を実施。トータルサポートマネジャーは、これまで見てきたようなケアマネ等への相談・支援を行うもので、全国で参考にすべき事例と言えます。
【関連記事】
訪問看護の裾野広げる「機能強化型3訪問看護ステーション」、中小民間病院で設置意向が強い—日看協
高度急性期から慢性期のいずれの機能でも、看護人材の育成・確保が大きな課題—日看協
72時間超の夜勤する看護師が多い病院では、離職率も高い—日看協
7割超の病院で看護部長が病院の経営方針策定に参画、500床以上では9割弱―日看協
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
ロボット支援手術を、胃がんや肺がん、食道がんなど12術式にも拡大―中医協総会 第384回(1)
2018年度改定、入院料の再編・統合、かかりつけ機能の評価拡充などが柱に―中医協総会 第382回(3)
かかりつけ機能持つ診療所など、初診料の評価アップへ―中医協総会 第382回(2)
7対1・10対1を再編し7つの急性期入院料を新設、重症患者割合が争点―中医協総会 第382回(1)
【2018年度診療報酬改定総点検3】複数医療機関による訪問診療をどこまで認めるべきか
【2018年度診療報酬改定総点検2】ICTの利活用を推進、オンライン診察等の要件はどうなる
【2018年度診療報酬改定総点検1】入院料を再編・統合、診療実績による段階的評価を導入
2018年度改定、年明けからの個別協議に向け各側がスタンスを表明―中医協総会
麻酔科医の術前術後管理の重要性を勘案し、麻酔管理料の評価充実へ―中医協総会 第379回
「専従」要件の弾力運用、非常勤リハビリスタッフの「常勤換算」を認める―中医協総会 第378回
かかりつけ薬剤師の推進目指すが、「かかりつけ」を名乗ることへの批判も―中医協総会 第377回(5)
介護施設を訪問して入所者を看取った場合の医療機関の評価を拡充―中医協総会 第377回(4)
腹膜透析や腎移植、デジタル画像での病理診断などを診療報酬で推進―中医協総会 第377回(3)
療養病棟入院料も再編、20対1看護、医療区分2・3割合50%がベースに―中医協総会 第377回(2)
「入院前」からの外来で行う退院支援、診療報酬で評価―中医協総会 第377回(1)
薬剤9.1%、材料7.0%の価格乖離、診療報酬本体プラス改定も―中医協総会 第376回(3)
退院支援加算2でも、地域連携診療計画加算の算定を可能に―中医協総会 第376回(2)
7対1から療養までの入院料を再編・統合、2018年度は歴史的大改定―中医協総会 第376回(1)
抗菌剤の適正使用推進、地域包括診療料などの算定促進を目指す—第375回 中医協総会(2)
退院支援加算1、「ICT活用した面会」などを弾力的に認める—第375回 中医協総会(1)
安定冠動脈疾患へのPCI、FFR測定などで「機能的虚血」確認を算定要件に—中医協総会374回(1)
地域包括ケア病棟の評価を2分、救命救急1・3でも看護必要度を測定—中医協総会(2)
7対1・10対1基本料を再編・統合し、新たな入院基本料を創設へ―中医協総会(1)
内科などの有床診療所、より柔軟に介護サービス提供可能に―中医協総会(2)
療養病棟入院基本料、2018年度改定で「療養1」に一本化—中医協総会(1)
訪問看護ステーション、さらなる機能強化に向けた報酬見直しを—中医協総会(2)
病院に併設する訪問看護ステーション、手厚く評価をすべきか—中医協総会(1)
診療報酬でも、「同一・隣接建物に住む患者」への訪問で減算などを検討—中医協総会(1)
紹介状なしに外来受診した場合の特別負担、500床未満の病院にも拡大へ—中医協総会(3)
非常勤医師を組み合わせて「常勤」とみなす仕組みを拡大へ—中医協総会(2)
2016年度改定後に一般病院の損益比率は▲4.2%、過去3番目に悪い—中医協総会(1)
保湿剤のヒルドイド、一部に「極めて大量に処方される」ケースも―中医協総会(3)
生活習慣病管理料、エビデンスに基づく診療支援の促進を目指した見直し―中医協総会(2)
ICT機器用いた遠隔診察、対象疾患や要件を絞って慎重に導入を―中医協総会(1)
臓器移植後の長期入院、患者からの「入院料の15%」実費徴収禁止の対象に―中医協総会
要介護者への維持期リハ、介護保険への完全移行「1年延期」へ―中医協総会(2)
回復期リハ病棟のアウトカム評価、次期改定で厳格化すべきか—中医協総会(1)
統合失調症治療薬クロザピン使用促進に向け、精神療養の包括範囲を見直し—中医協総会(2)
向精神薬の処方制限を2018年度改定で強化、薬剤種類数に加え日数も制限へ—中医協総会(1)
医療安全管理部門への「専従医師」配置を診療報酬で評価すべきか―中医協総会(2)
医療体制の体制強化で守れる命がある、妊婦への外来医療など評価充実へ―中医協総会(1)
抗菌薬適正使用に向けた取り組みや医療用麻薬の投与日数をどう考えるか—中医協総会(2)
小児入院医療管理料、がん拠点病院加算と緩和ケア診療加算を出来高評価に—中医協総会
レセプトへの郵便番号記載、症状詳記添付の廃止、Kコードの大幅見直しなど検討—中医協総会
認知症治療病棟でのBPSD対策や入退院支援の在り方などを検討—中医協総会
2018年度から段階的に診療報酬請求事務の効率化や、診療データ活用などを進める—中医協総会
地域包括ケア病棟、「病院の規模」や「7対1の有無」などと関連させた議論に—中医協総会(1)
医療療養2、介護医療院などへの移行に必要な「経過措置」を検討—中医協総会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
複数医療機関による訪問診療を認めるべきか、患者の状態に応じた在宅医療の報酬をどう考えるか—中医協(1)
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
生活習慣病の重症化予防、かかりつけ医と専門医療機関・保険者と医療機関の連携を評価―中医協総会(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
7対1・10対1入院基本料、看護配置だけでなくパフォーマンスも評価する報酬体系に―中医協総会(1)
主治医機能に加え、日常生活から在宅までを診る「かかりつけ医機能」を評価へ―中医協総会(1)
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
2018年度改定に向け入院医療の議論も始まる、機能分化に資する入院医療の評価を検討―中医協総会(1)
2018年度改定に向けた議論早くも始まる、第1弾は在宅医療の総論―中医協総会





