股関節手術、血管損傷等による出血リスク高く、目視での出血確認困難な点踏まえ出血時対応等の事前準備を―医療安全調査機構の提言(18)
2023.9.20.(水)
股関節手術に起因する死亡事例は稀だが、、血管損傷等による出血リスクが高く、目視での出血確認が難しい点など踏まえ、「出血時対応」などの事前準備を万全に行うことが事故防止のために強く求められる—。
日本で唯一の医療事故調査・支援センター(以下、センター)である日本医療安全調査機構は9月13日に18回目の「医療事故の再発防止に向けた提言」として『股関節手術を契機とした出血に係る死亡事例の分析』を作成・公表しました(機構のサイトはこちら))。
目視での出血確認が難しいという、一般外科手術との違いを十分に認識せよ
2015年10月から【医療事故調査制度】がスタートしています。
すべての医療機関等(病院、診療所、助産所)において、「管理者(院長など)が予期しなかった、医療に起因する(疑いを含む)死亡・死産」のすべてをセンターに報告することを義務付けるものです。事故の原因・背景を詳しく調査・分析して「再発防止策」を構築。それを医療現場に広く共有することで医療安全の確保・向上を狙う仕組みで、事故事例を集積・分析する中で「具体的な再発防止策などを構築」していくことがセンターに課せられた重要な役割の1つとなっています。
センターは、今般、「股関節手術を契機とした出血に係る死亡事例」を分析し、18回目の医療事故再発防止策として提言を行いました。
◆過去の提言に関する記事
(1)中心静脈穿刺合併症に係る死亡の分析―第1報―
(2)急性肺血栓塞栓症に係る死亡の分析
(3)注射剤によるアナフィラキシーに係る死亡事例の分析
(4)気管切開術後早期の気管切開チューブ逸脱・迷入に係る死亡事例の分析
(5)腹腔鏡下胆嚢摘出術に係る死亡事例の分析
(6)栄養剤投与目的に行われた胃管挿入に係る死亡事例の分析
(7)一般・療養病棟における非侵襲的陽圧換気(NPPV)及び気管切開下陽圧換気(TPPV)に係る死亡事例の分析
(8)救急医療における画像診断に係る死亡事例の分析
(9)入院中に発生した転倒・転落による頭部外傷に係る死亡事例の分析
(10)大腸内視鏡検査等の前処置に係る死亡事例の分析
(11)肝生検に係る死亡事例の分析
(12)胸腔穿刺に係る死亡事例の分析
(13)胃瘻造設・カテーテル交換に係る死亡事例の分析
(14)カテーテルアブレーションに係る 死亡事例の分析
(15)薬剤誤投与に係る死亡事例の分析
(16)頸部手術に起因した気道閉塞に係る死亡事例の分析
(17)中心静脈カテーテル挿入・抜去に係る死亡事例の分析—第2報(改訂版)—
股関節手術に起因する死亡事例は稀(医療事故報告制度では20例)ですが、機構では▼全国の様々な規模の医療機関で行われている▼予備力の低下した高齢者を対象とすることが多い▼術野から目視での確認が困難な血管を損傷するリスクを伴う—ことを重視し、今回、以下の6項目の提言をまとめています。
(1)股関節手術では骨折部位、再手術などの術式、血液凝固能の低下により「出血量が増加」しやすい。また高齢、低体重、貧血、アルブミン低値であると出血に対する予備力が低く、ショックを来しやすい。術前にこれらのリスクを把握し、出血がショックに移行しないように「出血に備えた術前準備」を講じる【出血リスクの把握と術前準備】
(2)術式により予想される出血量、患者の体重から算出される循環血液量、院内の輸血用血液製剤の供給体制を勘案して、「患者ごとに輸血の準備開始や投与開始の目安(出血量、ヘモグロビン値など)を設定」する。術前のタイムアウトで設定した目安と輸血準備量を共有する【術前に共有する輸血開始の目安】
(3)ドリルやスクリューなどの回転する器具を挿入した際に血管損傷のリスクがある。回転する器具による血管損傷は、大腿骨接合術では大腿骨のスクリュー挿入部対側、人工股関節全置換術では寛骨臼の骨盤内側で生じることが多い。このため「出血を術野から目視で確認することが困難」であると認識する。【目視困難な血管を損傷するリスク】
(4)術中に輸液・輸血や昇圧薬投与を行っても血圧低下や頻脈などが持続する場合は、目視が困難な出血が生じている可能性がある。ショックインデックスを確認し、「1」を超える場合は出血性ショックが疑われるため、チーム全員で術中にタイムアウトを行い循環血液量を評価し対応する【術中の循環血液量の評価】
(5)術中の血圧低下や頻脈が手術を終了しても持続している時は、術中出血量が少 なくても大腿深動脈や骨盤内の血管を損傷している可能性がある。血圧低下などが持続する場合は、出血の有無を確認するため、手術室から帰室する際にCT検査や超音波検査の実施を検討する【手術室から帰室する際の画像確認】
(6)術後は、血圧低下や頻脈、尿量減少、頻呼吸などのショック徴候を観察し、ショックインデックスの上昇や出血量の増加、大腿部の腫脹、腰痛や腹痛があれば、出血性ショックを強く疑う。循環血液量を確保し原因検索と治療を開始する【術後の出血性ショックへの迅速な対応】
まず(1)では、▼股関節手術では出血量が増加しやすい▼高齢、低体重、貧血、アルブミン低値であると、出血への予備力が低くショックを来しやすい—ことを改めて確認。
そのうえで出血リスクに備えて「血液凝固能に関する関連診療科へのコンサルテーションを実施する」「十分な輸血血液を準備する」「綿密な術後管理計画を策定しておく(例えば血管外科や血管内治療が可能な放射線科などがない医療機関では、血管損傷や出血性ショッ クが疑われた場合に速やかに対応できるよう平時から支援病院などとの連携するなど)」「患者・家族へ術前に出血リスクに関する説明を行い、同意を得る」ことがまず重要であると訴えています。
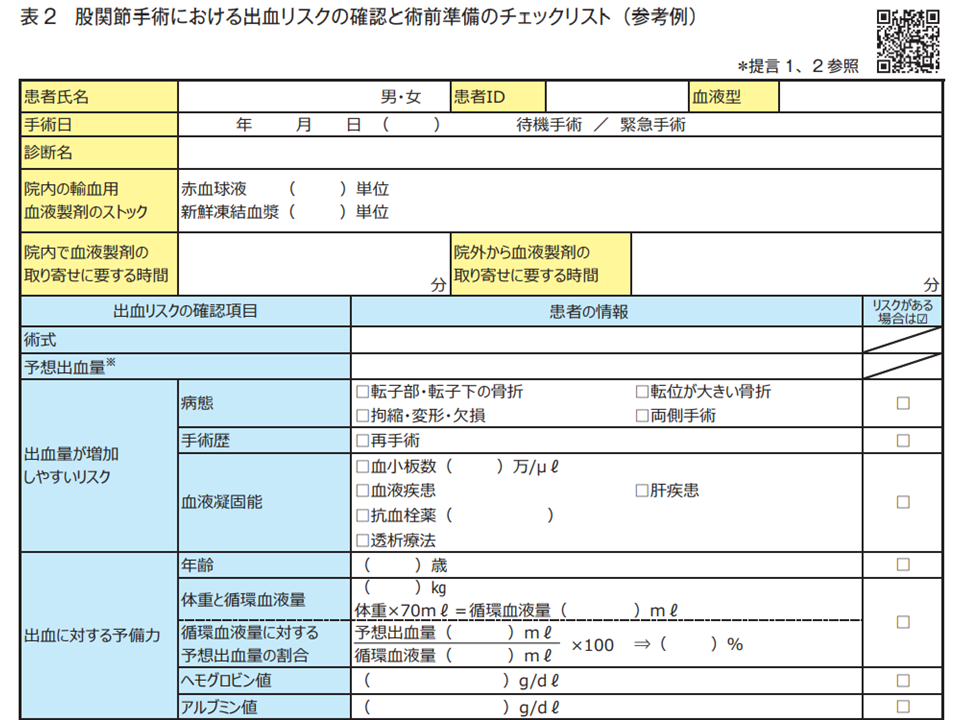
股関節手術後の出血チェックリスト1(医療事故防止提言(18)1 230913)
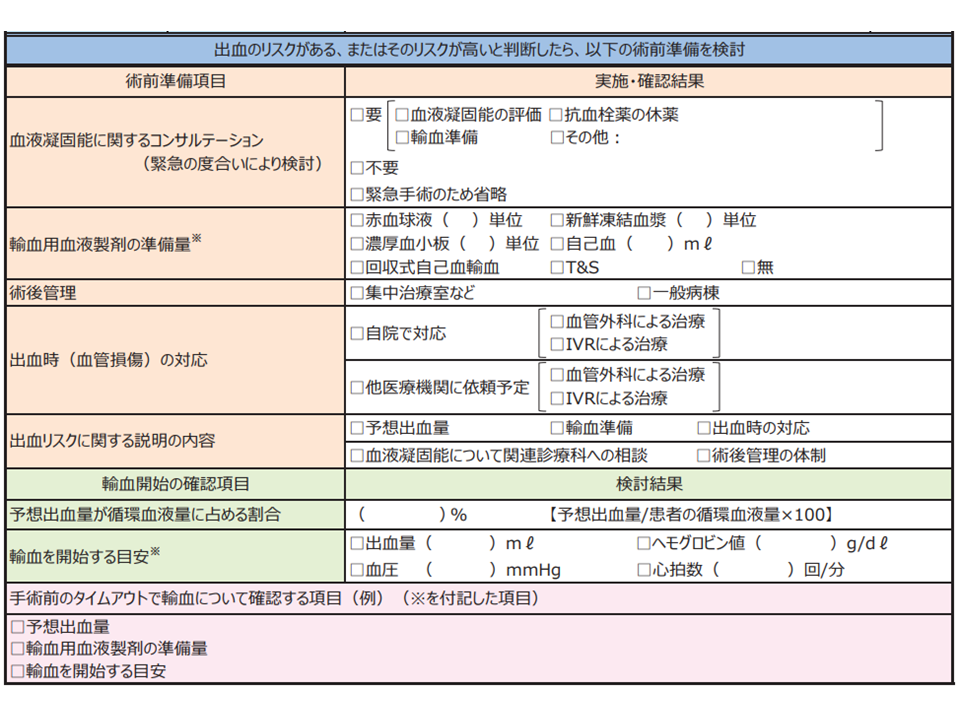
股関節手術後の出血チェックリスト2(医療事故防止提言(18)2 230913)
またこうしたリスクを踏まえて、(2)では、「輸血開始の目安」を各医療機関で設定し、それを術前に手術チーム全員で共有することを提案しています。「WHO安全な手術のためのガイドライン2009」では、手術チームで「皮膚切開前に大量出血のリスクを議論し、適切な静脈路の確保を確認する、必要時に血液製剤が利用可能であることを確認する」ことが推奨されています。
他方、(3)では「術野から目視で出血を確認することが困難である」事例が少なくない(ドリルやスクリューなどの血管損傷を招きやすい器具を、大腿深部の狭い空間などで使用することが多い)がという通常外科手術と大きく異なる点の確認を求めています。実際に死亡事例の多くは、術中には出血が確認されず、術後の画像や解剖などで大腿部や骨盤内に血管損傷や血腫が判明しています。
そこで機構では「血管損傷などを回避するための工夫」(ドリルやスクリューを挿入する際の安全域確保など)を紹介するとともに、医療機器メーカーへ「手術操作にあわせて血管の走行を確認できるシステム」「ドリルやスクリューの挿入方向や深度がリアルタイムに確認可能なナビゲーションや手術支援ロボット」などの開発を行うよう期待を寄せています。
関連して(4)では、「輸液・輸血や昇圧薬投与を行っても血圧低下や頻脈などが持続する」場合には(3)の「目視が困難な出血」が生じている可能性があるために、▼ショックインデックスを確認する(ショックインデックス1は臨床的に「循環血液量の約20%が失われた状態」であり、赤血球液の投与開始する目安の1つとなる、1を超えた場合には出血性ショックが生じている可能性がある)▼術中にタイムアウトをチーム全員で行う▼循環血液量を評価する▼止血対応を行う—ことを提案。
あわせて関係医学会に「術中に血管損傷を疑った時の診断方法」「血管損傷が判明した時の対応方法」の検討を求めています(現在の関係ガイドラインには記載がない)。
さらに(5)でも、(3)の「目視が困難な出血」が生じている可能性を踏まえて、▼手術室から帰室する際にCT検査などを実施する(術中に止血処置を実施した場合でも、血圧低下などが持続していれば、出血が継続している可能性がある)▼血管損傷に対しては、血管外科・放射線科らの専門医に出血部位の判断や治療方針の検討を依頼する▼出血が確認された場合には、造影CT検査(動脈相、静脈相を撮像)や血管造影検査を行い、動脈性の出血であれば直達術や血管内治療によるコイル塞栓など、関係診療科を交えた速やかに対応策を協議し、実施する—ことを提案。
他方(6)では、▼ショック徴候(血圧低下、頻脈、尿量減少、末梢冷感、頻呼吸、意識障害など)の観察▼ショックインデックスの確認▼術後の尿量やドレーン出血量の把握▼出血性ショックが疑われた際の、循環血液量の確保と出血部位への対応—の重要性を改めて強調しています。

股関節手術後の観察項目(医療事故防止提言(18)3 230913)
このほか機構では、学会に対し▼股関節手術における血管損傷に対する診断・対応方法の検討▼股関節手術を受ける患者への説明のあり方の検討▼術前に血管走行を把握するための造影CT検査を推奨する症例の明示—を求めたほか、厚生労働省に対し「人工股関節全置換術における寛骨臼の形成や確実なインプラント固定を支援する手術用ロボット手術ユニット(保険適用済)を普及するための診療報酬設定」を要望しています。
【関連記事】
2023年8月までに2789件の医療事故報告、事故全体の87.2%で院内調査が完了—日本医療安全調査機構
2023年7月までに2758件の医療事故報告、初めて「助産所」からの事故報告あり—日本医療安全調査機構
2023年6月までに2719件の医療事故が報告され、うち87%で事故発生医療機関における院内調査が完了—日本医療安全調査機構
2023年5月までに2686件の医療事故が報告され、うち87%で事故発生医療機関での院内調査完了—日本医療安全調査機構
2023年4月までに2661件の医療事故が報告され、うち86.7%で事故発生医療機関での院内調査完了—日本医療安全調査機構
2023年3月までに2632件の医療事故が報告され、うち87%で事故発生医療機関での院内調査完了—日本医療安全調査機構
人口100万人あたり医療事故報告件数、2022年は宮崎県が最多!手術・分娩に起因する事故が依然多い!―日本医療安全調査機構
2023年2月までに2606件の医療事故(死亡・死産)報告があり、86.5%で事故発生医療機関での院内調査完了—日本医療安全調査機構
中心静脈カテーテルに関連する「事故防止」の提言を充実、医療機関管理者が組織的管理を行い事故防止目指せ—医療安全調査機構の提言(17)
2023年1月までに2579件の医療事故(死亡・死産)報告、うち86.6%で事故発生医療機関の院内調査が完了—日本医療安全調査機構
2022年12月までに2548件の医療事故(死亡・死産)が報告され、87.2%で事故発生医療機関の院内調査が完了—日本医療安全調査機構
2022年11月までに2518件の医療事故が報告され87.6%で院内調査完了、病院サイドの制度理解も重要テーマ—日本医療安全調査機構
2022年10月までに2485件の医療事故が報告され87.7%で院内調査完了、病院サイドの制度理解も重要な検討テーマ—日本医療安全調査機構
2022年9月までに2451件の医療事故が報告され87.6%で院内調査完了、病院サイドの制度理解も求められている—日本医療安全調査機構
2022年8月までに2428件の医療事故が報告され87.6%で院内調査完了、コロナ第7波の影響は限定的—日本医療安全調査機構
2022年7月までに2404件の医療事故が報告され87.7%で院内調査完了、国民の制度理解とともに医療サイドの努力も必要―日本医療安全調査機構
医療安全の向上に向け、例えば医療機関管理者(院長など)の「医療事故に関する研修」参加など促していくべき—第8次医療計画検討会(1)
2022年6月までに2374件の医療事故が報告され、うち87.7%で院内調査完了、6月の報告減の理由はどこに・・・?―日本医療安全調査機構
2022年5月までに2357件の医療事故が報告される、コロナ感染症落ち着き事故件数も増加―日本医療安全調査機構
2022年4月までに2328件の医療事故が報告され88.2%で院内調査完了、調査スピードさらにアップ―日本医療安全調査機構
2022年3月までに2305件の医療事故報告、このうち87.6%で院内調査が完了済!―日本医療安全調査機構
2022年2月までに2286件の医療事故報告、コロナオミクロン株拡大の影響で報告件数など激減―日本医療安全調査機構
2022年1月までに2271件の医療事故報告あり86.4%で院内調査完了、再発防止への取り組み加速―日本医療安全調査機構
2021年12月までに2248件の医療事故が報告され86.2%で院内調査完了、再発防止への取り組み進む―日本医療安全調査機構
2021年11月までに2223件の医療事故あり85.9%で院内調査が完了、再発防止に向けた動き加速―日本医療安全調査機構
2021年10月までに2201件の医療事故、一般国民にも医療事故調査制度浸透の可能性あり―日本医療安全調査機構
2021年9月までに2174件の医療事故・84.8%で院内調査済、コロナ第5波の影響で報告・調査件数が大幅減―日本医療安全調査機構
2021年8月までに2156件の医療事故・84.8%で院内調査完了、コロナ第5波の影響は小さいか―日本医療安全調査機構
2021年7月までに2126件の医療事故が報告され、うち84.9%で院内調査が完了―日本医療安全調査機構
医療事故の報告・相談件数が6月に入り増加、2015年10月からの累計で2092件の医療事故報告―日本医療安全調査機構
コロナ第4波で医療事故の報告件数・相談件数などが4月・5月と大幅減―日本医療安全調査機構
2021年4月、コロナ第4波で医療事故報告件数・相談件数等が再び大幅減―日本医療安全調査機構
2021年3月で医療事故報告が2000件台に乗る、85.1%で院内調査が完了―日本医療安全調査機構
2021年2月までに医療事故の84.8%で院内調査完了、新型コロナ第3波の落ち着きとともに事故報告・相談なども増加―日本医療安全調査機構
2021年1月までに医療事故の84.8%で院内調査完了、新型コロナ第3波に伴い事故報告・相談など明らかに減少―日本医療安全調査機構
2020年12月までに医療事故の84.3%で院内調査完了、新型コロナ第3波で再び事故報告など減少か―日本医療安全調査機構
2020年11月までに医療事故の83.8%で院内調査が完了、「院内調査」が順調に進んでいるか注視を―日本医療安全調査機構
2020年10月の医療事故報告件数、3月以前の水準に戻る―日本医療安全調査機構
2020年4-9月の医療事故、3月以前に比べて18%減少、新型コロナによる患者減の影響か―日本医療安全調査機構
2020年8月の医療事故は24件、医療現場は平時に戻りつつあるが、さらなる観察が必要―日本医療安全調査機構
2020年7月の医療事故は30件、報告件数等は増加傾向にあり、医療現場は平時に戻りつつある―日本医療安全調査機構
2020年6月の医療事故は26件、4・5月に比べ報告件数は増加し、医療現場は平時に戻りつつある―日本医療安全調査機構
2020年5月の医療事故は15件、新型コロナで入院患者減・手術減等が生じている影響か―日本医療安全調査機構
2020年4月の医療事故は19件、内科で3件、整形外科・循環器・産婦人科で各2件など―日本医療安全調査機構
2020年3月の医療事故は31件、消化器科で7件、内科・脳神経外科で各4件など―日本医療安全調査機構
2020年2月の医療事故は37件、消化器科で7件、内科・循環器内科で各5件など―日本医療安全調査機構
2020年1月の医療事故は35件、外科と内科で各7件など―日本医療安全調査機構
2019年12月に医療事故が35件、整形外科と消化器科で各5件など―日本医療安全調査機構
2019年11月に医療事故が37件、外科で8件、内科・整形外科で6件など―日本医療安全調査機構
2019年10月に医療事故が35件報告され、累計1535件に―日本医療安全調査機構
2019年8月末までに1472件の医療事故が生じ77%で院内調査完了、医療機関の調査スピードアップ―日本医療安全調査機構
2019年7月末までに1452件の医療事故、うち75.9%の事例では院内調査完了―日本医療安全調査機構
2019年6月末までに1420件の医療事故、院内調査スピードがさらに加速し75.4%で調査完了―日本医療安全調査機構
2019年5月末までに1380件の医療事故、院内調査スピードが加速し74.9%で調査終了―日本医療安全調査機構
2019年4月末までに1342件の医療事故、院内調査スピードは再び増し74.8%で調査完了―日本医療安全調査機構
2019年3月末までに1308件の医療事故、制度が国民に浸透する中で「正しい理解」に期待―日本医療安全調査機構
2019年2月末までに1284件の医療事故、院内調査完了は73.9%で変わらず―日本医療安全調査機構
2019年1月末までに1260件の医療事故、73.9%で院内調査完了―日本医療安全調査機構
医療事故の原因究明に向けた院内調査、「外部の第三者」の参画も重要テーマ―医療安全調査機構
2018年末までに1234件の医療事故、73.6%で院内調査が完了―日本医療安全調査機構
2018年11月までに1200件の医療事故、72.8%で院内調査が完了―日本医療安全調査機構
2018年10月までに1169件の医療事故、国民の制度理解が依然「最重要課題」―日本医療安全調査機構
2018年9月までに1129件の医療事故、国民の制度理解は依然進まず―日本医療安全調査機構
2018年8月までに1102件の医療事故報告、国民の制度理解が今後の課題―日本医療安全調査機構
2018年7月までに1061件の医療事故報告、うち71.2%で院内調査が完了―日本医療安全調査機構
医療事故調査、制度発足から1000件を超える報告、7割超で院内調査完了―日本医療安全調査機構
2018年5月までに997件の医療事故、うち69.9%で院内調査完了―日本医療安全調査機構
2018年4月までに965件の医療事故、うち68.5%で院内調査完了―日本医療安全調査機構
2018年3月までに945件の医療事故が報告され、67%で院内調査完了―日本医療安全調査機構
2018年2月までに912件の医療事故報告、3分の2で院内調査が完了―日本医療安全調査機構
2018年1月までに888件の医療事故が報告され、65%超で院内調査が完了―日本医療安全調査機構
2017年末までに857件の医療事故が報告され、63.8%で院内調査が完了―日本医療安全調査機構
2017年9月までに751件の医療事故が報告、院内調査は63.4%で完了―日本医療安全調査機構
2017年8月までに716件の医療事故報告、院内調査のスピードは頭打ちか―日本医療安全調査機構
2017年7月までに674件の医療事故が報告され、63.5%で院内調査完了―日本医療安全調査機構
2017年6月までに652件の医療事故が報告され、6割超で院内調査が完了―日本医療安全調査機構
2017年5月までに624件の医療事故が報告され、6割超で院内調査完了―日本医療安全調査機構
2017年4月までに601件の医療事故が報告、約6割で院内調査が完了―日本医療安全調査機構
2017年2月までに546件の医療事故が報告、過半数では院内調査が完了済―日本医療安全調査機構
2017年1月までに517件の医療事故が報告、半数で院内調査が完了―日本医療安全調査機構
2016年12月までに487件の医療事故が報告され、46%超で院内調査が完了―日本医療安全調査機構
2016年11月に報告された医療事故は30件、全体の45%で院内調査が完了―日本医療安全調査機構
2016年10月に報告された医療事故は35件、制度開始からの累計で423件―日本医療安全調査機構
2016年8月に報告された医療事故は39件、制度開始からの累計で356件―日本医療安全調査機構
2016年7月に報告された医療事故は32件、制度開始からの累計で317件―日本医療安全調査機構
2016年6月に報告された医療事故は34件、制度開始からの累計では285件―日本医療安全調査機構
制度開始から半年で医療事故188件、4分の1で院内調査完了―日本医療安全調査機構
医療事故に該当するかどうかの判断基準統一に向け、都道府県と中央に協議会を設置―厚労省
医療事故調査制度、早ければ6月にも省令改正など行い、運用を改善―社保審・医療部会
医療事故調査制度の詳細固まる、遺族の希望を踏まえた事故原因の説明を―厚労省
中心静脈穿刺は致死的合併症の生じ得る危険手技との認識を—医療安全調査機構の提言(1)
急性肺血栓塞栓症、臨床症状に注意し早期診断・早期治療で死亡の防止—医療安全調査機構の提言(2)
過去に安全に使用できた薬剤でもアナフィラキシーショックが発症する—医療安全調査機構の提言(3)
気管切開術後早期は気管切開チューブの逸脱・迷入が生じやすく、正しい再挿入は困難—医療安全調査機構の提言(4)
胆嚢摘出術、画像診断・他診療科医師と協議で「腹腔鏡手術の適応か」慎重に判断せよ—医療安全調査機構の提言(5)
胃管挿入時の位置確認、「気泡音の聴取」では不確実—医療安全調査機構の提言(6)
NPPV/TPPVの停止は、自発呼吸患者でも致命的状況に陥ると十分に認識せよ―医療安全調査機構の提言(7)
救急医療での画像診断、「確定診断」でなく「killer diseaseの鑑別診断」を念頭に―医療安全調査機構の提言(8)
転倒・転落により頭蓋内出血等が原因の死亡事例が頻発、多職種連携で防止策などの構築・実施を―医療安全調査機構の提言(9)
「医療事故再発防止に向けた提言」は医療者の裁量制限や新たな義務を課すものではない―医療安全調査機構
大腸内視鏡検査前の「腸管洗浄剤」使用による死亡事例が頻発、リスク認識し、慎重な適応検討を―医療安全調査機構の提言(10)
「肝生検に伴う出血」での死亡事例が頻発、「抗血栓薬内服」などのハイリスク患者では慎重な対応を―医療安全調査機構の提言(11)
胸腔穿刺で心臓等損傷する死亡事故、リスクを踏まえた実施、数時間後に致命的状態に陥る可能性踏まえた経過観察を―医療安全調査機構の提言(12)
抗血栓療法中・低栄養患者は胃瘻造設リスク高、術後出血や腹膜炎等の合併症に留意を―医療安全調査機構の提言(13)
カテーテルアブレーション治療、心タンポナーデなど重篤リスクにも留意した体制整備を―医療安全調査機構の提言(14)
死亡医療事故の2割弱は薬剤誤投与に起因、処方から投与まで各場面で正しい薬剤かチェックを―医療安全調査機構の提言(15)
患者の訴え・患部観察により「頸部手術後の気道閉塞」徴候把握し、迅速な対応を―医療安全調査機構の提言(16)
人口100万人あたり医療事故報告件数は三重・京都が最多、投薬・注射に起因する死亡事故急増―日本医療安全調査機構
人口100万人あたり医療事故報告件数、4年連続で宮崎県がトップ―日本医療安全調査機構
医療事故調査制度発足から丸5年、大規模病院ほど「病床当たり事故件数」多い―日本医療安全調査機構
人口100万人あたり医療事故報告件数、2017・18・19と宮崎県がトップ、地域差の分析待たれる―日本医療安全調査機構
医療事故調査制度スタートから丸4年、累計1500件の医療事故が報告される―日本医療安全調査機構
医療事故調査、事故全体の7割超で院内調査が完了しているが、調査期間は長期化傾向―日本医療安全調査機構





