肺動脈カテーテルには血管損傷のリスクも、必要性を十分に評価し、低い場合は代替手段検討を―医療安全調査機構の提言(19)
2024.3.5.(火)
肺動脈カテーテル挿入・抜去に際し、血管損傷などのリスクもあり、死亡事例も生じている。開心術患者に一律に実施するのではなく、必要性を十分に評価し、必要性が低い場合には代替手段も検討する必要がある—。
また、【肺動脈損傷の予防と対応】、【肺動脈カテーテルの縫込みの予防と対応】の具体策も整理しており、十分に参考にしてほしい—。
日本で唯一の医療事故調査・支援センター(以下、センター)である日本医療安全調査機構は2月28日に19回目の「医療事故の再発防止に向けた提言」として『肺動脈カテーテルに係る死亡事例の分析 第1部開心術編/第2部検査編』を作成・公表しました(機構のサイトはこちら)。
学会調査では「開心術時に肺動脈カテーテルがルーティンに使用しいる」状況が伺える
2015年10月から【医療事故調査制度】がスタートしています。
すべての医療機関等(病院、診療所、助産所)において、「管理者(院長など)が予期しなかった、医療に起因する(疑いを含む)死亡・死産」のすべてをセンターに報告することを義務付けるものです。事故の原因・背景を詳しく調査・分析して「再発防止策」を構築。それを医療現場に広く共有することで医療安全の確保・向上を狙う仕組みで、事故事例を集積・分析する中で「具体的な再発防止策などを構築」していくことがセンターに課せられた重要な役割の1つとなっています。
センターは、今般、「肺動脈カテーテルに係る死亡事例」を分析し、19回目の医療事故再発防止策として提言を行いました。
◆過去の提言に関する記事
(1)中心静脈穿刺合併症に係る死亡の分析―第1報―
(2)急性肺血栓塞栓症に係る死亡の分析
(3)注射剤によるアナフィラキシーに係る死亡事例の分析
(4)気管切開術後早期の気管切開チューブ逸脱・迷入に係る死亡事例の分析
(5)腹腔鏡下胆嚢摘出術に係る死亡事例の分析
(6)栄養剤投与目的に行われた胃管挿入に係る死亡事例の分析
(7)一般・療養病棟における非侵襲的陽圧換気(NPPV)及び気管切開下陽圧換気(TPPV)に係る死亡事例の分析
(8)救急医療における画像診断に係る死亡事例の分析
(9)入院中に発生した転倒・転落による頭部外傷に係る死亡事例の分析
(10)大腸内視鏡検査等の前処置に係る死亡事例の分析
(11)肝生検に係る死亡事例の分析
(12)胸腔穿刺に係る死亡事例の分析
(13)胃瘻造設・カテーテル交換に係る死亡事例の分析
(14)カテーテルアブレーションに係る 死亡事例の分析
(15)薬剤誤投与に係る死亡事例の分析
(16)頸部手術に起因した気道閉塞に係る死亡事例の分析
(17)中心静脈カテーテル挿入・抜去に係る死亡事例の分析—第2報(改訂版)—
(18)股関節手術を契機とした出血に係る死亡事例の分析—
肺動脈カテーテルの挿入・抜去の操作において死亡に至る事態が発生することは稀ですが、センターに複数の死亡事例が報告されていることから、その重大性に鑑みて今般の提言がまとめられました。「開心術」について5項目、「検査」について3項目の提言を行っています。
【開心術】
(1)肺動脈カテーテルの使用は致死的合併症のリスクを有するため、開心術全症例に一律に挿入するのではなく、肺動脈カテーテルを挿入する必要性とリスクを評価し「適応」を検討する
(2)《肺動脈損傷を防ぐための操作》人工心肺開始に伴う心腔内容量減少や、手術中の心臓の脱転や圧排の操作により肺動脈カテーテルが意図せず前進する可能性がある。人工心肺開始前に右肺動脈主幹部近傍(肺門部付近)から3-5cm程度引き抜き、さらに肺動脈カテーテル先端圧に変化がないことを手術操作ごとに確認する
(3)《肺出血時の対応》手術中に肺出血を認めた場合は、まず気管支ブロッカーを挿入し対側肺への血液の流入を防ぐ。循環動態の安定と肺出血量の減少を目的としたECMO装着や経カテーテル的止血術あるいは肺葉切除などの外科的治療を検討する
(4)《閉胸前の確認》外科医は術野の縫合操作終了から閉胸までの間に、糸掛けを行ったすべての部位をつまみ上げるように持ち上げ、触診で肺動脈カテーテルが縫込まれていないか確認する。その後、麻酔科医は肺動脈カテーテルの可動性を確認し、同時に外科医は縫込みの可能性がある部位の引きつれがないか視診・触診で確認する
(5)《肺動脈カテーテル抜去時の対応》肺動脈カテーテル抜去時には「肺動脈カテーテルが縫込まれている」可能性を念頭に置き、抵抗に気づけるような速度でゆっくり引き抜く。わずかでも抵抗がある場合は抜去を中止し、X線透視などで確認を試みる。縫込みが疑われる場合には手術室で開胸し抜去する
【検査】
(6)肺動脈カテーテル検査は致死的合併症のリスクを伴う。肺高血圧症の確定診断や病型診断には必須であるが、術前検査などにおいては「心臓超音波検査で代用可能か」を検討する。高齢、女性、血液凝固異常、ステロイド薬の長期使用など肺動脈損傷および致死的出血のリスクを評価し、肺動脈カテーテル検査の必要性とリスクを踏まえ検査の適応を検討する
(7)肺動脈楔入圧が測定できない時に肺動脈内でバルーンの膨張と収縮を繰り返すと「たわんだカテーテルが末梢に進む」場合があるため、X線透視下でカテーテルの先端位置を観察しながら操作する
→カテーテル先端が末梢に迷入していると、適正容量であっても肺動脈を損傷する可能性があるため、ゆっくりと抵抗を感じながら空気を注入する。また、抵抗を感じなくても適正容量以上の空気の注入はしない
→ガイドワイヤーは可能な限り使用せず、やむを得ず使用する際は「肺動脈カテーテル先端よりガイドワイヤーが突出していない」ことを確認する。
→肺動脈楔入圧が測定できない場合には、固執せず「他の指標で代用する」ことを検討する
(8)肺動脈カテーテル検査中、咳嗽や血痰などの呼吸器症状を認めた場合は、まず肺動脈の損傷を疑い直ちに手技を中止する。血管造影で出血部位を特定し、経カテーテル的止血術などで止血を試みる
日本心臓血管外科学会による2019年の調査では「心臓手術の9割以上に肺動脈カテーテルを使用している医療機関」が72%を占めており、多くの医療機関で「開心術時に肺動脈カテーテルがルーティンに使用されている」状況が伺えます。
しかし、肺動脈カテーテルには「挿入に際して生じうる肺動脈損傷や心穿孔」などの合併症が報告され、死亡に至った症例も少なからず存在します。
このためセンターでは(1)として、「開心術全症例に一律に肺動脈カテーテルを挿入することは好ましくない」「予定している術式、予測される心停止時間、左室機能、右室機能、肺高血圧症や心不全の有無や程度などを考慮し、患者ごとに必要性を検討すべき」と強調。
あわせて「肺動脈カテーテル挿入の必要性が低いと判断した場合には、代用モニタ機器の使用を検討する」ことを提言しています(例えば、心拍出量は、経皮的動脈血酸素飽和度の測定器で測定する方法や観血的動脈圧波形による連続モニタで代用するなど)。
もっとも、現在の代用モニタ機器は、患者の病態により肺動脈カテーテルの測定値との乖離が生じる場合があるため、「肺動脈カテーテルと同等の情報が得られる非侵襲的モニタリング機器の研究・開発」に期待を寄せています。
また【肺動脈損傷の予防と対応】に関する提言として(2)(3)がなされています。
(2)では、肺動脈損傷を予防するために、▼挿入時には圧波形モニタとともに経食道心エコーなどで肺動脈カテーテル先端の位置を確認する(留置時に圧モニタが急上昇する時には、肺動脈カテーテルが血管壁に当たっている可能性などが考えられる)▼人工心肺開始前に、損傷の多い右肺動脈主幹部近傍(肺門部付近)から3-5cm程度引き抜く▼肺動脈カテーテル先端圧に変化がないことを手術操作ごとに確認する▼手術中に肺動脈カテーテルを動かすことは最小限の回数にとどめる—ことなどを求めています。
また損傷の可能性が認められた場合には、(3)として▼気管支ブロッカーを挿入し、対側肺への血液の流入を防ぐ▼ECMO装着や経カテーテル的止血術あるいは肺葉切除などの外科 的治療を検討する—ことなどを求めました。
さらに【肺動脈カテーテルの縫込みの予防と対応】に関する提言として(4)(5)がなされました。
縫込む可能性がある縫合部位は、▼肺動脈主幹部切開線縫合▼右室流出路切開部:大動脈基部手術あるいは右室流出路切開線縫合▼下大静脈カニューレ挿入部巾着縫合▼逆行性心筋保護用カニューレ挿入部巾着縫合▼右側左房切開線縫合▼右房切開線縫合▼左房・左室ベントカニューレ挿入部巾着縫合▼上大静脈カニューレ挿入部巾着縫合—ですが、センターでは「糸掛けを行うすべての部位で肺動脈カテーテルを縫込む危険性があることを認識すべき」と強調しています。
具体的な確認手順としては、▼麻酔科医が圧波形モニタで数値の異常やセンサー不良の有無を確認する→▼外科医が糸掛けを行ったすべての部位を「つまみ上げる」ように持ち上げ、縫込まれていないか触診で確認する→▼麻酔科医が経食道心エコーでカテーテルのたわみがないことを確認する→▼外科医と麻酔科医が共同作業で縫込まれていないか確認する→▼肺動脈カテーテルの縫込みの確認の実施について共有する—などの手法が例示されました。
なおセンターでは「肺動脈カテーテルの縫込み防止」に向けたポスターも作成しており、院内掲示による注意喚起にも効果があると期待されます。
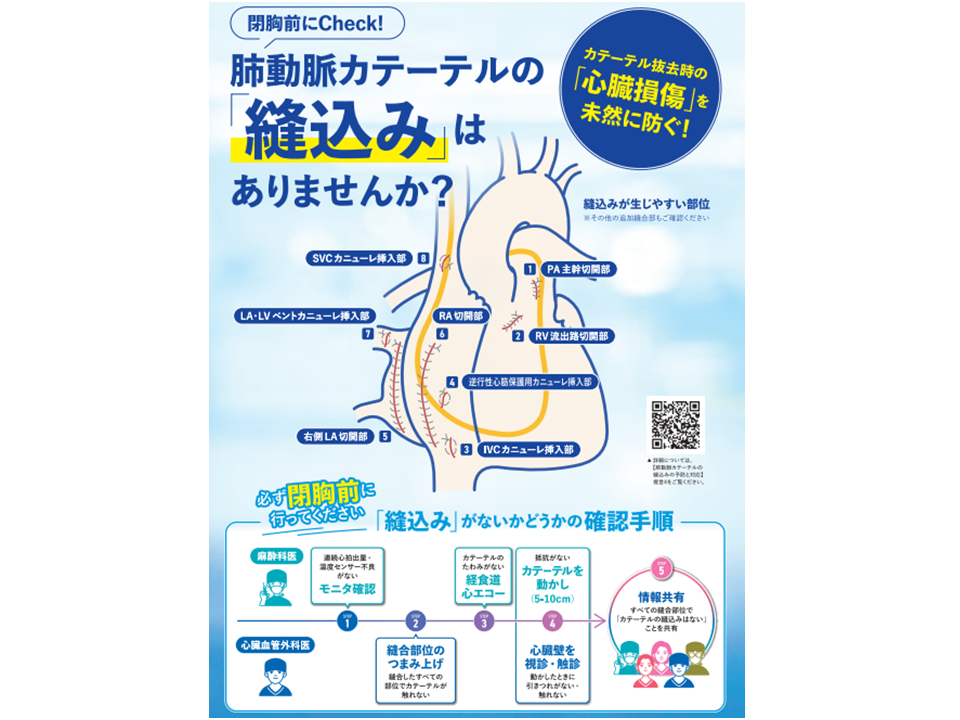
肺動脈カテーテルの縫込み防止のためのポスター
他方、(6)では前述(1)と同様に、検査においても「肺動脈カテーテル検査の必要性」を評価し、必要性が低い場合には他検査での代替(心臓超音波検査など)できないかを検討するよう要請しています。
また(7)では、【肺動脈カテーテル挿入手技】に関する留意点として、▼肺動脈楔入圧が測定できない時に肺動脈内でバルーンの膨張と収縮を繰り返すと「たわんだカテーテルが末梢に進む」場合があるため、X線透視下でカテーテルの先端位置を観察しながら操作する▼カテーテル先端が末梢に迷入していると適正容量であっても肺動脈を損傷する可能性があるため、ゆっくりと抵抗を感じながら空気を注入する。抵抗を感じなくても適正容量以上の空気の注入はしない▼ガイドワイヤーは可能な限り使用せず、やむを得ず使用する際は、肺動脈カテーテル先端よりガイドワイヤーが突出していないことを確認する▼肺動脈楔入圧が測定できない場合には、固執せず他の指標で代用することを検討する—という具体的な提言を行っています。
さらに(8)では、【肺出血時の対応】方法として、▼検査中、咳嗽や血痰などの呼吸器症状を認めた場合は、まず肺動脈の損傷を疑い直ちに手技を中止する▼血管造影で出血部位の特定を行い、経カテーテル的止血術などで止血を試みる▼危機的出血時に備えた体制を院内で整備しておく—ことを求めています。
このほかセンターでは、学会に対し▼開心術における肺動脈カテーテル挿入の「適応」基準の作成・普及▼肺動脈カテーテル使用患者への説明のあり方の検討—を、企業に対し▼肺動脈カテーテルに代わるモニタリング機器の研究・開発▼肺動脈カテーテルの目盛り表示仕様の改良(目盛り間隔を細かくするなど)—を要望しています。
【関連記事】
2024年1月までに2934件の医療事故報告があり、事故全体の87.3%で院内調査が完了—日本医療安全調査機構
2023年12月までに2909件の医療事故報告、事故全体の87.3%で院内調査が完了—日本医療安全調査機構
2023年11月までに2876件の医療事故報告、事故全体の87.3%で院内調査が完了—日本医療安全調査機構
2023年10月までに2848件の医療事故報告、事故全体の87.1%で院内調査が完了—日本医療安全調査機構
2023年9月までに2811件の医療事故報告、事故全体の87.4%で院内調査が完了—日本医療安全調査機構
2023年8月までに2789件の医療事故報告、事故全体の87.2%で院内調査が完了—日本医療安全調査機構
2023年7月までに2758件の医療事故報告、初めて「助産所」からの事故報告あり—日本医療安全調査機構
2023年6月までに2719件の医療事故が報告され、うち87%で事故発生医療機関における院内調査が完了—日本医療安全調査機構
2023年5月までに2686件の医療事故が報告され、うち87%で事故発生医療機関での院内調査完了—日本医療安全調査機構
2023年4月までに2661件の医療事故が報告され、うち86.7%で事故発生医療機関での院内調査完了—日本医療安全調査機構
2023年3月までに2632件の医療事故が報告され、うち87%で事故発生医療機関での院内調査完了—日本医療安全調査機構
人口100万人あたり医療事故報告件数、2022年は宮崎県が最多!手術・分娩に起因する事故が依然多い!―日本医療安全調査機構
2023年2月までに2606件の医療事故(死亡・死産)報告があり、86.5%で事故発生医療機関での院内調査完了—日本医療安全調査機構
2023年1月までに2579件の医療事故(死亡・死産)報告、うち86.6%で事故発生医療機関の院内調査が完了—日本医療安全調査機構
2022年12月までに2548件の医療事故(死亡・死産)が報告され、87.2%で事故発生医療機関の院内調査が完了—日本医療安全調査機構
2022年11月までに2518件の医療事故が報告され87.6%で院内調査完了、病院サイドの制度理解も重要テーマ—日本医療安全調査機構
2022年10月までに2485件の医療事故が報告され87.7%で院内調査完了、病院サイドの制度理解も重要な検討テーマ—日本医療安全調査機構
2022年9月までに2451件の医療事故が報告され87.6%で院内調査完了、病院サイドの制度理解も求められている—日本医療安全調査機構
2022年8月までに2428件の医療事故が報告され87.6%で院内調査完了、コロナ第7波の影響は限定的—日本医療安全調査機構
2022年7月までに2404件の医療事故が報告され87.7%で院内調査完了、国民の制度理解とともに医療サイドの努力も必要―日本医療安全調査機構
医療安全の向上に向け、例えば医療機関管理者(院長など)の「医療事故に関する研修」参加など促していくべき—第8次医療計画検討会(1)
2022年6月までに2374件の医療事故が報告され、うち87.7%で院内調査完了、6月の報告減の理由はどこに・・・?―日本医療安全調査機構
2022年5月までに2357件の医療事故が報告される、コロナ感染症落ち着き事故件数も増加―日本医療安全調査機構
2022年4月までに2328件の医療事故が報告され88.2%で院内調査完了、調査スピードさらにアップ―日本医療安全調査機構
2022年3月までに2305件の医療事故報告、このうち87.6%で院内調査が完了済!―日本医療安全調査機構
2022年2月までに2286件の医療事故報告、コロナオミクロン株拡大の影響で報告件数など激減―日本医療安全調査機構
2022年1月までに2271件の医療事故報告あり86.4%で院内調査完了、再発防止への取り組み加速―日本医療安全調査機構
2021年12月までに2248件の医療事故が報告され86.2%で院内調査完了、再発防止への取り組み進む―日本医療安全調査機構
2021年11月までに2223件の医療事故あり85.9%で院内調査が完了、再発防止に向けた動き加速―日本医療安全調査機構
2021年10月までに2201件の医療事故、一般国民にも医療事故調査制度浸透の可能性あり―日本医療安全調査機構
2021年9月までに2174件の医療事故・84.8%で院内調査済、コロナ第5波の影響で報告・調査件数が大幅減―日本医療安全調査機構
2021年8月までに2156件の医療事故・84.8%で院内調査完了、コロナ第5波の影響は小さいか―日本医療安全調査機構
2021年7月までに2126件の医療事故が報告され、うち84.9%で院内調査が完了―日本医療安全調査機構
医療事故の報告・相談件数が6月に入り増加、2015年10月からの累計で2092件の医療事故報告―日本医療安全調査機構
コロナ第4波で医療事故の報告件数・相談件数などが4月・5月と大幅減―日本医療安全調査機構
2021年4月、コロナ第4波で医療事故報告件数・相談件数等が再び大幅減―日本医療安全調査機構
2021年3月で医療事故報告が2000件台に乗る、85.1%で院内調査が完了―日本医療安全調査機構
2021年2月までに医療事故の84.8%で院内調査完了、新型コロナ第3波の落ち着きとともに事故報告・相談なども増加―日本医療安全調査機構
2021年1月までに医療事故の84.8%で院内調査完了、新型コロナ第3波に伴い事故報告・相談など明らかに減少―日本医療安全調査機構
2020年12月までに医療事故の84.3%で院内調査完了、新型コロナ第3波で再び事故報告など減少か―日本医療安全調査機構
2020年11月までに医療事故の83.8%で院内調査が完了、「院内調査」が順調に進んでいるか注視を―日本医療安全調査機構
2020年10月の医療事故報告件数、3月以前の水準に戻る―日本医療安全調査機構
2020年4-9月の医療事故、3月以前に比べて18%減少、新型コロナによる患者減の影響か―日本医療安全調査機構
2020年8月の医療事故は24件、医療現場は平時に戻りつつあるが、さらなる観察が必要―日本医療安全調査機構
2020年7月の医療事故は30件、報告件数等は増加傾向にあり、医療現場は平時に戻りつつある―日本医療安全調査機構
2020年6月の医療事故は26件、4・5月に比べ報告件数は増加し、医療現場は平時に戻りつつある―日本医療安全調査機構
2020年5月の医療事故は15件、新型コロナで入院患者減・手術減等が生じている影響か―日本医療安全調査機構
2020年4月の医療事故は19件、内科で3件、整形外科・循環器・産婦人科で各2件など―日本医療安全調査機構
2020年3月の医療事故は31件、消化器科で7件、内科・脳神経外科で各4件など―日本医療安全調査機構
2020年2月の医療事故は37件、消化器科で7件、内科・循環器内科で各5件など―日本医療安全調査機構
2020年1月の医療事故は35件、外科と内科で各7件など―日本医療安全調査機構
2019年12月に医療事故が35件、整形外科と消化器科で各5件など―日本医療安全調査機構
2019年11月に医療事故が37件、外科で8件、内科・整形外科で6件など―日本医療安全調査機構
2019年10月に医療事故が35件報告され、累計1535件に―日本医療安全調査機構
2019年8月末までに1472件の医療事故が生じ77%で院内調査完了、医療機関の調査スピードアップ―日本医療安全調査機構
2019年7月末までに1452件の医療事故、うち75.9%の事例では院内調査完了―日本医療安全調査機構
2019年6月末までに1420件の医療事故、院内調査スピードがさらに加速し75.4%で調査完了―日本医療安全調査機構
2019年5月末までに1380件の医療事故、院内調査スピードが加速し74.9%で調査終了―日本医療安全調査機構
2019年4月末までに1342件の医療事故、院内調査スピードは再び増し74.8%で調査完了―日本医療安全調査機構
2019年3月末までに1308件の医療事故、制度が国民に浸透する中で「正しい理解」に期待―日本医療安全調査機構
2019年2月末までに1284件の医療事故、院内調査完了は73.9%で変わらず―日本医療安全調査機構
2019年1月末までに1260件の医療事故、73.9%で院内調査完了―日本医療安全調査機構
医療事故の原因究明に向けた院内調査、「外部の第三者」の参画も重要テーマ―医療安全調査機構
2018年末までに1234件の医療事故、73.6%で院内調査が完了―日本医療安全調査機構
2018年11月までに1200件の医療事故、72.8%で院内調査が完了―日本医療安全調査機構
2018年10月までに1169件の医療事故、国民の制度理解が依然「最重要課題」―日本医療安全調査機構
2018年9月までに1129件の医療事故、国民の制度理解は依然進まず―日本医療安全調査機構
2018年8月までに1102件の医療事故報告、国民の制度理解が今後の課題―日本医療安全調査機構
2018年7月までに1061件の医療事故報告、うち71.2%で院内調査が完了―日本医療安全調査機構
医療事故調査、制度発足から1000件を超える報告、7割超で院内調査完了―日本医療安全調査機構
2018年5月までに997件の医療事故、うち69.9%で院内調査完了―日本医療安全調査機構
2018年4月までに965件の医療事故、うち68.5%で院内調査完了―日本医療安全調査機構
2018年3月までに945件の医療事故が報告され、67%で院内調査完了―日本医療安全調査機構
2018年2月までに912件の医療事故報告、3分の2で院内調査が完了―日本医療安全調査機構
2018年1月までに888件の医療事故が報告され、65%超で院内調査が完了―日本医療安全調査機構
2017年末までに857件の医療事故が報告され、63.8%で院内調査が完了―日本医療安全調査機構
2017年9月までに751件の医療事故が報告、院内調査は63.4%で完了―日本医療安全調査機構
2017年8月までに716件の医療事故報告、院内調査のスピードは頭打ちか―日本医療安全調査機構
2017年7月までに674件の医療事故が報告され、63.5%で院内調査完了―日本医療安全調査機構
2017年6月までに652件の医療事故が報告され、6割超で院内調査が完了―日本医療安全調査機構
2017年5月までに624件の医療事故が報告され、6割超で院内調査完了―日本医療安全調査機構
2017年4月までに601件の医療事故が報告、約6割で院内調査が完了―日本医療安全調査機構
2017年2月までに546件の医療事故が報告、過半数では院内調査が完了済―日本医療安全調査機構
2017年1月までに517件の医療事故が報告、半数で院内調査が完了―日本医療安全調査機構
2016年12月までに487件の医療事故が報告され、46%超で院内調査が完了―日本医療安全調査機構
2016年11月に報告された医療事故は30件、全体の45%で院内調査が完了―日本医療安全調査機構
2016年10月に報告された医療事故は35件、制度開始からの累計で423件―日本医療安全調査機構
2016年8月に報告された医療事故は39件、制度開始からの累計で356件―日本医療安全調査機構
2016年7月に報告された医療事故は32件、制度開始からの累計で317件―日本医療安全調査機構
2016年6月に報告された医療事故は34件、制度開始からの累計では285件―日本医療安全調査機構
制度開始から半年で医療事故188件、4分の1で院内調査完了―日本医療安全調査機構
医療事故に該当するかどうかの判断基準統一に向け、都道府県と中央に協議会を設置―厚労省
医療事故調査制度、早ければ6月にも省令改正など行い、運用を改善―社保審・医療部会
医療事故調査制度の詳細固まる、遺族の希望を踏まえた事故原因の説明を―厚労省
中心静脈穿刺は致死的合併症の生じ得る危険手技との認識を—医療安全調査機構の提言(1)
急性肺血栓塞栓症、臨床症状に注意し早期診断・早期治療で死亡の防止—医療安全調査機構の提言(2)
過去に安全に使用できた薬剤でもアナフィラキシーショックが発症する—医療安全調査機構の提言(3)
気管切開術後早期は気管切開チューブの逸脱・迷入が生じやすく、正しい再挿入は困難—医療安全調査機構の提言(4)
胆嚢摘出術、画像診断・他診療科医師と協議で「腹腔鏡手術の適応か」慎重に判断せよ—医療安全調査機構の提言(5)
胃管挿入時の位置確認、「気泡音の聴取」では不確実—医療安全調査機構の提言(6)
NPPV/TPPVの停止は、自発呼吸患者でも致命的状況に陥ると十分に認識せよ―医療安全調査機構の提言(7)
救急医療での画像診断、「確定診断」でなく「killer diseaseの鑑別診断」を念頭に―医療安全調査機構の提言(8)
転倒・転落により頭蓋内出血等が原因の死亡事例が頻発、多職種連携で防止策などの構築・実施を―医療安全調査機構の提言(9)
「医療事故再発防止に向けた提言」は医療者の裁量制限や新たな義務を課すものではない―医療安全調査機構
大腸内視鏡検査前の「腸管洗浄剤」使用による死亡事例が頻発、リスク認識し、慎重な適応検討を―医療安全調査機構の提言(10)
「肝生検に伴う出血」での死亡事例が頻発、「抗血栓薬内服」などのハイリスク患者では慎重な対応を―医療安全調査機構の提言(11)
胸腔穿刺で心臓等損傷する死亡事故、リスクを踏まえた実施、数時間後に致命的状態に陥る可能性踏まえた経過観察を―医療安全調査機構の提言(12)
抗血栓療法中・低栄養患者は胃瘻造設リスク高、術後出血や腹膜炎等の合併症に留意を―医療安全調査機構の提言(13)
カテーテルアブレーション治療、心タンポナーデなど重篤リスクにも留意した体制整備を―医療安全調査機構の提言(14)
死亡医療事故の2割弱は薬剤誤投与に起因、処方から投与まで各場面で正しい薬剤かチェックを―医療安全調査機構の提言(15)
患者の訴え・患部観察により「頸部手術後の気道閉塞」徴候把握し、迅速な対応を―医療安全調査機構の提言(16)
中心静脈カテーテルに関連する「事故防止」の提言を充実、医療機関管理者が組織的管理を行い事故防止目指せ—医療安全調査機構の提言(17)
股関節手術、血管損傷等による出血リスク高く、目視での出血確認困難な点踏まえ出血時対応等の事前準備を―医療安全調査機構の提言(18)
人口100万人あたり医療事故報告件数は三重・京都が最多、投薬・注射に起因する死亡事故急増―日本医療安全調査機構
人口100万人あたり医療事故報告件数、4年連続で宮崎県がトップ―日本医療安全調査機構
医療事故調査制度発足から丸5年、大規模病院ほど「病床当たり事故件数」多い―日本医療安全調査機構
人口100万人あたり医療事故報告件数、2017・18・19と宮崎県がトップ、地域差の分析待たれる―日本医療安全調査機構
医療事故調査制度スタートから丸4年、累計1500件の医療事故が報告される―日本医療安全調査機構
医療事故調査、事故全体の7割超で院内調査が完了しているが、調査期間は長期化傾向―日本医療安全調査機構





