ダブルチェックが形骸化し、「複数人でのチェック」になっていないケースも少なくない点に最大限の留意を―医療機能評価機構
2021.6.30.(水)
今年(2021年)1-3月に報告された医療事故は1097件、ヒヤリ・ハット事例は8240件であった。医療事故のうち8.5%では患者が死亡しており、6.4%では死亡にこそ至らないまでも「障害残存」の可能性が高い—。
こういった状況が、日本医療機能評価機構が6月28日に公表した「医療事故情報収集等事業」の第65回報告書(今年(2021年)1-3月が対象)から明らかになりました(機構のサイトはこちら)(前四半期(2020年10-12月)を対象にした第64回報告書に関する記事はこちら)。
また報告書では、(1)研修医に関連した事例(2)サイレース静注とセレネース注を取り違えて投与した事例(3)メイロン静注7%/8.4%250mL製剤を誤って処方した事例(4)発声機能付き気管切開チューブ・スピーチバルブの取り扱いや管理に関連した事例―の4テーマについて詳細に分析しています。その中で「ダブルチェックの方法が曖昧になり、複数人での確認となっていない状況が多々ある」ことが判明しています。基本に戻った確認ルールの策定、ルールの遵守について、今一度院内で確認する必要があります。
目次
2021年1-3月、治療・処置や薬剤に関連する医療事故が増加している点に留意を
今年(2021年)1-3月に報告された医療事故1097件を、事故の程度別に見ると▼死亡:93件・事故事例の8.5%(前四半期に比べて2.7ポイント増)▼障害残存の可能性が高い:70件・同6.4%(同2.6ポイント減)▼障害残存の可能性が低い:291件・同26.5%(同1.5ポイント減)▼障害残存の可能性なし:309件・同28.2%(同2.1ポイント増)―などとなりました。前四半期に比べて、「死亡」事例が増加している点が気になります。中長期的に見ていく必要性はもちろんですが、改めて「事故防止に向けた対策」の見直しなどをする必要があるでしょう。
医療事故の概要を見ると、最も多いのは「治療・処置」375件・事故事例の34.2%(前四半期に比べて3.0ポイント増)。次いで「療養上の世話」337件・同30.7%(3.2ポイント減)、薬剤」96件・同8.8%(同0.6ポイント増)、「ドレーン・チューブ」76件・同6.9%(同1.9ポイント減)などと続いています。全四半期に比べて「治療・処置」「薬剤」に関する事故が増加しています。新型コロナウイルス感染症の影響もあり、診療現場でさまざまな「変革」が生じていることが、事故内容の変化にもつながっている可能性があります。さまざまな医療行為の場で「事故の可能性がある」点を再認識し、対策を進める必要があります。
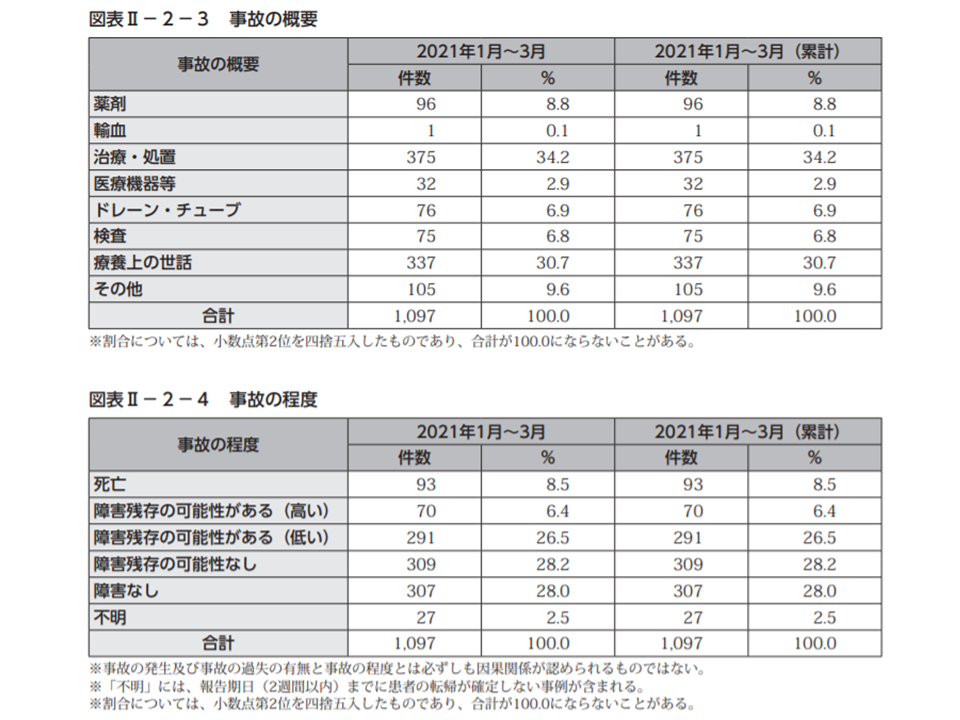
医療事故について、治療・処置関連、薬剤関連が増加している(医療事故情報収集等事業65回報告書1 210628)
ヒヤリ・ハット事例、実施していれば重大事故につながったケースが増加
ヒヤリ・ハット事例に目を移すと、今年(2021)年1-3月の報告件数は8240件。内訳を見ると、依然として「薬剤」関連の事例が最も多く2769件・ヒヤリ・ハット事例全体の33.6%(前四半期と比べて4.1ポイント減)、次いで「療養上の世話」1629件・同19.8%(同0.9ポイント増)、「ドレーン・チューブ」1290件・同15.7%(同0.8ポイント増)などとなっています。
ヒヤリ・ハット事例のうち医療機関での実施がなかった5757件について、「仮に実施してしまっていた場合の患者への影響度」を見ると、「軽微な処置・治療が必要、もしくは処置・治療が不要と考えられる」事例が95.3%(前四半期から0.8ポイント減)と、ほとんどを占めている状況に変化はありません。
ただし、「濃厚な処置・治療が必要と考えられる」ケースも4.1%(同1.1ポイント増)、「死亡・重篤な状況に至ったと考えられる」ケースも0.6%(同0.3ポイント減)あります。一部ですが「一歩間違えば重大な影響が出ていた」事例が生じており、また前四半期より増加している点を重視し、全ての医療機関において院内のチェック体制を改めて点検しなおす必要があります。
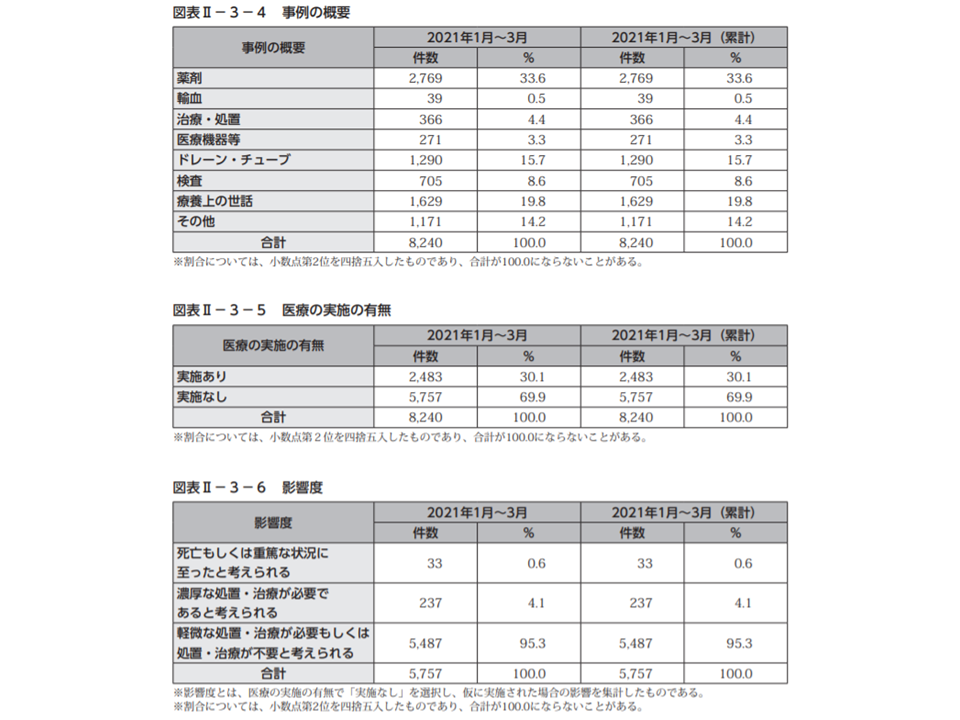
ヒヤリ・ハット事例の概要と影響度(医療事故情報収集等事業65回報告書2 210628)
その際には、Gem Medが繰り返しお伝えしているとおり「個人の注意だけで医療事故やヒヤリ・ハット事例を防止することはできない」という点に留意する必要があります。どれだけ注意深く業務を行っても、人は必ずミスを犯します。とりわけ、極めて多忙な業務環境にある医療従事者は、ミスが生じやすい状況に置かれていると言えます。こうした中では、「ペナルティの導入」などには意味がなく(効果がない)、かえって弊害のほうが大きくなると危機管理の専門家は指摘します。
「人はミスを犯すもの」という前提に立ち、「必ず複数人でチェックする」「ミスが生じる前に、あるいは生じた場合には、すぐに気付け、また包み隠さず報告できるような仕組みを構築する」「院内のルールを遵守し、医療安全を確保し、医療の質を向上させようという、風土を作り上げる」など、医療機関全体で対策を講じることが必要です。ただし、後述するように「複数人でのチェック」にも大きな落とし穴がある点に留意が必要です。
ダブルチェック方法が曖昧になり、「複数人での確認」となっていないケースが少なくない
報告書では毎回テーマを絞り、医療事故の再発防止に向けた詳細な分析を行っています。今回は、(1)研修医に関連した事例(2)サイレース静注とセレネース注を取り違えて投与した事例(3)メイロン静注7%/8.4%250mL製剤を誤って処方した事例(4)発声機能付き気管切開チューブ・スピーチバルブの取り扱いや管理に関連した事例―の4テーマについて詳細に分析し、改善策を提示しています。
本稿では、(2)の「サイレース静注とセレネース注との取り違事例」に焦点を合わせ、事故の背景や対策について少し詳しく見てみましょう。
「サイレース」(一般名:フルニトラゼパム)の効能効果は、▼錠剤では不眠症、麻酔前投薬▼注射剤で全身麻酔の導入、局所麻酔時の鎮静—で、剤形で異なります。
「セレネース」(一般名:ハロペリドール)の効能効果は、錠剤、注射剤ともに「統合失調症、そう病」です。
両者は名称が似ていることもあり、2015年1月から今年(2021年)3月までに取り違え事故が7例報告されています。うち6件は「薬剤の取り出し時」であり、すべて「セレネース」を取り出すべきところ、誤って「サイレース」を取り出してしまったものです。
各事例において取り違えた背景を見ると、▼看護師がICU当直医から「セレネース」と口頭指示を受け、サイレース静注2mgを誤って取り出したが、同じ「茶色のアンプル」であったことから誤りに気付かなかった▼両剤は別の保管方法となっていたが、取り出した「サイレース静注」を「セレネース注」と思い込んだ▼看護師は医師の指示を受け、メモに正しく「セレネース」と記載したが、定数配置薬から薬剤を取り出す時に「サイレース静注」を「セレネース注」と思い込んだ▼「セレネース注」投与の指示を受けた看護師が、鍵のかかる薬品庫を確認したところ、そこに「サイレース静注」があり、同様の薬剤と思い込んだ―などです。
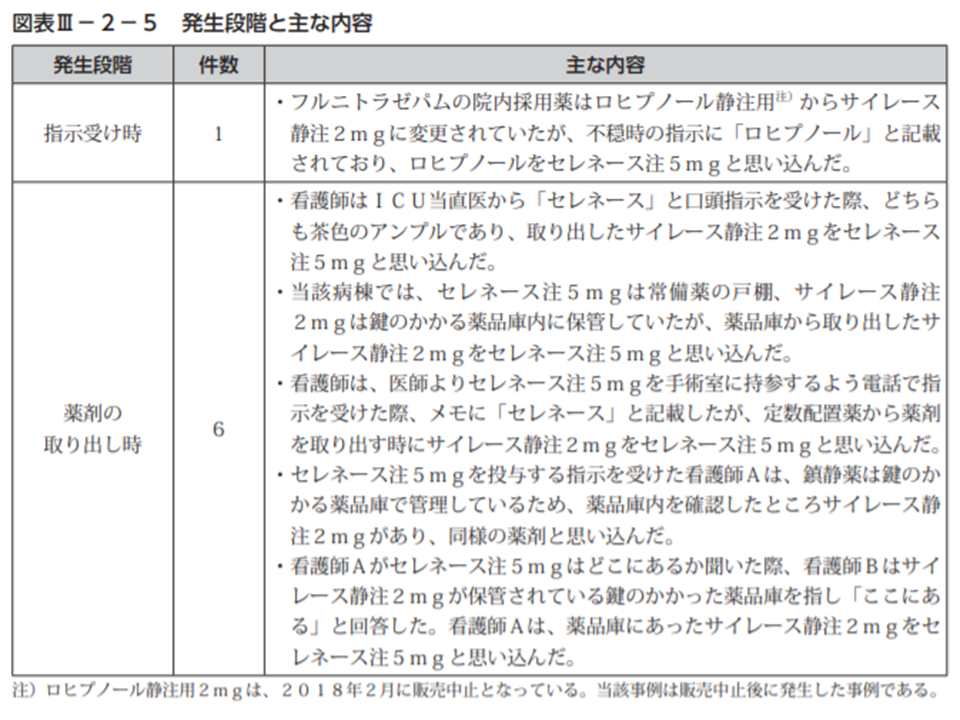
サイレースとセレネースの取り違え事故概要(医療事故情報収集等事業65回報告書3 210628)
事例からは「医療従事者個々人の注意を促す」ことでは取り違え防止が極めて困難であることが分かります(例えば「思い込んでいる」人に、誤りに気づくよう促しても意味がない)。このため「ダブルチェック」(複数人でのチェック)などが有用とも思われますが、事故事例の中には実は「ダブルチェックをしていた」ケースが少なくないのです。この点、機構では「院内で決められた薬剤のダブルチェックの方法が曖昧になり、確認になっていない」状況を確認しています。例えば、先にチェックする医療従事者が「次の人もチェックしてくれる」という気持ちでチェックをすれば、十分な確認はなされません。そして、2番目にチェックする医療従事者が「先の人がチェックしているので大丈夫であろう」という気持ちでチェックすれば、2回ともに十分なチェックがなされず、「誤り」が見過ごされてしまうのです。
基本に戻り、「電子カルテのオーダ画面」や「口頭指示の内容を記載したメモ」と「アンプルに記載された薬剤名」を照合する手順を明確にし、遵守することの徹底を改めて求めています。
事故発生医療機関では、こうした事故を防止するために、例えば▼指示簿の見直し▼口頭指示の確認徹底(確認用紙を使用するなど)▼定数配置薬からの取り出し・調整時の確認徹底(薬剤の名称確認は、アンプルに記載された薬剤を「読み上げる」など)▼定数配置薬の整理▼教育▼アンプルに「名称注意」のシール添付—などの対策をとっています。これらも参考に、各医療機関において「自院に最も適した事故防止策」を考えていくことが重要です。

サイレースとセレネースについてメーカーサイドからの取り違え注意の文書が出ている(医療事故情報収集等事業65回報告書4 210628)
【更新履歴】数値記載に一部誤りがありました。お詫びして訂正いたします。本記事は訂正済です。
【関連記事】
インスリン投与後、経腸栄養剤のルート未接続等で患者が「低血糖」を来す事例散発―医療機能評価機構
輸液流量を10倍に誤設定する医療事故散発、輸液ポンプ画面と指示流量を照合し「指差し・声出し確認」を―医療機能評価機構
「自身が感染してしまうかもしれない」との恐怖感の中でのコロナ対応、普段なら生じない医療事故の発生も―医療機能評価機構
ガイドライン遵守せず免疫抑制・化学療法を実施し、B型肝炎ウイルスが再活性化する医療事故―医療機能評価機構
咀嚼、嚥下機能の低下した患者に誤ってパン食を提供し、患者が窒息してしまう医療事故散発―医療機能評価機構
入院時に持参薬の処方・指示が漏れ、患者の既往症が悪化してしまう医療事故散発―医療機能評価機構
酸素ボンベのバルブ開栓確認を怠り、患者が低酸素状態に陥る事例が散発―医療機能評価機構
「メトトレキサート製剤の過剰投与による骨髄抑制」事故が後を絶たず―医療機能評価機構
確認不十分で、患者の同意と「異なる術式」で手術を実施してしまう事例が散発―医療機能評価機構
正しい方法で情報登録せず、アレルギーある薬剤が投与されてしまう医療事故が散発―医療機能評価機構
中心静脈カテーテル挿入時にガイドワイヤー回収を忘れ、患者体内に残存する事例が散発―医療機能評価機構
患者の移乗時にベッド等が動き「患者が転落」する事例散発、ベッドやストレッチャーの固定確認等の徹底を―医療機能評価機構
パルスオキシメータプルーブの長時間装着で熱傷、定められた時間で装着部位変更を―医療機能評価機構
気管・気管切開チューブ挿入中の「患者の吸気と呼気の流れ」、十分な理解を―医療機能評価機構
徐放性製剤の粉砕投与で患者に悪影響、薬剤師に「粉砕して良いか」確認を―医療機能評価機構
立位での浣腸実施は「直腸損傷」のリスク大、患者にも十分な説明を―医療機能評価機構
鎮静のための注射薬、「医師立ち会い」下で投与し、投与後の観察を確実に実施せよ―医療機能評価機構
小児用ベッドからの転落事故が散発、柵は一番上まで引き上げよ―医療機能評価機構
電子カルテに誤った患者情報を入力する医療事故が散発、氏名確認の徹底を―医療機能評価機構
X線画像でも体内残存ガーゼを発見できない事例も、「ガーゼ残存の可能性」考慮した画像確認を―医療機能評価機構
ガーゼカウント合致にも関わらず、手術時にガーゼが患者体内に残存する医療事故が頻発―医療機能評価機構
病理検査報告書を放置、がん早期治療の機会逃す事例が頻発―医療機能評価機構
手術前に中止すべき薬剤の「中止指示」を行わず、手術が延期となる事例が頻発―医療機能評価機構
患者を車椅子へ移乗させる際、フットレストで外傷を負う事故が頻発―医療機能評価機構
酸素ボンベ使用中に「残量ゼロ」となり、患者に悪影響が出てしまう事例が頻発―医療機能評価機構
腎機能が低下した患者に通常量の薬剤を投与してしまう事例が頻発―医療機能評価機構
検体を紛失等してしまい、「病理検査に提出されない」事例が頻発―医療機能評価機構
薬剤師からの疑義照会をカルテに反映させず、再度、誤った薬剤処方を行った事例が発生―医療機能評価機構
膀胱留置カテーテルによる尿道損傷、2013年以降に49件も発生―医療機能評価機構
検査台から患者が転落し、骨折やクモ膜下出血した事例が発生―医療機能評価機構
総投与量上限を超えた抗がん剤投与で、心筋障害が生じた事例が発生―医療機能評価機構
画像診断報告書を確認せず、悪性腫瘍等の治療が遅れた事例が37件も発生―医療機能評価機構
温罨法等において、ホットパックの不適切使用による熱傷に留意を―医療機能評価機構
人工呼吸器、換気できているか装着後に確認徹底せよ-医療機能評価機構
手術場では、清潔野を確保後すぐに消毒剤を片付け、誤投与を予防せよ―医療機能評価機構
複数薬剤の処方日数を一括して変更する際には注意が必要―医療機能評価機構
胸腔ドレーン使用に当たり、手順・仕組みの教育徹底を―医療機能評価機構
入院患者がオーバーテーブルを支えに立ち上がろうとし、転倒する事例が多発―医療機能評価機構
インスリン1単位を「1mL」と誤解、100倍量の過剰投与する事故が後を絶たず―医療機能評価機構
中心静脈カテーテルが大気開放され、脳梗塞などに陥る事故が多発―医療機能評価機構
併用禁忌の薬剤誤投与が後を絶たず、最新情報の院内周知を―医療機能評価機構
脳手術での左右取り違えが、2010年から11件発生―医療機能評価機構
経口避妊剤は「手術前4週以内」は内服『禁忌』、術前に内服薬チェックの徹底を―医療機能評価機構
永久気管孔をフィルムドレッシング材で覆ったため、呼吸困難になる事例が発生―医療機能評価機構
適切に体重に基づかない透析で、過除水や除水不足が発生―医療機能評価機構
経鼻栄養チューブを誤って気道に挿入し、患者が呼吸困難となる事例が発生―医療機能評価機構
薬剤名が表示されていない注射器による「薬剤の誤投与」事例が発生―医療機能評価機構
シリンジポンプに入力した薬剤量や溶液量、薬剤投与開始直前に再確認を―医療機能評価機構
アンプルや包装の色で判断せず、必ず「薬剤名」の確認を―医療機能評価機構
転院患者に不適切な食事を提供する事例が発生、診療情報提供書などの確認不足で―医療機能評価機構
患者の氏名確認が不十分なため、誤った薬を投与してしまう事例が後を絶たず―医療機能評価機構
手術などで中止していた「抗凝固剤などの投与」、再開忘れによる脳梗塞発症に注意―医療機能評価機構
中心静脈カテーテルは「仰臥位」などで抜去を、座位では空気塞栓症の危険―医療機能評価機構
胃管の気管支への誤挿入で死亡事故、X線検査や内容物吸引などの複数方法で確認を―日本医療機能評価機構
パニック値の報告漏れが3件発生、院内での報告手順周知を―医療機能評価機構
患者と輸血製剤の認証システムの適切な使用などで、誤輸血の防止徹底を―医療機能評価機構
手術中のボスミン指示、濃度と用法の確認徹底を―日本医療機能評価機構
リハビリ実施中の転棟等による外傷、全身状態の悪化などの医療事故が頻発、病棟とリハビリ室の連携体制など点検を―医療機能評価機構
医療安全の確保、「個人の能力」に頼らず「病院全体での仕組み構築」を―日本医療機能評価機構
輸液ポンプ不具合で「空になってもアラームが鳴らず、患者に空気が送られてしまう」医療事故に留意を―医療機能評価機構
入院患者の持参薬だけでなく、おくすり手帳・診療情報提供書も活用して「現在の処方内容」を正確に把握せよ―医療機能評価機構
電子カルテで「患者にアレルギーのある薬剤」情報を徹底共有するため、一般名での登録を―医療機能評価機構
鏡視下手術で、切除した臓器・組織を体内から回収し忘れる事例が散発、術場スタッフが連携し摘出標本の確認徹底を―医療機能評価機構
小児への薬剤投与量誤り防止など、現時点では「医療現場の慎重対応」に頼らざるを得ない―医療機能評価機構
車椅子への移乗時等にフットレストで下肢に外傷を負う事故が頻発、介助方法の確認等を―医療機能評価機構
メトホルミン休薬せずヨード造影剤用いた検査を実施、緊急透析に至った事故発生―医療機能評価機構
2018年に報告された医療事故は4565件、うち7%弱で患者が死亡、PFM導入などの防止策を―日本医療機能評価機構
予定術式と異なる手術を実施し再手術不能のケースも、患者を含めた関係者間での情報共有徹底を―医療機能評価機構
抗がん剤の副作用抑えるG-CSF製剤、投与日数や投与量の確認を徹底せよ―医療機能評価機構
小児への薬剤投与量誤り防止など、現時点では「医療現場の慎重対応」に頼らざるを得ない―医療機能評価機構
2017年に報告された医療事故は4095件、うち8%弱の318件で患者が死亡―日本医療機能評価機構
2017年10-12月、医療事故での患者死亡は71件、療養上の世話で事故多し―医療機能評価機構
誤った人工関節を用いた手術事例が発生、チームでの相互確認を―医療機能評価機構
2016年に報告された医療事故は3882件、うち338件で患者が死亡―日本医療機能評価機構
手術室などの器械台に置かれた消毒剤を、麻酔剤などと誤認して使用する事例に留意―医療機能評価機構
抗がん剤投与の速度誤り、輸液ポンプ設定のダブルチェックで防止を―医療機能評価機構
2016年7-9月、医療事故が866件報告され、うち7%超で患者が死亡―医療機能評価機構
2015年に報告された医療事故は3654件、うち1割弱の352件で患者が死亡―日本医療機能評価機構
2016年1-3月、医療事故が865件報告され、うち13%超は患者側にも起因要素―医療機能評価機構
15年4-6月の医療事故は771件、うち9.1%で患者が死亡―医療機能評価機構
14年10-12月の医療事故は755件、うち8.6%で患者死亡―医療事故情報収集等事業





