患者の持参薬をスタッフが十分把握等せず、「投与継続しなかった」医療事故が発生―日本医療機能評価機構
2021.7.6.(火)
昨年(2020年)1年間に報告された医療事故は4802件あり、うち6.7%の320件では患者が「死亡」している。また、同じく2020年の1年間に報告されたヒヤリ・ハット事例は95万件超で、そのうち1.1%は、仮に誤った行為を実施すれば「死亡」などの重大事故につながった可能性がある―。
このような状況が、日本医療機能評価機構が6月28日に発表した2020年の「医療事故情報収集等事業」の年報から明らかになりました(機構のサイトはこちら)(2019年の状況に関する記事はこちら、2018年の状況に関する記事はこちら、2017年の状況に関する記事はこちら、2016年の状況に関する記事はこちら)。
また年報では、「持参薬」に起因する医療事故事例なども詳しく分析しています。
2020年度は医療事故報告件数が増加、重度事例が若干減少している
日本医療機能評価機構では、医療安全の確保に向け、医療機関で発生した医療事故やヒヤリ・ハット事例(事故には至らなかったがヒヤリとした、ハッとした事例)を収集・分析する「医療事故情報収集等事業」を実施し、定期的にその内容を公表しています。
【最近の医療安全情報に関する記事】
▽インスリン投与後、経腸栄養剤のルート未接続等で患者が「低血糖」を来す事例散発―医療機能評価機構
▽輸液ポンプなどの流量入力を誤り、医師による指示の「10倍の速度」で薬剤を投与してしまった事例
▽ガイドライン遵守せず免疫抑制・化学療法を実施し、B型肝炎ウイルスが再活性化してしまった事例
▽咀嚼機能低下者にパン食を誤提供し、窒息させてしまった事例
▽服用薬剤(持参薬)の処方・指示が漏れ、既往症が悪化した事例
▽酸素ボンベのバルブ開栓確認を怠足り患者が低酸素に陥った事例
▽メトトレキサートの過剰投与に伴う骨髄抑制
▽「事前に患者が選択・同意した術式」と異なる術式による手術の実施
▽誤った情報登録によるアレルギーのある薬剤の投与
▽IVH実施時のガイドワイヤー回収忘れ
▽患者移乗時の転落
▽パルスオキシメータープルーブの長時間装着による熱傷事例
▽気管・気管切開チューブの誤接続事例
▽徐放性製剤を粉砕した事例
▽立位での浣腸による直腸損傷事例
▽鎮静薬の誤調整事例
▽小児用ベッドから転落事例
▽電子カルテの誤入力
▽ガーゼの体内残存2
▽ガーゼの体内残存1
昨年(2020年)に報告された医療事故の状況を見てみると、件数は合計で4802件(うち国立病院など報告義務のある医療機関に限ると4321件で、前年から272件・6.7%増)となりました。
事故全体を程度別に見ると、「死亡」が320件(事故事例の6.7%、前年比べて0.3ポイント減)、「障害残存の可能性が高い」ものが463件(同9.6%、同0.6ポイント減)、「障害残存の可能性が低い」ものが1370件(同28.5%、同1.4ポイント減)、「障害残存の可能性なし」が1213件(同25.3%、同1.5ポイント減)などとなっています。前年に比べて、重度事故が減少しているようですが、中長期的に見ていく必要があるでしょう。
医療事故の概要を見てみると、最も多いのは「療養上の世話」で1578件(事故全体の32.9%、前年から1.9ポイント減)、次いで「治療・処置」1513件(同31.5%、同3.2ポイント増)、「ドレーン・チューブ」393件(同8.2%、同0.2ポイント増)「薬剤」387件(同8.1%、同0.5ポイント増)などと続きます。「治療・処置」に関する事故の増加が目立ちます。
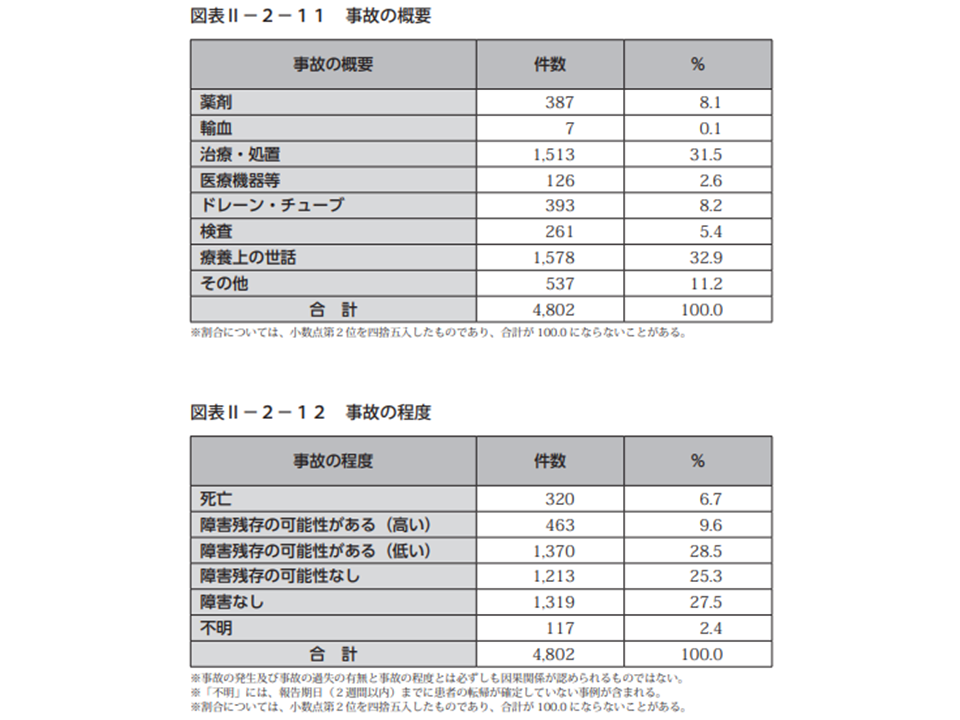
2020年に報告された医療事故事例の概要(医療事故情報収集等事業2020年報1 210628)
事故に関連した診療科(複数回答が可能)を見ると、これまでと同様に整形外科が最も多く全体の11.9%(前年から0.5ポイント減)を占めています。ほか、外科の7.5%(同0.3ポイント減)、循環器内科の6.8%(同0.1ポイント減)、消化器科の6.8%(同0.4ポイント増)、内科の6.6%(同0.5ポイント増)などで多くなっており、上位診療科の順位に変化はありません。
ヒヤリ・ハット事例は95万件超に増加、医療現場の透明性確保が進む
次にヒヤリ・ハット事例を見てみましょう。昨年(2020年)1年間に報告されたヒヤリ・ハット事例は合計95万66件で、前年に比べて5000件弱の増加となりました。ただし「ミスが増加している」というよりも、「ミスを医療現場で適切に把握し、包み隠さずに報告している」、つまり「透明性が増している」と考えるべきで、報告件数の増加は「好ましい」方向に動いていると考えられます。
内訳を見ると、「薬剤」が最も多く30万4514件(ヒヤリ・ハット事例全体の32.1%、前年に比べて0.1ポイント減)、次いで「療養上の世話」20万7355件(同21.8%、同増減なし)、「ドレーン・チューブ」13万9759件(同14.7%、同0.2ポイント減)などで多くなっています。これまでと比べても、構成割合などに目立つ変化はなさそうです。
「ヒヤリとした、ハットした」にとどまり、実際に患者に誤った行為などをしていないケースが全体の3分の1強に当たる33万1955件あります。これらについて、「仮に誤った行為を実施してしまった」場合の影響を推測すると、「死亡」もしくは「重篤な状況」に至ったであろう重大なミスは3662件・1.1%(前年から0.3ポイント減)、「濃厚な処置・治療が必要になった」と思われる中程度のミスは2万2137件・6.7%(同0.7ポイント減)となっています。大きなミスが減少しているように見えますが、「十分な注意」「1人がミスをしても他者が気づき、リカバリーできる体制づくり」などの重要性はいささかも減っていません。
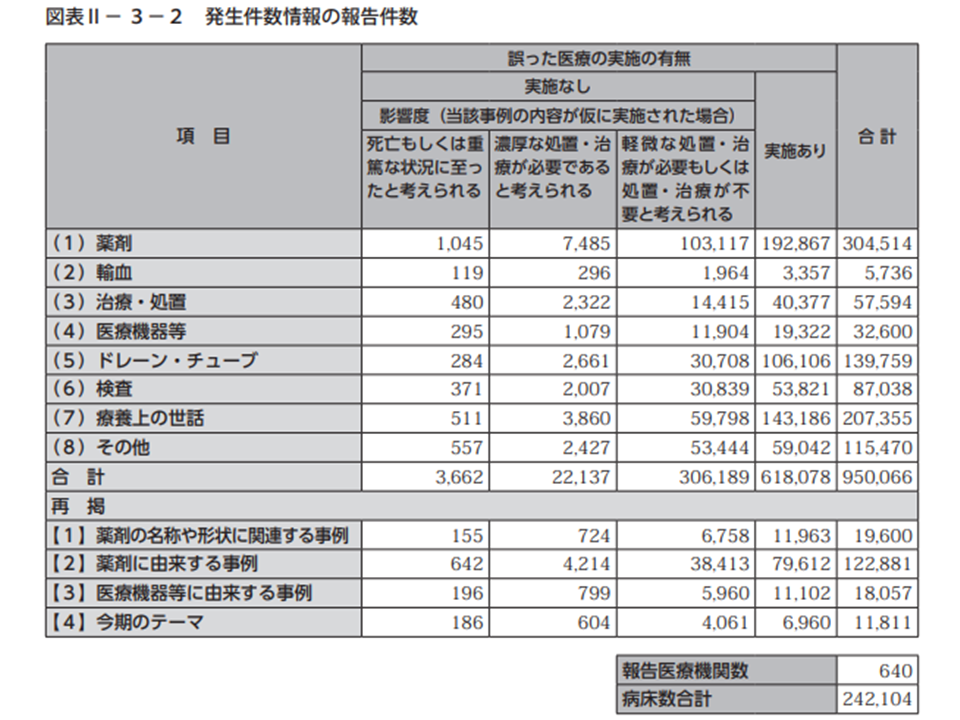
2020年に報告されたヒヤリ・ハット事例の概要(医療事故情報収集等事業2020年報2 210628)
「持参薬に起因する医療事故」を詳しく分析
年報では、具体的な医療事故をクローズアップして背景など分析。再発防止策などを提言しています。2020年報では、次の3つの事故事例を詳しく調査・分析(現地状況確認調査)しています。
(1)添付文書の用法・用量を逸脱してフィコンパ錠を開始・増量した事例
(2)手技練習用の製剤を皮下注射した事例
(3)入院後、持参薬のオプスミット錠の投与を継続しなかった事例
Gem Medでは、このうち(3)の「入院後、持参薬のオプスミット錠の投与を継続しなかった事例」に注目してみます。
オプスミット錠(一般名:マシテンタン)は、肺動脈性高血圧症の治療に用いる薬剤です。
ある患者に退院時処方として同剤が出されました。次回の入院の際に、患者は同剤と他の薬剤を持参したため、薬剤科で「持参薬鑑別書」と「持参薬指示書」が作成され、後者には主治医が「オプスミット錠の継続」を指示。看護師も指示書に従って、同剤の内服管理を行いました。
同院では、オプスミット錠を採用していなかったことから、主治医が個別購入を依頼し、同剤が納品されました。看護師から「持参薬のオプスミット錠がまだ残っている」旨の報告があったため、主治医は同剤の処方を行いませんでした。結果、「同剤の無投与」状態が生じてしまい、患者の呼吸状態が悪化しBiPAP装着による呼吸管理をするに至りました。
事例の背景には、▼持参薬から院内処方に切り替える時には、処方の際に「持参薬指示書からの切り替え」のコメントにチェックを入れることになっていたが、主治医が入れていなかった▼主治医の「持参薬指示書からの切り替え」にチェックが入っていなかったため、薬剤師が「持参薬からの切り替え」と気付かず、院内処方と持参薬鑑別書を照合しなかった▼看護師が持参薬の剤数などを正確に把握できていなかった―など、複合的な要因が重なっていることが分かりました。
高齢化が進展する中では、急性期病棟でも高齢の入院患者が増え、「持参薬」のある患者が増加しています。そうした状況においては、事例のような医療事故が起こる可能性は、どの病院でもあります。
事故が発生した病院では、▼入院後、定期処方するタイミングで持参薬を「全て院内処方に切り替える」ように医師に依頼する▼看護師がセットした1週間分の薬剤を病棟薬剤師が確認することにする▼個別購入した薬剤が依頼から1週間経っても処方されない場合、薬剤師は医師に確認することにする―などの改善策をとっています。
事例を参考に、各病院において「自院にマッチした事故防止策」を検討・作成・実施することが重要です。ただし、「院内ルールの作成」だけでは十分とは言えません。ルールを遵守する風土(「まあ、いいか」を避ける風土)を院内で醸成していくことも非常に重要です。
【関連記事】
ダブルチェックが形骸化し、「複数人でのチェック」になっていないケースも少なくない点に最大限の留意を―医療機能評価機構
インスリン投与後、経腸栄養剤のルート未接続等で患者が「低血糖」を来す事例散発―医療機能評価機構
輸液流量を10倍に誤設定する医療事故散発、輸液ポンプ画面と指示流量を照合し「指差し・声出し確認」を―医療機能評価機構
「自身が感染してしまうかもしれない」との恐怖感の中でのコロナ対応、普段なら生じない医療事故の発生も―医療機能評価機構
ガイドライン遵守せず免疫抑制・化学療法を実施し、B型肝炎ウイルスが再活性化する医療事故―医療機能評価機構
咀嚼、嚥下機能の低下した患者に誤ってパン食を提供し、患者が窒息してしまう医療事故散発―医療機能評価機構
入院時に持参薬の処方・指示が漏れ、患者の既往症が悪化してしまう医療事故散発―医療機能評価機構
酸素ボンベのバルブ開栓確認を怠り、患者が低酸素状態に陥る事例が散発―医療機能評価機構
「メトトレキサート製剤の過剰投与による骨髄抑制」事故が後を絶たず―医療機能評価機構
確認不十分で、患者の同意と「異なる術式」で手術を実施してしまう事例が散発―医療機能評価機構
正しい方法で情報登録せず、アレルギーある薬剤が投与されてしまう医療事故が散発―医療機能評価機構
中心静脈カテーテル挿入時にガイドワイヤー回収を忘れ、患者体内に残存する事例が散発―医療機能評価機構
患者の移乗時にベッド等が動き「患者が転落」する事例散発、ベッドやストレッチャーの固定確認等の徹底を―医療機能評価機構
パルスオキシメータプルーブの長時間装着で熱傷、定められた時間で装着部位変更を―医療機能評価機構
気管・気管切開チューブ挿入中の「患者の吸気と呼気の流れ」、十分な理解を―医療機能評価機構
徐放性製剤の粉砕投与で患者に悪影響、薬剤師に「粉砕して良いか」確認を―医療機能評価機構
立位での浣腸実施は「直腸損傷」のリスク大、患者にも十分な説明を―医療機能評価機構
鎮静のための注射薬、「医師立ち会い」下で投与し、投与後の観察を確実に実施せよ―医療機能評価機構
小児用ベッドからの転落事故が散発、柵は一番上まで引き上げよ―医療機能評価機構
電子カルテに誤った患者情報を入力する医療事故が散発、氏名確認の徹底を―医療機能評価機構
X線画像でも体内残存ガーゼを発見できない事例も、「ガーゼ残存の可能性」考慮した画像確認を―医療機能評価機構
ガーゼカウント合致にも関わらず、手術時にガーゼが患者体内に残存する医療事故が頻発―医療機能評価機構
病理検査報告書を放置、がん早期治療の機会逃す事例が頻発―医療機能評価機構
手術前に中止すべき薬剤の「中止指示」を行わず、手術が延期となる事例が頻発―医療機能評価機構
患者を車椅子へ移乗させる際、フットレストで外傷を負う事故が頻発―医療機能評価機構
酸素ボンベ使用中に「残量ゼロ」となり、患者に悪影響が出てしまう事例が頻発―医療機能評価機構
腎機能が低下した患者に通常量の薬剤を投与してしまう事例が頻発―医療機能評価機構
検体を紛失等してしまい、「病理検査に提出されない」事例が頻発―医療機能評価機構
薬剤師からの疑義照会をカルテに反映させず、再度、誤った薬剤処方を行った事例が発生―医療機能評価機構
膀胱留置カテーテルによる尿道損傷、2013年以降に49件も発生―医療機能評価機構
検査台から患者が転落し、骨折やクモ膜下出血した事例が発生―医療機能評価機構
総投与量上限を超えた抗がん剤投与で、心筋障害が生じた事例が発生―医療機能評価機構
画像診断報告書を確認せず、悪性腫瘍等の治療が遅れた事例が37件も発生―医療機能評価機構
温罨法等において、ホットパックの不適切使用による熱傷に留意を―医療機能評価機構
人工呼吸器、換気できているか装着後に確認徹底せよ-医療機能評価機構
手術場では、清潔野を確保後すぐに消毒剤を片付け、誤投与を予防せよ―医療機能評価機構
複数薬剤の処方日数を一括して変更する際には注意が必要―医療機能評価機構
胸腔ドレーン使用に当たり、手順・仕組みの教育徹底を―医療機能評価機構
入院患者がオーバーテーブルを支えに立ち上がろうとし、転倒する事例が多発―医療機能評価機構
インスリン1単位を「1mL」と誤解、100倍量の過剰投与する事故が後を絶たず―医療機能評価機構
中心静脈カテーテルが大気開放され、脳梗塞などに陥る事故が多発―医療機能評価機構
併用禁忌の薬剤誤投与が後を絶たず、最新情報の院内周知を―医療機能評価機構
脳手術での左右取り違えが、2010年から11件発生―医療機能評価機構
経口避妊剤は「手術前4週以内」は内服『禁忌』、術前に内服薬チェックの徹底を―医療機能評価機構
永久気管孔をフィルムドレッシング材で覆ったため、呼吸困難になる事例が発生―医療機能評価機構
適切に体重に基づかない透析で、過除水や除水不足が発生―医療機能評価機構
経鼻栄養チューブを誤って気道に挿入し、患者が呼吸困難となる事例が発生―医療機能評価機構
薬剤名が表示されていない注射器による「薬剤の誤投与」事例が発生―医療機能評価機構
シリンジポンプに入力した薬剤量や溶液量、薬剤投与開始直前に再確認を―医療機能評価機構
アンプルや包装の色で判断せず、必ず「薬剤名」の確認を―医療機能評価機構
転院患者に不適切な食事を提供する事例が発生、診療情報提供書などの確認不足で―医療機能評価機構
患者の氏名確認が不十分なため、誤った薬を投与してしまう事例が後を絶たず―医療機能評価機構
手術などで中止していた「抗凝固剤などの投与」、再開忘れによる脳梗塞発症に注意―医療機能評価機構
中心静脈カテーテルは「仰臥位」などで抜去を、座位では空気塞栓症の危険―医療機能評価機構
胃管の気管支への誤挿入で死亡事故、X線検査や内容物吸引などの複数方法で確認を―日本医療機能評価機構
パニック値の報告漏れが3件発生、院内での報告手順周知を―医療機能評価機構
患者と輸血製剤の認証システムの適切な使用などで、誤輸血の防止徹底を―医療機能評価機構
手術中のボスミン指示、濃度と用法の確認徹底を―日本医療機能評価機構
リハビリ実施中の転棟等による外傷、全身状態の悪化などの医療事故が頻発、病棟とリハビリ室の連携体制など点検を―医療機能評価機構
医療安全の確保、「個人の能力」に頼らず「病院全体での仕組み構築」を―日本医療機能評価機構
輸液ポンプ不具合で「空になってもアラームが鳴らず、患者に空気が送られてしまう」医療事故に留意を―医療機能評価機構
入院患者の持参薬だけでなく、おくすり手帳・診療情報提供書も活用して「現在の処方内容」を正確に把握せよ―医療機能評価機構
電子カルテで「患者にアレルギーのある薬剤」情報を徹底共有するため、一般名での登録を―医療機能評価機構
鏡視下手術で、切除した臓器・組織を体内から回収し忘れる事例が散発、術場スタッフが連携し摘出標本の確認徹底を―医療機能評価機構
小児への薬剤投与量誤り防止など、現時点では「医療現場の慎重対応」に頼らざるを得ない―医療機能評価機構
車椅子への移乗時等にフットレストで下肢に外傷を負う事故が頻発、介助方法の確認等を―医療機能評価機構
メトホルミン休薬せずヨード造影剤用いた検査を実施、緊急透析に至った事故発生―医療機能評価機構
2018年に報告された医療事故は4565件、うち7%弱で患者が死亡、PFM導入などの防止策を―日本医療機能評価機構
予定術式と異なる手術を実施し再手術不能のケースも、患者を含めた関係者間での情報共有徹底を―医療機能評価機構
抗がん剤の副作用抑えるG-CSF製剤、投与日数や投与量の確認を徹底せよ―医療機能評価機構
小児への薬剤投与量誤り防止など、現時点では「医療現場の慎重対応」に頼らざるを得ない―医療機能評価機構
2017年に報告された医療事故は4095件、うち8%弱の318件で患者が死亡―日本医療機能評価機構
2017年10-12月、医療事故での患者死亡は71件、療養上の世話で事故多し―医療機能評価機構
誤った人工関節を用いた手術事例が発生、チームでの相互確認を―医療機能評価機構
2016年に報告された医療事故は3882件、うち338件で患者が死亡―日本医療機能評価機構
手術室などの器械台に置かれた消毒剤を、麻酔剤などと誤認して使用する事例に留意―医療機能評価機構
抗がん剤投与の速度誤り、輸液ポンプ設定のダブルチェックで防止を―医療機能評価機構
2016年7-9月、医療事故が866件報告され、うち7%超で患者が死亡―医療機能評価機構
2015年に報告された医療事故は3654件、うち1割弱の352件で患者が死亡―日本医療機能評価機構
2016年1-3月、医療事故が865件報告され、うち13%超は患者側にも起因要素―医療機能評価機構
15年4-6月の医療事故は771件、うち9.1%で患者が死亡―医療機能評価機構
14年10-12月の医療事故は755件、うち8.6%で患者死亡―医療事故情報収集等事業





