2018年度の病床機能報告、高度急性期13.6%・急性期44.5%・回復期13.5%・慢性期28.4%―地域医療構想ワーキング(2)
2019.5.17.(金)
2015年度の病床機能報告では、高度急性期が13.6%、急性期が44.5%、回復期が13.5%、慢性期が28.4%となり、徐々に急性期が減少し、回復期が増加している―。
5月16日に開催された「地域医療構想ワーキンググループ」(「医療計画の見直し等に関する検討会」の下部組織、以下、ワーキング)では、こういった報告も行われました。

5月16日に開催された、「第21回 地域医療構想に関するワーキンググループ」
2014度に比べて回復期は4.7ポイント増、急性期は1.6ポイント減
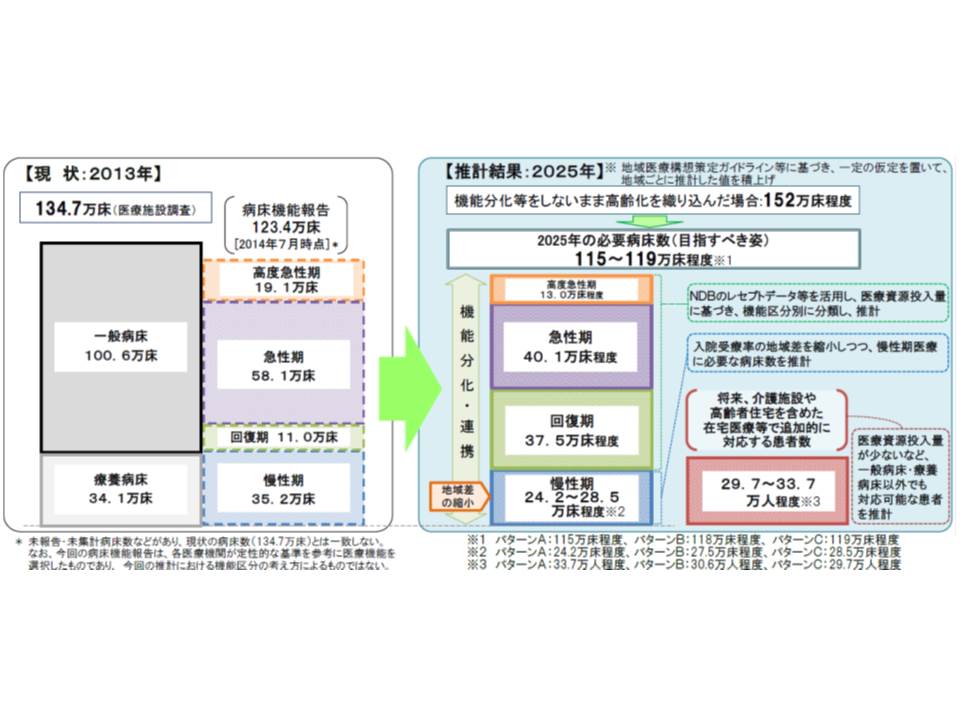
2025年には、いわゆる団塊の世代がすべて75歳以上の後期高齢者となることから、医療・介護ニーズが今後、急速に増加していくと見込まれます。このため、医療提供体制を見直し、より効果的・効率的に医療・介護サービスを提供することが求められています。
その一環として「地域医療構想の実現」があげられます。2025年の医療ニーズを踏まえて、▼高度急性期▼急性期▼回復期▼慢性期等―のベッド数がどれだけ地域で必要となるかを推計し、この構想にマッチするように病院・病棟・病床の機能分化を進めていくものです。
あわせて、一般病床・療養病床をもつすべての医療機関には、毎年度「病床機能報告」を行うことが義務付けられています。自院の病棟が、それぞれ▼高度急性期▼急性期▼回復期▼慢性期等―のどの機能を果たしていると考えるのか、また将来的にどの機能を果たすべきと考えているのか、などを都道府県に報告するものです。この結果と地域医療構想とを照らし合わせ、地域医療構想調整会議等で「データに基づいた自主的な機能分化・連携」に向けた議論を行うことが期待されています。
今般、2018年度の病床機能報告結果の速報値が紹介されました。2019年2月15日までに報告されたデータを集計したもので、今後、多少の数値変動が生じる見込みです。ここでは「病院」の報告結果を眺めてみましょう。
まず昨年(2018年)7月1日時点で、各医療機関が「自院の各病棟の機能」をどう考えているかを見ると、病床数ベースで▼高度急性期:13.6%(15万9478床)▼急性期:44.5%(52万2234床)▼回復期:13.5%(15万8495床)▼慢性期:28.4%(33万3445床)―となっています。
初年度(2014年度)報告結果からみると、各機能の病床数割合は次のように推移しています。
【高度急性期】
2014年度:15.5%→15年度:14.4%→16年度:14.4%→17年度:13.9%→18年度:13.6%
【急性期】
2014年度:47.1%→15年度:46.7%→16年度:45.8%→17年度:45.6%→18年度:44.5%
【回復期】
2014年度:8.8%→15年度:9.9%→16年度:10.7%→17年度:11.8%→18年度:13.5%
【慢性期】
2014年度:28.6%→15年度:29.0%→16年度:29.0%→17年度:28.6%→18年度:28.4%
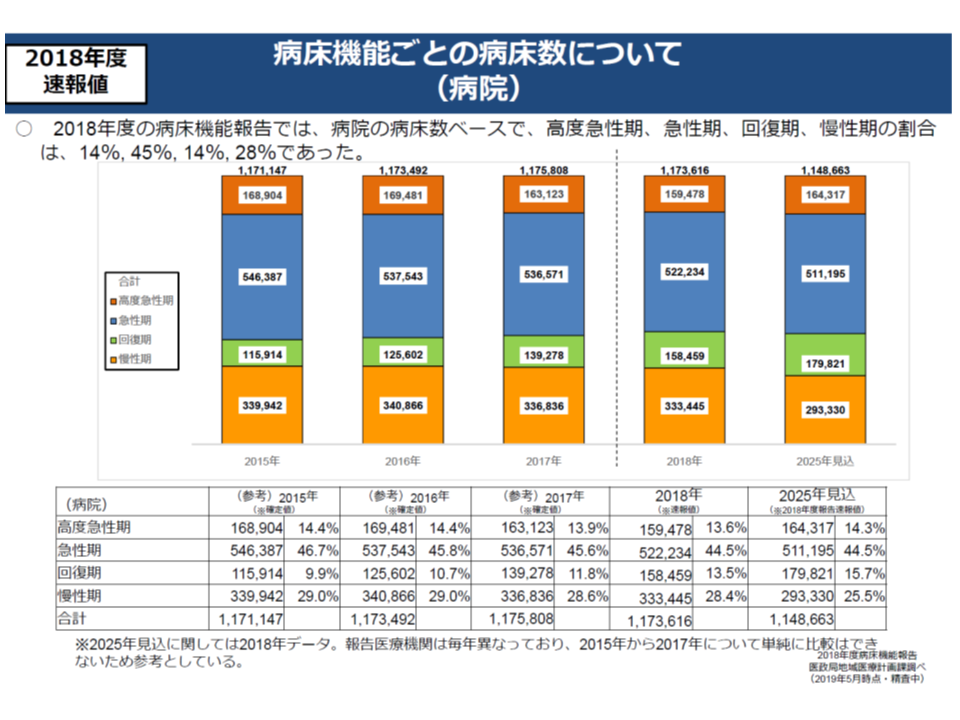
急性期と報告する病院・病棟が減少し、回復期と報告する病院・病棟が増加していることが分かります。とくに2017年度から18年度にかけて、この傾向が強く出ていることが伺えます(▼急性期の減少幅は、14-17年度は平均0.7ポイントだが、17-18年度は1.1▼回復期の増加幅は、14-17年度は平均1.0ポイントだが、17-18年度は1.7ポイント)。
この背景には、2018年度の病床機能報告において「定量的基準」が導入されたことがありそうです。
ここでいう定量的基準は、「医療行為」と「機能」とを一定程度紐づけし、例えば▼幅広い手術の実施状況▼がん・脳卒中・心筋梗塞等への治療状況▼重症患者への対応状況▼救急医療の実施状況▼全身管理の状況―などの診療実績が「全くない」病棟について、高度急性期・急性期と報告することを認めない、とするものです。
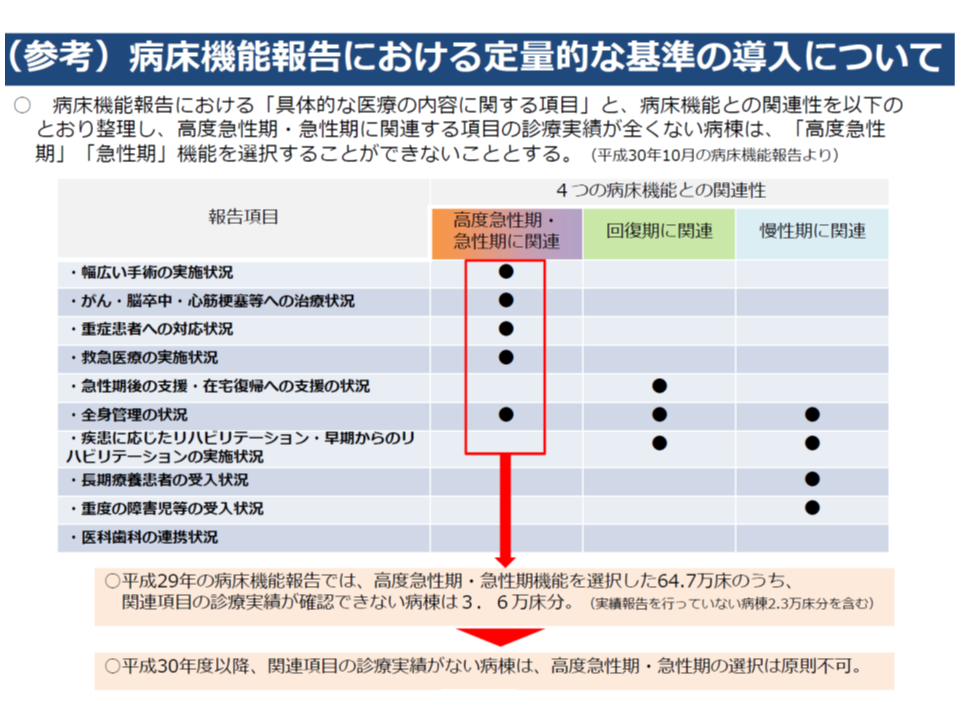
従前、例えば「急性期の外科病棟と報告しながら、1か月に1件も手術を実施していない」ケースや、「高度急性期の循環器内科と報告しながら、1か月に1件も経皮的冠動脈形成術を実施していない」ケースが見られたことを受け、ワーキングで「一定程度、報告する際の目安として定量的基準を導入すべき」との方向が固まったものです(関連記事はこちらとこちら)。
さらに、ワーキング等では、報告の目安の1つとして「入院基本料、特定入院料」と「機能」との紐づけも行っており、これらが医療現場に浸透し、徐々に効果が現れてきていると考えられます。
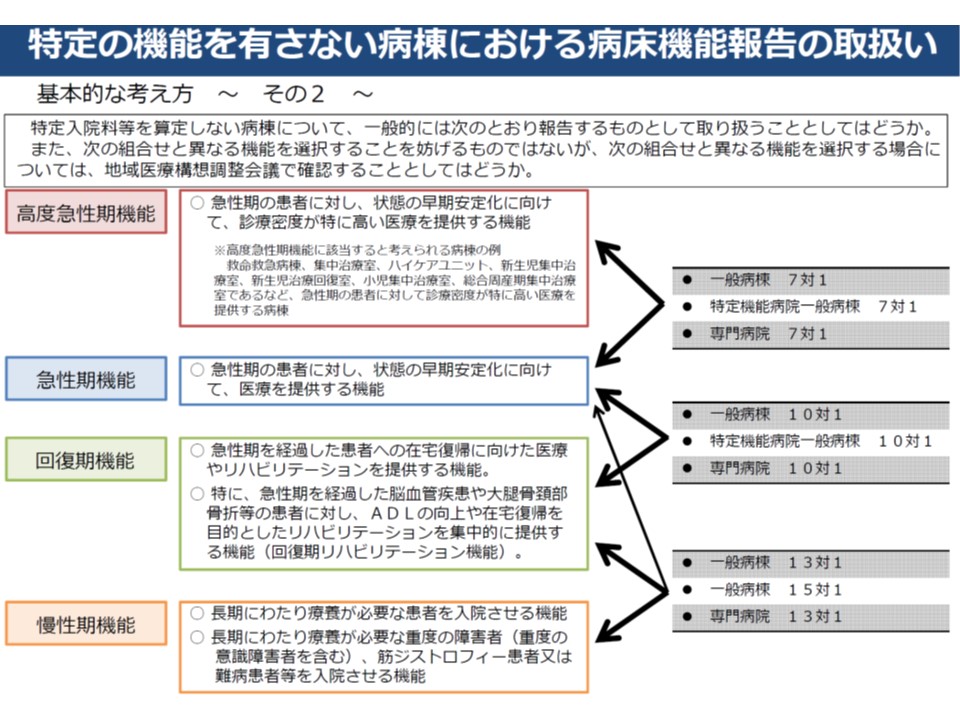
▼7対1は高度急性期または急性期▼10対1は急性期または回復期▼13対1・15対1は回復期または慢性期、一部は急性期—といった基本的な紐づけが行われた。もちろん異なる報告をすることも可能である
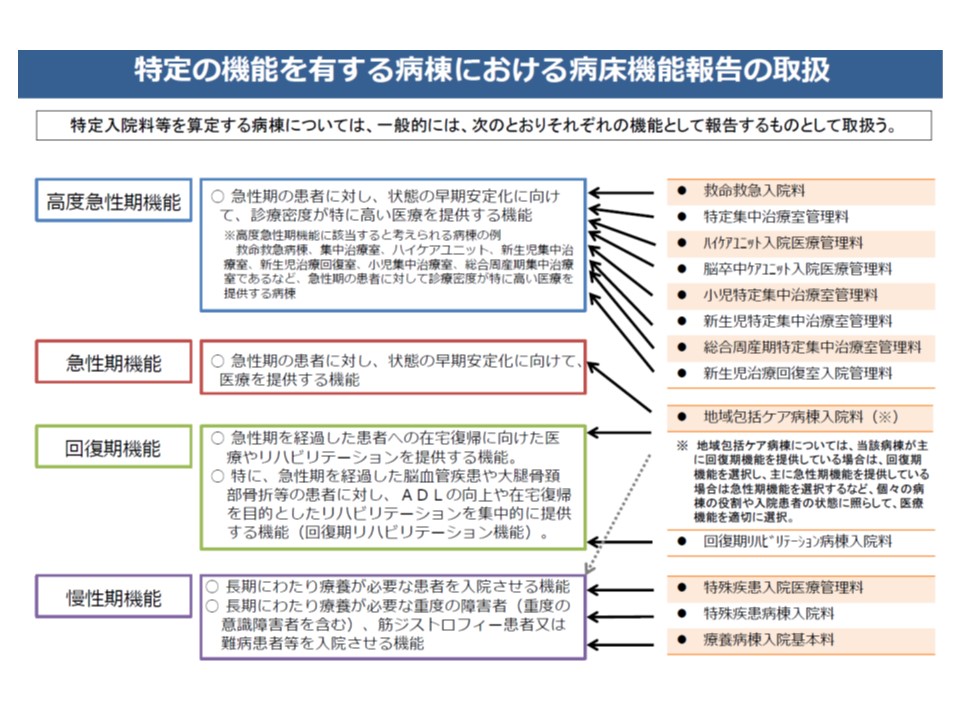
病床機能報告の4機能と、診療報酬上の特定入院料の紐づけ
もっとも、依然として「急性期」が多く、「回復期」が少ない状況に変化はありません。地域医療構想と異なり、病床機能報告は「病棟」単位のため、「急性期病棟にも一定程度、回復期等棟に該当する患者」がいます(多くの病棟では、高度急性期から慢性期の患者が混在しており、もっともシェアの多い患者の状態(高度急性期から慢性期)を、当該病棟の機能として報告することが推奨されている)。ワーキングでは、こうした点を勘案し中川俊男構成員(日本医師会副会長)らは「地域医療構想と病床機能報告とを単純比較すべきでない」と強く指摘しています。
しかし、地域医療構想と病床機能報告とで、あまりに数値が乖離していれば、現場に混乱も生じるでしょう。各都道府県の地域医療構想を積み上げると、▼高度急性期:11%程度(13万床程度)▼急性期:35%弱(40万床程度)▼回復期:33%程度(38万床程度)▼慢性期:22%程度(25万床程度)―となっています。2018年度の病床機能報告結果は、地域医療構想と比べて「急性期が10ポイント以上多く、回復期が20ポイント程度少ない」状況となっており、今後のワーキングや厚労省の動きに注目が集まります(関連記事はこちら)。
なお、2018年度から「2025年度の機能」に関する報告が義務化されています(これまで6年後の機能報告を義務付け、2025年度の機能は任意とされてきたが、2025年度が目前に迫ってきたため)。それによれば、病床数ベースで▼高度急性期:14.3%(16万4317床)▼急性期:44.5%(51万1195床)▼回復期:15.8%(19万2382床)▼慢性期:25.1%(30万5602床)―となりました。回復期は依然少ない、状況です。
特定機能病院の一部、依然として「全病棟、高度急性期」と報告
ところで、従前から「特定機能病院の多くで、すべての病棟を高度急性期と報告しているが、病床機能報告制度の内容や趣旨などの理解が進んでいないのではないか」との指摘があります(初年度である2014年度には病床数ベースで95.6%が高度急性期とされていた)。
しかし、いかに特定機能病院であっても、すべての病棟が高度急性期とは考えにくく、厚生労働省は「個々の病棟の役割や入院患者の状態に照らして、医療機能を適切に選択してほしい」旨を報告マニュアルに追記しています。
2018年度の状況を見ると、多くの特定機能病院で「高度急性期から急性期、さらには回復期へと報告内容をシフトしている」状況が伺え、一定程度、理解が進んでいることが分かりますが、依然として「全病棟が高度急性期である」と譲らない病院も決して少なくありません。
この点について中川俊男委員は、「一部の特定機能病院では、地域医療構想などに協力するなどの意識が見られないようだ。各特定機能病院に報告結果を送付し、意識改革を迫るべきではないか」と指摘しています。特定機能病院であっても、地域医療の1プレイヤーであることは当然で、「自院の等身大の姿」を客観的にみることが必要で、その場合「全病棟が高度急性期」という結果は導かれにくくなります。
厚労省は、まず全国医学部長病院長会議などと協議することから始める旨の考えを示しています。
【関連記事】
公立・公的病院等の機能改革、「医師働き方改革」「医師偏在対策」と整合する形で進めよ―地域医療構想ワーキング(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)
都道府県担当者は「県立病院改革」から逃げてはいけない―厚労省・医療政策研修会
学識者を「地域医療構想アドバイザー」に据え、地域医療構想論議を活発化―地域医療構想ワーキング(2)
再編・統合も視野に入れた「公立・公的病院の機能分化」論議が進む―地域医療構想ワーキング(1)
2018年度の病床機能報告に向け、「定量基準」を導入すべきか―地域医療構想ワーキング
2025年に向けた全病院の対応方針、2018年度末までに協議開始―地域医療構想ワーキング
公的病院などの役割、地域医療構想調整会議で「明確化」せよ—地域医療構想ワーキング
急性期病棟、「断らない」重症急性期と「面倒見のよい」軽症急性期に細分―奈良県
「入院からの経過日数」を病棟機能判断の際の目安にできないか―地域医療構想ワーキング(1)
急性期の外科病棟だが、1か月に手術ゼロ件の病棟が全体の7%—地域医療構想ワーキング(2)
公的病院や地域医療支援病院、改革プラン作成し、今後の機能など明確に—地域医療構想ワーキング(1)
新規開設や増床など、許可前から機能などを把握し、開設時の条件などを検討—地域医療構想ワーキング
本年度(2017年度)の病床機能報告から、患者数の報告対象期間を1年間に延長—地域医療構想ワーキング(3)
大学病院の一部、「3000点」が高度急性期の目安と誤解、機能を勘案した報告を—地域医療構想ワーキング(2)
7対1病棟は高度急性期・急性期、10対1病棟は急性期・回復期との報告が基本に—地域医療構想ワーキング(1)
地域医療構想出揃う、急性期の必要病床数は40万632床、回復期は37万5246床—地域医療構想ワーキング(3)
病院の急性期度をベンチマーク分析できる「急性期指標」を報告—地域医療構想ワーキング(2)
循環器内科かつ高度急性期にも関わらず、PTCAを1度も実施していない病院がある—地域医療構想ワーキング(1)
在宅医療の整備、都道府県の足並みにバラつきも、まず現状把握を確実に進めよ―在宅医療ワーキング
2021年に医療計画の中間見直し、在宅医療推進が最重要テーマに―地域医療構想・在宅医療ワーキング(2)
病床過剰地域での有床診開設特例、調整会議で事前審査を―地域医療構想・在宅医療ワーキング(1)
介護施設・在宅医療、2018年度からの計画的な整備を—医療計画見直し検討会(1)
在宅医療などの必要量、一般病床における資源投入量の少ない患者をどう考えるか―医療計画見直し検討会(2)
2018年度からの在宅医療、「療養病床の医療区分1患者」の7割など見込んで整備—医療計画見直し検討会(1)
医師・看護師確保策や在宅医療・訪問看護の整備目標など、医療計画に具体的に記載を—厚労省
2018年度からの医療計画、5疾病・5事業などの政策循環を強化し、介護保険計画との整合性確保を—厚労省
医療連携の推進、介護施策との整合性確保などを柱とする第7次医療計画の方向性固まる―医療計画見直し検討会
第7次医療計画の作成指針の議論が大詰め、厚労省が叩き台示す―医療計画見直し検討会
5疾病・5事業、2018年度からの第7次医療計画で「指標」も含めて見直し―厚労省・医療計画検討会(2)
医療資源投入量の少ない患者、基準病床数の「平均在院日数短縮」で勘案―厚労省・医療計画検討会(1)
都道府県の脳卒中・急性心筋梗塞対策、予防や回復期・慢性期のリハビリなども重視―厚労省・医療計画検討会
救急搬送患者の受け入れ実績が芳しくない3次・2次救急には何らかの対応も―厚労省・医療計画検討会
2018年度からの医療計画、CT・MRIの配置状況や安全確保状況なども考慮―厚労省・医療計画検討会(2)
次期医療計画での基準病床数の算定式、平均在院日数の動向は地域別に考えるべきか―厚労省・医療計画検討会(1)
5疾病・5事業は第7次医療計画でも維持、肺炎は脳卒中対策などの中で勘案―厚労省・医療計画検討会(2)
2次医療圏、5疾病・5事業それぞれの特性も踏まえた設定を―厚労省・医療計画検討会(1)
疾病ごと・事業ごとの医療圏設定推進など、2018年度からの第7次医療計画に向けて検討―厚労省・医療計画検討会
病床機能報告の病床数と地域医療構想の必要病床数、「一致する性質のものでない」ことを確認―地域医療構想GL検討会
「救命救急やICUは高度急性期」など、特定入院料と病棟機能との関係を一部整理―地域医療構想GL検討会
高度急性期や急性期の患者数推計の計算式示される、リハの扱いに注意を―地域医療構想策定の関係省令
地域医療構想策定ガイドライン固まる、回復期は175点以上に設定
高度急性期は3000点、急性期は600点、回復期は225点以上と厚労省が提案-地域医療構想GL検討会(速報)
高度急性期15.5%、急性期47.1%、回復期8.8%、慢性期28.6%―病床機能報告の14年度末まとめ
特定機能病院は95.6%の病床を高度急性期と報告―病床機能報告の速報値(第3報)
病床機能報告、14年度結果を踏まえ今年度分から見直し―地域医療構想GL検討会
地域医療構想策定後はもちろん、策定前から地域医療の課題抽出をすべき―地域医療構想策定GL検討会
「病棟の機能」の再議論望む声相次ぐ―地域医療構想GL検討会
ICUやHCUが慢性期機能と報告した場合など、厚労省から「修正」依頼も―地域医療構想策定GL検討会
病院・病床の機能分化はペースも重要、短期間での達成は好ましくない―厚労省・佐々木室長
地域医療構想策定に向け、「地域で欠けている医療機能」や「医療提供体制の評価」が必要―厚労省・神田医政局長
新公立病院改革プラン、92.7%で策定完了だが、一部病院では2018年度にずれ込む―総務省
地域医療構想踏まえ、9月または12月までに「公的病院改革プラン」を策定せよ—厚労省
2018年度改定、医療費の伸び、国民負担など考慮せよ—骨太方針2017を閣議決定、ここでもプラス改定を牽制
骨太方針2018を閣議決定、公的・公立病院の再編統合、病床のダウンサイジング進めよ
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
医師の時間外労働上限、医療現場が「遵守できる」と感じる基準でなければ実効性なし―医師働き方改革検討会
研修医等の労働上限特例(C水準)、根拠に基づき見直すが、A水準(960時間)目指すわけではない―医師働き方改革検討会(2)
「特定医師の長時間労働が常態化」している過疎地の救急病院など、優先的に医師派遣―医師働き方改革検討会(1)
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)