複数人によるダブルチェックでは「1人1人の責任感が希薄になる」点に留意!「確認」とは「原本との照合」である!―医療機能評価機構
2023.3.29.(水)
昨年(2022年)10-12月に報告された医療事故は1159件、ヒヤリ・ハット事例は7028件であった。医療事故のうち8.6%では患者が死亡しており、8.9%では死亡にこそ至らないまでも「障害残存」の可能性が高い—。
こういった状況が、日本医療機能評価機構が3月27日に公表した「医療事故情報収集等事業」の第72回報告書(昨年(2022年)10-12月が対象)から明らかになりました(機構のサイトはこちら)(前四半期(2022年7-9月)を対象にした第71回報告書に関する記事はこちら)。
また報告書では「ダブルチェックに関連した事例」を取り上げて詳しく分析。複数人によるダブルチェックでは「1人1人の責任感が希薄になる」点、ダブルチェック・複数人チェックにおいても「確認」とは「原本との照合」を意味する点等に留意が必要と訴えています。
目次
2022年10-12月、「療養上の世話」に関する医療事故が最多に
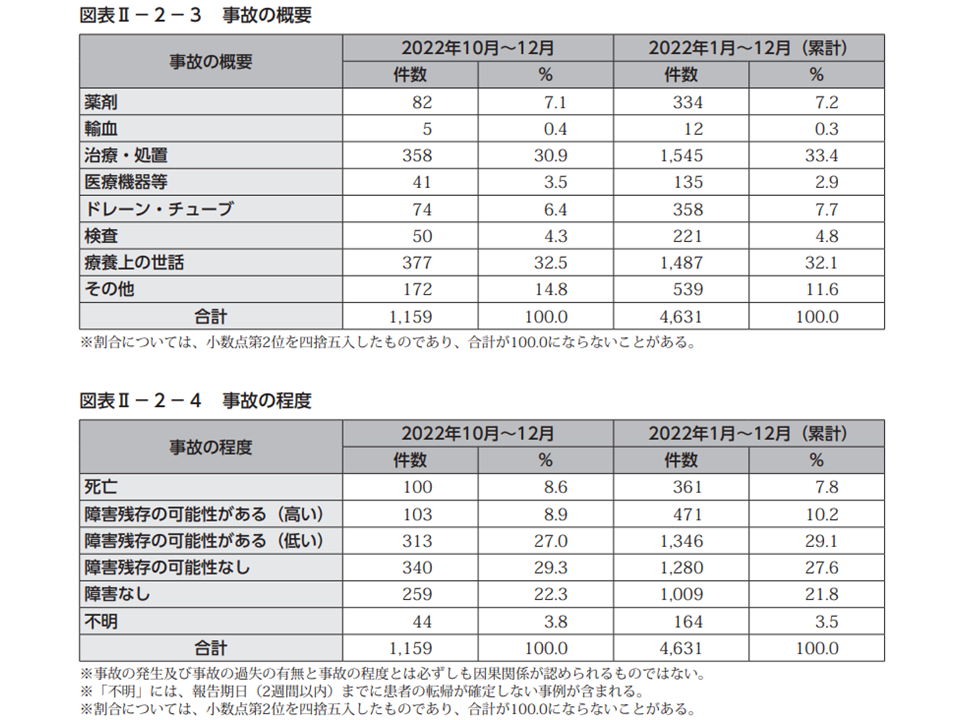
昨年(2022年)10-12月に報告された医療事故は1159件でした。今夏には、新型コロナウイルス感染症の影響により「低めの件数」となっています。
事故の程度別に見ると、▼死亡:100件・事故事例の8.6%(前四半期に比べて1.0ポイント増)▼障害残存の可能性が高い:103件・同8.9%(同2.2ポイント減)▼障害残存の可能性が低い:313件・同27.0%(同0.5ポイント減)▼障害残存の可能性なし:340件・同29.3%(同0.9ポイント減)―などとなりました。前四半期に比べて死亡事故が増加していますが、「中長期的に動向を見ていく」必要があります。
医療事故の概要を見ると、最も多いのは「療養上の世話」の377件・32.5%(前四半期に比べて0.7ポイント増)。次いで、「治療・処置」の358件・30.9%(同4.9ポイント減)。「薬剤」82件・同7.1%(同1.1ポイント増)、「ドレーン・チューブ」74件・同6.4%(同2.1ポイント減)などと続きます。項目の順位・シェアが大きく変動しており、コロナ禍での医療現場の混乱状況が伺えます。今後も中長期的に動向を見守る必要があります。
医療事故の状況(2022.10-12、医療事故情報収集等事業・第72回報告書1 230327)
ヒヤリ・ハット事例、依然として「様々な場面で発生している」点に留意を
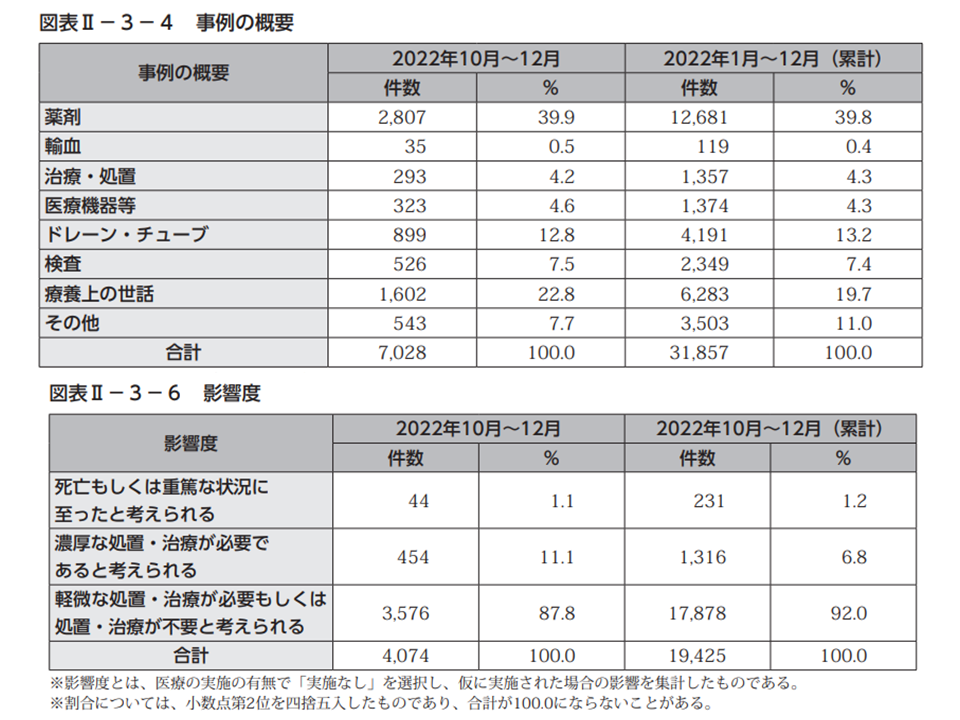
ヒヤリ・ハット事例に目を移すと、昨年(2022年)10-12月の報告件数は7028件。内訳を見ると、依然として「薬剤」関連の事例が最も多く2807件・ヒヤリ・ハット事例全体の39.9%(前四半期と比べて0.9ポイント増)を占めています。次いで「療養上の世話」1602件・同22.8%(同4.9ポイント増)、「ドレーン・チューブ」899件・同12.8%(同0.2ポイント減)などと続いています。医療事故に比べてシェアや順位の変化などが小さい、という点は従前と同様です。
ヒヤリ・ハット事例のうち、医療機関での実施がなかった4074件について、「仮に実施してしまっていた場合の患者への影響度」を見ると、「軽微な処置・治療が必要、もしくは処置・治療が不要と考えられる」事例が87.8%(前四半期から6.0ポイント減)と、ほとんどを占めている状況にも変化はありません。
しかし、「濃厚な処置・治療が必要と考えられる」ケースも11.1%(同5.8ポイント増)、さらに「死亡・重篤な状況に至ったと考えられる」ケースも1.1%(同0.2ポイント増)あります。一部にとどまってはいますが、「一歩間違えば重大な影響が出ていた」事例が生じ、またその割合が増加している点を重く見て、「すべての医療機関において院内のチェック体制を早急に点検しなおす」必要があります。
ヒヤリ・ハット事例の状況(2022.10-12、医療事故情報収集等事業・第72回報告書2 230327)
なお、その際には、Gem Medで繰り返しお伝えしているように「個人の注意だけで医療事故やヒヤリ・ハット事例を防止することはできない」点に留意しなければなりません。どれだけ注意深く業務を行っても、人は必ずミスを犯します。とりわけ、極めて多忙な業務環境にある医療従事者はミスが生じやすい状況に置かれており、こうした中では、「ペナルティの導入」などには意味がなく(効果がない)、かえって弊害のほうが大きくなると危機管理の専門家は指摘します。
「人はミスを必ず犯す」という前提に立ち、「必ず複数人でチェックする」「ミスが生じる前に、あるいは生じた場合には、すぐに気付ける仕組みを構築する」「また包み隠さず報告できるような、院内のルールを遵守し、医療安全を確保し、医療の質を向上させようという、風土を作り上げる」など、医療機関全体で対策を講じることが必要です。
ただし、「複数人でのチェック」には大きな落とし穴がある点にも留意が必要です。A・Bの2人でチェックをする際に、Aさんは「Bさんがチェックをするので『だいたい』で良かろう」と、Bさんは「Aさんがチェックをしているので『だいたい』で良かろう」と考えてしまうことが少なからずあります。この場合には「1人でのチェック」よりも甘くなってしまいます。こうした点も十分に認識したうえで、慎重に「複数チェック」を導入する必要があるでしょう(関連記事はこちら)。後述するように、今回の報告書でも「複数人チェック」を含めたダブルチェックについて分析しています。
ダブルチェック・複数人チェックでも「原本との照合」が重要であること再認識せよ
報告書では毎回テーマを絞り、医療事故の再発防止に向けた詳細な分析を行っています。今回は、「ダブルチェックに関連した事例」と、「シリンジポンプの単位の選択に関連した事例」を詳細に分析し、改善策を提示しています。
本稿では「ダブルチェックに関連する事例」、中でも事故事例に注目してみます。ダブルチェックに関連するヒヤリ・ハット事例は、例えば「Aさんのミスを、Bさんが気づき、事故に至ることを防止できた」ものが多くなっています。
2020-22年のうち「ダブルチェック」に関連する医療事故は165件報告されています。発生場所としては病棟(83件)、手術室(23件)、外来(15件)などが多く、内容としては薬剤(101件)、治療・処置(20件)、療養上の世話(9件)などが多くなっています。
また、165件の中には「ダブルチェックを行ったが誤りに気付かなかった」ものと、「ダブルチェックを行うべきところ行わなかった」ものとがおよそ半数ずつ含まれています(前者が84件、後者が81件)。
前者の「ダブルチェックを行ったが誤りに気付かなかった」としては、▼手元の「モノ」(正しい情報)と照合しなかった(35件)▼手元の「モノ」(正しい情報)と照合したが誤りを見落とした(7件)▼手元に「モノ」(正しい情報)がなく照合にならなかった(10件)—などがあります(不明が32件ある)。
手元の「モノ」(正しい情報)と照合しなかった実事例を見ると、次のような状況です。
▽薬剤師Aが緊急入院患者の病室を訪問し、持参薬について聴取するとともに、現在使用している薬剤が記載されているお薬手帳のページをコピー。聴取内容とお薬手帳のコピーを基に電子カルテに持参薬の状況を入力したが、その際に「誤入力」があった。薬剤師Bがダブルチェックを行ったが、焦りなどがあり誤りに気付かなかった(結果、誤った内容に基づく不適切な投薬が行われてしまった)
▽人工膝関節置換術予定のある糖尿病患者に対し、輸液を準備する際、看護師Aが投与量の計算を誤った。看護師Bにダブルチェックを依頼したが、Bは経験が浅く、誤りに気付けなかった(結果、誤った量の薬剤が投与されてしまった)
▽分子標的薬の効果について、病理診断医Aが「1+(陰性)」と判定し、プレパラート上に「1+」とマジックで記載したが、システムに入力する際、誤って「3+」(陽性)と仮登録してしまった。病理診断医Bが最終登録を行う際に、プレパラート上の記載を確認したものの、誤入力(「1+」→「3+」)に気付かず本登録してしまった。
また、手元の「モノ」(正しい情報)と照合したが誤りを見落とした事例としては、次のようなものが報告されています。
▽患者の手術後に医師から「膀胱灌流」の指示が出ました。看護師Aが灌流用生理食塩液 を準備しました。その際、看護師Bとともに「処置箋と現物とのチェック」を行い、生理食塩液のバッグに患者の氏名と流量を記入しましたが、「灌流」とは記入しませんでした。看護師Aは1人でベッドサイドに赴き、当該生理食塩液の「点滴」を開始。看護師Aは「点滴」に違和感をもちましたが、「このような方法もあるのか」を思い込んだようです。その後、夜勤看護師Cが血尿の有無を確認するため膀胱留置カテーテルをみたところ、膀胱留置カテーテルの灌流接続部に灌流用生理食塩液が接続されておらず、輸液の側管に接続されていることを発見しました。
他方、手元に「モノ」(正しい情報)がなく照合にならなかった事例としては、次のようなものが報告されています。
▽小児患者に骨髄検査のための鎮静を行うことになりました。同院では、小児の鎮静・検査時には(1) 全身麻酔剤の「ラボナール注射用」1A+溶解液20mLを作成(2)(1)の薬液のうち4mLと生食16mLを混合し、合計20mLとする(3)(2)の調製液のシリンジに患者名と「5倍希釈」と記載する(4)(1)の残りの薬液のシリンジに患者名と「原液」と記 載する—手順が定められていました。今回、看護師Aが(1)(2)の手順の後、シリンジに無記載のまま看護師Bに確認を依頼。看護師Bがシリンジを確認し、看護師Aにシリンジを戻しました。看護師Aの手元には、いずれも無記名の▼(1)の作業を行った残りの16mL(原液)が入った 20mLシリンジ▼(1)(2)の作業を行った5倍希釈液20mLが入った20mLシリンジ—がありました。看護師Aは、それぞれのシリンジに「原液」「5倍希釈」と記載しましたが、両者を取り違えてしまいました。もっとも、処置室で「調整液の色が濃い」ことに気づき、患児への投与は防げています。
こうした事例を分析すると、事故の背景には▼定められた手順を遵守していない▼照合を実施していない▼一部情報しか確認していない▼照合する情報を誤っていた(修正・変更前の指示書などと照合していたなど)▼誤りを誘導する形になってしまっていた▼先入観・思い込み▼チェック者の知識等が不足していた▼分からない者同士が確認していた—など複合的な要因が複雑に関係していることが分かりました。
機構では事例分析結果を踏まえて、次のような「ダブルチェックを行う場合のポイント」を整理しています。
▽ダブルチェックを際、スタッフが共通した認識を持ち、決められた方法で正しく行う
▽ダブルチェックにおいても、確認とは「基本となる正しい情報があり、対象となるモノを比較して、照合する」ことである点をしっかりと認識しなければならない(【照合】がいずれの場面でも極めて重要である、関連記事はこちら)
▽ダブルチェックを2人で行ったことにより「1人1人の責任感が希薄となる」可能性があることを認識する必要がある
▽上級者や先輩が準備したものをダブルチェックする場合は、「上級医が間違うはずがない」「先輩看護師だから正しいはず」などの先入観が入り、確認が甘くなったり、確認を省略してしまったりすることがある点に留意する
▽重要な内容を確認する場合、「表層的照合(形式的なレベルでの照合)」だけでなく 「構造的照合(医療上の判断レベルでの照合)」の両方が必要な場面がある
→例えば、「指示内容とシリンジに吸引した薬液の量の照合」にとどまらず、「この患者への投与量として適切かどうか」という点での確認・照合が必要となる場面がある
→ダブルチェックを行う際、この場面では「表層的照合」だけでよいのか?「構造的照合」が必要なのか?を区別し、「構造的照合」が必要な場合は、その照合ができる者がチェック者になる必要がある
▽チェック者は「確認のための環境」を整えてダブルチェックを実施する必要がある
→別の業務をしながら、遠くから、斜めから覗き見では確認にならない
▽普段から「分からないこと」「疑問に思うこと」を口に出せるよう職場の心理的安全性を高めておく
【関連記事】
患者に氏名等を述べてもらうも、医療者が手元情報と確認せず「誤った患者に検査・処置を実施」してしまう事故散発―医療機能評価機構
人工呼吸器の再接続を誤る事例が散発、人工呼吸器使用患者のもとを離れる際は「回路接続」「胸郭の動き」を確認せよ―医療機能評価機構
複数患者の電子カルテを同時に開き、患者氏名の確認が不十分なために「患者を間違ってオーダしてしまう」事例が頻発―医療機能評価機構
薬剤の投与経路誤り事故頻発、投与経路確認や「液体の内服・吸入薬は静脈ラインに接続不可の形で準備する」等の工夫を―医療機能評価機構
シーネやNPPV用マスク等の着用による「医療関連機器圧迫創傷」(MDRPU)が多発!定期的な装着部位観察を!―医療機能評価機構
手術時に薬剤を入れた容器を取り違え、誤って高濃度のアドレナリンを局所注射してしまう事故が散発―医療機能評価機構
固定用バルーンに生理食塩液を多量注入したためバルーンが破裂し、膀胱内の異物除去が必要になる事故が散発―医療機能評価機構
血管拡張のために温めたタオルを使用する際、「患者に熱傷」を負わせてしまう医療事故が頻発―医療機能評価機構
ASO患者に弾性ストッキングを着用させ、「下肢の虚血」を招いてしまう医療事故が散発―医療機能評価機構
「患者間違え」医療事故、「患者の氏名確認・患者とモノの照合」などの基本ルールが疎かなことが主因―医療機能評価機構
血液検査検査値を確認せず、好中球減少等の患者に抗がん剤を投与してしまう医療事故が散発―医療機能評価機構
使用済内視鏡を洗浄・滅菌せずに「他の患者」に使用してしまう医療事故が散発―医療機能評価機構
「患者を間違える」医療事故が高頻度発生、まず「患者に氏名を名乗ってもらう」基本ルール遵守を―医療機能評価機構
「製剤量」と「成分量」とを誤認して、薬剤を過量投与してしまう医療事故が散発―医療機能評価機構
腔鏡下手術で切除した臓器・組織を体外に取り出し忘れ、再手術を実施しなければならい事故が頻発―医療機能評価機構
メイロン静注7%「20mL」とメイロン静注7%「250mL」を誤って処方し、患者が心不全等に陥る事故散発―医療機能評価機構
病理検体を「他患者の検体が入った容器」に誤って入れてしまう事故が散発―医療機能評価機構
抗がん剤の過量投与、検査結果・患者状態を勘案しない抗がん剤投与などの事故が頻発―医療機能評価機構
新生児・乳児の沐浴時、湯の温度が高すぎて「熱傷」を生じさせてしまう事故が発生―医療機能評価機構
看護師が薬剤をPTPシートのまま渡し、患者がシートのまま誤飲する事例が依然として頻発―医療機能評価機構
人工呼吸器の回路接続が外れ、患者が呼吸難に陥る事例が頻発―医療機能評価機構
患者の持参薬をスタッフが十分把握等せず、「投与継続しなかった」医療事故が発生―日本医療機能評価機構
ダブルチェックが形骸化し、「複数人でのチェック」になっていないケースも少なくない点に最大限の留意を―医療機能評価機構
インスリン投与後、経腸栄養剤のルート未接続等で患者が「低血糖」を来す事例散発―医療機能評価機構
輸液流量を10倍に誤設定する医療事故散発、輸液ポンプ画面と指示流量を照合し「指差し・声出し確認」を―医療機能評価機構
「自身が感染してしまうかもしれない」との恐怖感の中でのコロナ対応、普段なら生じない医療事故の発生も―医療機能評価機構
ガイドライン遵守せず免疫抑制・化学療法を実施し、B型肝炎ウイルスが再活性化する医療事故―医療機能評価機構
咀嚼、嚥下機能の低下した患者に誤ってパン食を提供し、患者が窒息してしまう医療事故散発―医療機能評価機構
入院時に持参薬の処方・指示が漏れ、患者の既往症が悪化してしまう医療事故散発―医療機能評価機構
酸素ボンベのバルブ開栓確認を怠り、患者が低酸素状態に陥る事例が散発―医療機能評価機構
「メトトレキサート製剤の過剰投与による骨髄抑制」事故が後を絶たず―医療機能評価機構
確認不十分で、患者の同意と「異なる術式」で手術を実施してしまう事例が散発―医療機能評価機構
正しい方法で情報登録せず、アレルギーある薬剤が投与されてしまう医療事故が散発―医療機能評価機構
中心静脈カテーテル挿入時にガイドワイヤー回収を忘れ、患者体内に残存する事例が散発―医療機能評価機構
患者の移乗時にベッド等が動き「患者が転落」する事例散発、ベッドやストレッチャーの固定確認等の徹底を―医療機能評価機構
パルスオキシメータプルーブの長時間装着で熱傷、定められた時間で装着部位変更を―医療機能評価機構
気管・気管切開チューブ挿入中の「患者の吸気と呼気の流れ」、十分な理解を―医療機能評価機構
徐放性製剤の粉砕投与で患者に悪影響、薬剤師に「粉砕して良いか」確認を―医療機能評価機構
立位での浣腸実施は「直腸損傷」のリスク大、患者にも十分な説明を―医療機能評価機構
鎮静のための注射薬、「医師立ち会い」下で投与し、投与後の観察を確実に実施せよ―医療機能評価機構
小児用ベッドからの転落事故が散発、柵は一番上まで引き上げよ―医療機能評価機構
電子カルテに誤った患者情報を入力する医療事故が散発、氏名確認の徹底を―医療機能評価機構
X線画像でも体内残存ガーゼを発見できない事例も、「ガーゼ残存の可能性」考慮した画像確認を―医療機能評価機構
ガーゼカウント合致にも関わらず、手術時にガーゼが患者体内に残存する医療事故が頻発―医療機能評価機構
病理検査報告書を放置、がん早期治療の機会逃す事例が頻発―医療機能評価機構
手術前に中止すべき薬剤の「中止指示」を行わず、手術が延期となる事例が頻発―医療機能評価機構
患者を車椅子へ移乗させる際、フットレストで外傷を負う事故が頻発―医療機能評価機構
酸素ボンベ使用中に「残量ゼロ」となり、患者に悪影響が出てしまう事例が頻発―医療機能評価機構
腎機能が低下した患者に通常量の薬剤を投与してしまう事例が頻発―医療機能評価機構
検体を紛失等してしまい、「病理検査に提出されない」事例が頻発―医療機能評価機構
薬剤師からの疑義照会をカルテに反映させず、再度、誤った薬剤処方を行った事例が発生―医療機能評価機構
膀胱留置カテーテルによる尿道損傷、2013年以降に49件も発生―医療機能評価機構
検査台から患者が転落し、骨折やクモ膜下出血した事例が発生―医療機能評価機構
総投与量上限を超えた抗がん剤投与で、心筋障害が生じた事例が発生―医療機能評価機構
画像診断報告書を確認せず、悪性腫瘍等の治療が遅れた事例が37件も発生―医療機能評価機構
温罨法等において、ホットパックの不適切使用による熱傷に留意を―医療機能評価機構
人工呼吸器、換気できているか装着後に確認徹底せよ-医療機能評価機構
手術場では、清潔野を確保後すぐに消毒剤を片付け、誤投与を予防せよ―医療機能評価機構
複数薬剤の処方日数を一括して変更する際には注意が必要―医療機能評価機構
胸腔ドレーン使用に当たり、手順・仕組みの教育徹底を―医療機能評価機構
入院患者がオーバーテーブルを支えに立ち上がろうとし、転倒する事例が多発―医療機能評価機構
インスリン1単位を「1mL」と誤解、100倍量の過剰投与する事故が後を絶たず―医療機能評価機構
中心静脈カテーテルが大気開放され、脳梗塞などに陥る事故が多発―医療機能評価機構
併用禁忌の薬剤誤投与が後を絶たず、最新情報の院内周知を―医療機能評価機構
脳手術での左右取り違えが、2010年から11件発生―医療機能評価機構
経口避妊剤は「手術前4週以内」は内服『禁忌』、術前に内服薬チェックの徹底を―医療機能評価機構
永久気管孔をフィルムドレッシング材で覆ったため、呼吸困難になる事例が発生―医療機能評価機構
適切に体重に基づかない透析で、過除水や除水不足が発生―医療機能評価機構
経鼻栄養チューブを誤って気道に挿入し、患者が呼吸困難となる事例が発生―医療機能評価機構
薬剤名が表示されていない注射器による「薬剤の誤投与」事例が発生―医療機能評価機構
シリンジポンプに入力した薬剤量や溶液量、薬剤投与開始直前に再確認を―医療機能評価機構
アンプルや包装の色で判断せず、必ず「薬剤名」の確認を―医療機能評価機構
転院患者に不適切な食事を提供する事例が発生、診療情報提供書などの確認不足で―医療機能評価機構
患者の氏名確認が不十分なため、誤った薬を投与してしまう事例が後を絶たず―医療機能評価機構
手術などで中止していた「抗凝固剤などの投与」、再開忘れによる脳梗塞発症に注意―医療機能評価機構
中心静脈カテーテルは「仰臥位」などで抜去を、座位では空気塞栓症の危険―医療機能評価機構
胃管の気管支への誤挿入で死亡事故、X線検査や内容物吸引などの複数方法で確認を―日本医療機能評価機構
パニック値の報告漏れが3件発生、院内での報告手順周知を―医療機能評価機構
患者と輸血製剤の認証システムの適切な使用などで、誤輸血の防止徹底を―医療機能評価機構
手術中のボスミン指示、濃度と用法の確認徹底を―日本医療機能評価機構
リハビリ実施中の転棟等による外傷、全身状態の悪化などの医療事故が頻発、病棟とリハビリ室の連携体制など点検を―医療機能評価機構
医療安全の確保、「個人の能力」に頼らず「病院全体での仕組み構築」を―日本医療機能評価機構
輸液ポンプ不具合で「空になってもアラームが鳴らず、患者に空気が送られてしまう」医療事故に留意を―医療機能評価機構
入院患者の持参薬だけでなく、おくすり手帳・診療情報提供書も活用して「現在の処方内容」を正確に把握せよ―医療機能評価機構
電子カルテで「患者にアレルギーのある薬剤」情報を徹底共有するため、一般名での登録を―医療機能評価機構
鏡視下手術で、切除した臓器・組織を体内から回収し忘れる事例が散発、術場スタッフが連携し摘出標本の確認徹底を―医療機能評価機構
小児への薬剤投与量誤り防止など、現時点では「医療現場の慎重対応」に頼らざるを得ない―医療機能評価機構
車椅子への移乗時等にフットレストで下肢に外傷を負う事故が頻発、介助方法の確認等を―医療機能評価機構
メトホルミン休薬せずヨード造影剤用いた検査を実施、緊急透析に至った事故発生―医療機能評価機構
2018年に報告された医療事故は4565件、うち7%弱で患者が死亡、PFM導入などの防止策を―日本医療機能評価機構
予定術式と異なる手術を実施し再手術不能のケースも、患者を含めた関係者間での情報共有徹底を―医療機能評価機構
抗がん剤の副作用抑えるG-CSF製剤、投与日数や投与量の確認を徹底せよ―医療機能評価機構
小児への薬剤投与量誤り防止など、現時点では「医療現場の慎重対応」に頼らざるを得ない―医療機能評価機構
2017年に報告された医療事故は4095件、うち8%弱の318件で患者が死亡―日本医療機能評価機構
2017年10-12月、医療事故での患者死亡は71件、療養上の世話で事故多し―医療機能評価機構
誤った人工関節を用いた手術事例が発生、チームでの相互確認を―医療機能評価機構
2016年に報告された医療事故は3882件、うち338件で患者が死亡―日本医療機能評価機構
手術室などの器械台に置かれた消毒剤を、麻酔剤などと誤認して使用する事例に留意―医療機能評価機構
抗がん剤投与の速度誤り、輸液ポンプ設定のダブルチェックで防止を―医療機能評価機構
2016年7-9月、医療事故が866件報告され、うち7%超で患者が死亡―医療機能評価機構
2015年に報告された医療事故は3654件、うち1割弱の352件で患者が死亡―日本医療機能評価機構
2016年1-3月、医療事故が865件報告され、うち13%超は患者側にも起因要素―医療機能評価機構
15年4-6月の医療事故は771件、うち9.1%で患者が死亡―医療機能評価機構
14年10-12月の医療事故は755件、うち8.6%で患者死亡―医療事故情報収集等事業





