認知症治療薬「レケンビ」(レカネマブ)、200mgは4万5777円、500mgは11万4443円の薬価、1人当たり298万円の薬剤費に—中医協総会(1)
2023.12.13.(水)
12月13日に開催された中央社会保険医療協議会総会で、新たな認知症治療薬「レケンビ点滴静注」の薬価を▼200mg2mL1瓶:4万5777円▼500mg5mL1瓶:11万4443円—とすることが了承されました。12月20日に薬価基準に収載(=保険適用)され、1人当たりの薬剤費は約298万円となります。
またレケンビの市販後の費用対効果評価においては、「価格調整範囲の特別ルールを設ける」「介護費縮減効果については『勘案する場合・しない場合』それぞれの分析結果を踏まえて、対応を改めて中医協で検討する」という特別対応が図られます。
なお同日には、診療側・支払側双方の見解を踏まえた2024年度の診療報酬改定率設定に向けた中医協意見が取りまとめられましたが、従前どおり、支払側からの「安易なプラス改定にする状況にない」との意見と、診療側からの「物価・賃金高騰対応、医療DX対応などのために十分な財源を確保せよ」との意見の両論を併記するにとどまっています。今後、武見敬三厚生労働大臣が、この中医協意見も踏まえて年末に行われる鈴木俊一財務大臣との改定率決定折衝(2024年度予算案の編成過程で改定率等が決定される)に臨みます。
さらに、同日には「DPCにおけるコロナ感染症の取り扱い」なども議論されており、別稿で報じます。
目次
適切な類似薬が選定できず、原価計算方式でレケンビの薬価を設定
Gem Medで報じているとおり、9月25日に新たな認知症治療薬「レケンビ点滴静注200mg」「同点滴静注500 mg」(一般名:レカネマブ(遺伝子組み換え))が薬事承認され、市場規模が極めて巨大になる可能性があることなどを踏まえた「特別ルール」が設定されました(関連記事はこちら)。

新たな認知症治療薬「レケンビ」が薬事承認され、今後、保険適用することになる(中医協総会(1)1 230927)
この「特別ルール」に沿って薬価算定組織(中医協の下部組織)で具体的な薬価を検討。その結果結果をもとに、12月13日の中医協で薬価を決定しました。
画期的な薬剤(従前の治療薬は「認知症『症状』の進行抑制」効果があったが、本剤は「認知症の進行抑制」効果を持つ)であり、適切な類似薬が選定できないことから「原価計算方式」で薬価が計算され、▼200mg2mL1瓶:4万5777円▼500mg5mL1瓶:11万4443円—に設定されました。この中には45%の有用性加算(I)(新規作用機序医薬品であり、治療法の著しい改善が認められる)も含まれており、支払側の松本委員は「原価の1.5倍の価格が設定された。企業要望からすると満点回答ではないだろうが、相当のイノベーション評価が行われている」とコメントしています。
なお、本剤を用いた認知症治療はDPC制度において「出来高算定」となります(一定の基準を満たす高額新薬はDPC制度の中で評価されていないため、データが集積されて新たな診断群部類設定などが行われるまでの間、当該薬剤を含めた診療行為をすべて出来高算定とするルールが設けられている、関連記事はこちら)。
試験データなど踏まえて「レケンビを投与できる医療機関、投与対象となる患者」を限定
本剤はアルツハイマー病の進行を遅らせる画期的な効果を持つものの、アミロイド関連画像異常(ARIA)発現などの重大な副作用が知られており、「適切な患者選択」「投与判断」「重篤な副作用現の際の迅速な安全対策など確保」のために最適使用推進ガイドラインが定められます。

レケンビの最適使用推進ガイドライン(検討中)の概要(中医協 231115)
あわせて、保険診療の中で本剤を使用する場合には▼最適使用推進ガイドラインを遵守する▼レセプトの適用欄に「投与患者は『患者要件』のどの項目に該当するか」「患者の認知機能」「医師要件を満たしているか」「施設要件を満たしているか」「投与開始から何回目の投与であるか」「臨床症状の推移状況」「投与中のMRI検査実施日」などを記載する—ことを求めた留意事項通知が発出されます(12月19日発出、20日適用)。
最適使用推進ガイドライン・留意事項通知の遵守を求めることで「適正使用」が担保されると期待されます。
一方で、画期的な医薬品であることからアルツハイマー病患者・家族の「本剤を利用したい」との意向は非常に強いと考えられ、その意向にも応える必要があります。厚労省保険局医療課の安川孝志薬剤管理官は、レケンビも活用した効果的な認知症治療が普及するよう、例えば▼認知症疾患医療センターを中心とする認知症医療提供体制において、レケンビの保険適用を踏まえた専門職への研修実施や認知症疾患利用センター等の体制整備を進める▼医師向けの認知症対応力向上研修等のカリキュラムに「アルツハイマー病の新しい治療薬などの最新情報」を追加する(学会や企業も研修実施予定)▼厚労省ホームページにおいて「新たなアルツハイマー病治療薬に係る医療・介護等に関する取り組み」などの情報も掲載する—といった対応を図る考えも明らかにしています。
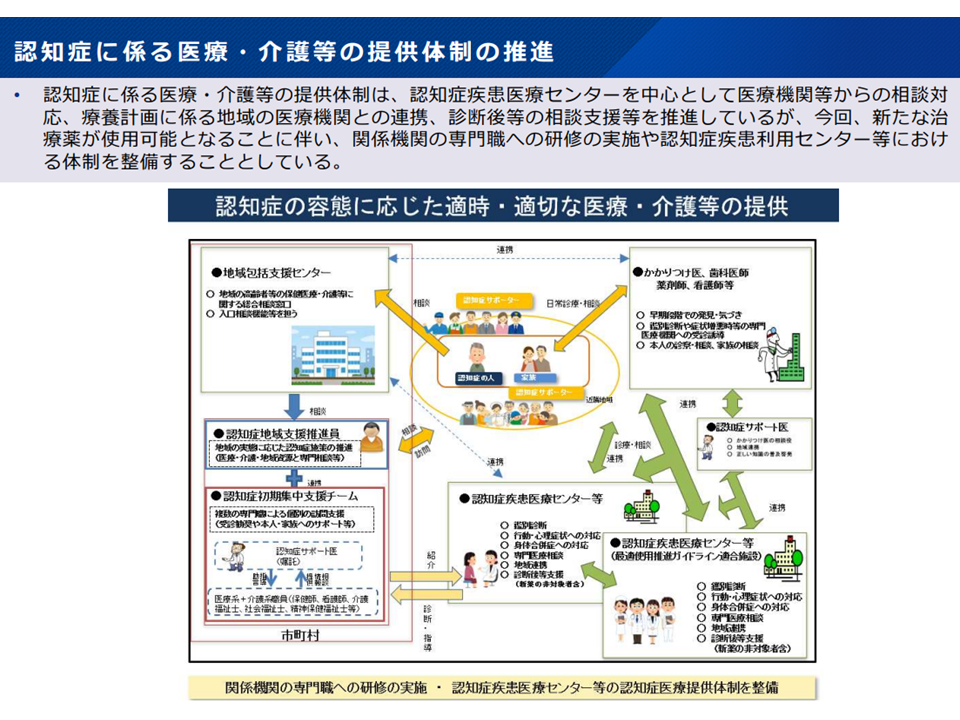
レケンビの保険適用を踏まえた、認知症医療提供体制の充実方向(中医協総会(1)1 231213)

レケンビの保険適用を踏まえた、認知症対応力向上研修の充実方向(中医協総会(1)2 231213)
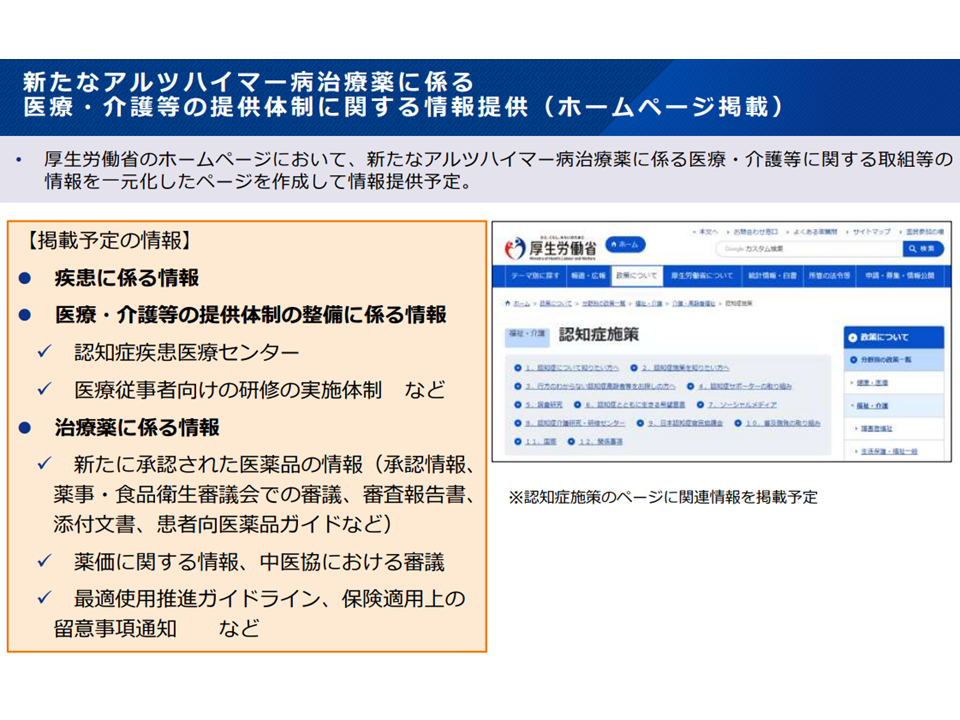
レケンビの保険適用を踏まえた、厚労省ホームページの記載充実方向(中医協総会(1)3 231213)
この点について公益代表の飯塚敏晃委員(東京大学大学院経済学研究科教授)は、「レケンビの投与可能施設に地域偏在などが生じないように目を配ってほしい」と要望しています。
ところで、レケンビの投与対象患者を選別するための検査方法(脳内アミロイドβの蓄積状態の把握を補助するルミパルスβ-アミロイド1-42とルミパルスβ-アミロイド1-40)・検査機器(PET検査でアルツハイマー病による軽度認知障害・認知症が疑われる患者の脳内アミロイドβプラークの可視化をする放射性医薬品を自動合成する装置Synthera+)の保険適用が、すでに11月22日の中医協総会で決まっています。
これらの検査を保険診療で行う際のルール(診療報酬算定上のルール)も、既に11月22日の中医協総会で了承承認されていますが、最適使用推進ガイドライン設定を踏まえた一部ルール変更も行われます(▼E101【ポジトロン断層撮影】▼E101-3【ポジトロン断層・コンピューター断層複合撮影(一連の検査につき)】▼E101-4【ポジトロン断層・磁気共鳴コンピューター断層複合撮影(一連の検査につき)】▼D004【穿刺液・採取液検査】の「アミロイドβ42/40比(髄液)」―の算定ルール変更、中医協資料はこちら)。
当初は年間3万2000人程度の患者に投与される見込みだが、患者数急増の可能性も
上述の最適使用推進ガイドラインや留意事項通知により、当初はレケンビ投与患者は限定されます。メーカーは、本剤が投与される患者数を、▼初年度:400人▼2年度目:7000人▼3年度目:1万4000人▼4年度目:2万3000人▼5年度目:2万6000人▼6年度目:2万9000人▼7年度目以降:各年度3万2000人―と推計しています。
「1人当たりの年間薬剤費が約298万円」(通常は500mLを2週間に一度、26回使用)となるため、最大3万2000人に投与した場合の「1年間の市場規模は約986億円」と推計されます。
もっとも、本剤の効能・効果に該当する有病者数は本年度(2023年度)に542万人と推計されており、上記の投与対象患者は「極めて限定される」状況です。
画期的な医薬品であることから、アルツハイマー病患者・家族の「本剤を利用したい」との意向は非常に強いと考えられ、今後「より簡便な検査法の開発」「医療機関の体制整備」などが急速に進むことも予想されます。また「より長期間の投与が有効である」ケースが生じる可能性もあります。
すると、上記の予測よりも大幅に患者数が増加しますが、その場合には「薬剤費、医療費が想定以上に膨らんでしまう」事態も招きます。
そこで、今後、使用成績調査結果を踏まえて、必要に応じて「市場が予測よりも大幅に増加する」場合などには「市場拡大再算定」や「四半期再算定」などの薬価引き下げも検討されます(関連記事はこちら)。
この点にも関連して、公益代表の永瀬伸子委員(お茶の水女子大学基幹研究院人間科学系教授)は「300万円近いレケンビの薬剤費は、高額療養費の対象となり多くが医療保険から支払われる。一方で、例えば大学生の多くが学費を奨学金で賄ない、卒業後に自分自身で数百万円の返済を行っている。こうした点も踏まえた高額医薬品の自己負担の在り方を検討していく必要があるのではないか」との問題提起を行っています。
介護費縮減効果を薬価に反映させるか、データを見てから検討へ
ところで本剤については「介護費を縮減する効果が期待され、それを費用対効果評価の中で勘案してほしい」との要望がメーカーサイドから出ています。
この点については、費用対効果評価の専門家から「介護費を費用対効果評価の中で勘案することには学術的課題がまだあり、研究を継続すべき」「NDB(医療レセプト等データ)と介護DB(介護レセプト等データ)とを連結し、これと認知症高齢者の日常生活自立度とを活用することで、認知機能の違いが医療費・介護費にどういった差をもたらしているのかを評価することは不可能ではないと考えられる」との意見が出されていること、メーカーサイドが「介護費の勘案」を強く要望していることなどを踏まえ、中医協総会および、先立って開催された薬価専門部会・費用対効果評価専門部会の合同会議では次のような対応をとることを決めています。
▽メーカーが介護費用分析を希望した場合、「中央社会保険医療協議会における費用対効果評価の分析ガイドライン」に則って分析を行う
▽「介護費用を含めた分析結果」と「介護費用を含めない分析結果」をもとに、費用対効果評価専門組織(中医協の下部組織)→中医協で検討し、取り扱いを決定する
この内容に異論は出ていませんが、「介護費縮減効果の勘案は、今後につながる重要テーマであり、企業側には積極的なデータ提出協力をお願いしたい」(森昌平委員:日本薬剤師会副会長)、「レケンビに限定した取り扱いは了承するが、費用対効果評価の共通ルールとすべきか否かは根源的な検討が改めて必要である」(松本真人委員:健康保険組合連合会理事)といった注文がついています。
今後、どういった分析結果が示され、どういった議論が行われるのか注目したいところです。
費用対効果データ踏まえ、市販後に薬価の引き上げ・引き下げを特別ルールで検討
また、費用対効果評価にあたり「価格調整範囲をどう考えるか」も論点の1つとなっています。
費用対効果評価の大枠は「類似の医薬品・医療技術等(比較対照技術)に比べて、費用対効果が優れているのか、あるいは劣っているかをデータに基づいて判断し、『費用対効果が優れている』と判断されれば価格(薬価、材料価格)は据え置く。『費用対効果が劣っている』と判断されれば価格を引き下げる。『費用が少なくなる一方で効果が優れている・あるいは同じである』と判断されれば、価格を引き上げる」というものです。
その際、価格調整(引き下げ)の範囲は「有用性加算」部分に限定されていますが、中医協では「価値に応じた評価(償還価格設定)を行うために、より広い範囲で(加算を超えた部分にも)価格調整を行うべきではないか」との検討も行われ、これに対し業界サイドは「費用対効果評価制度は薬価・材料価格制度を補完するものとの視点に立てば、現行どおり有用性加算部分のみで価格調整を行うべき」と反論しています。
この点について、厚労省保険局医療課医療技術評価推進室の木下栄作室長は、次のような「レケンビに限った特別ルール」を設けてはどうかと提案しています。
▽費用対効果評価の結果、ICER(「費用対効果が優れているか、劣っているか」を判断する物差しで、「類似技術βの費用(b)と新規医療技術αの費用(a)との差(つまりb-a)」を「類似技術βの効果(B)と新規医療技術αの効果(A)との差(つまりB-A)」で除して算出する。現行ルールではICERが500万円未満の場合には「費用対効果が優れている」と判断し、価格が維持される)が「500万/QALYとなる価格」と「見直し前の価格」の差額を算出し、差額の25%を「調整額」とする
↓
▼「ICERが500万円/QALYとなる価格」>「見直し前の価格」の場合は、「見直し前価格+調整額」を調整後価格とする(薬価の引き上げ、ただし「見直し前の1.1倍」を引き上げの上限とする。引き上げ条件は現行規定を適用)
▼「ICERが500万円/QALYとなる価格」<「見直し前の価格」の場合は、「見直し前 価格-調整額」を調整後価格とする(薬価の引き下げ、ただし「見直し前の0.85倍」を引き下げの下限とする)
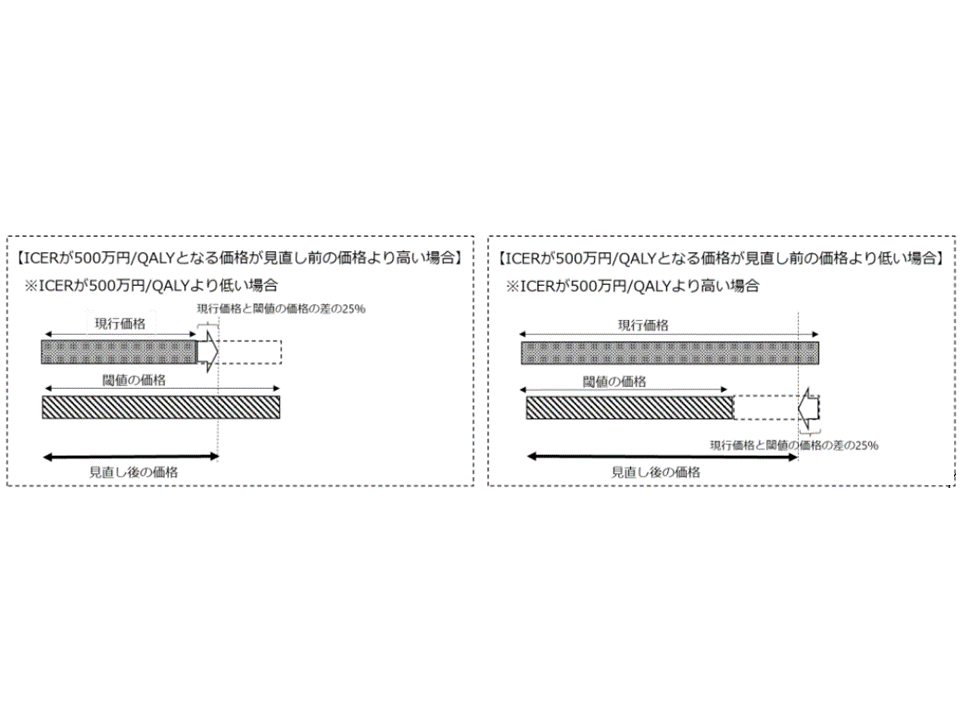
レケンビの費用対効果評価における「価格調整範囲」の特例的な考え方(中医協総会(1)4 231213)
この特例ルールに対しても「価格調整範囲を有用性加算に限定しない一方で、企業の予見可能性を考慮して上げ止め・下げ止め規定が設けられたことは理解できる」(長島公之委員:日本医師会常任理事)、「これまで『費用対効果が優れた類似品と同じ価格まで下げる』案を提唱してきた。そこまでは至らなかったが、今後の費用対効果制度の検討に向けた重要な前進である」(松本委員)と理解が得られています。
これらは「レケンビに限った特例」ですが、将来の費用対効果評価制度改革に向けた「重要な試行的取り組み」と見ることも可能です。レケンビの費用対効果評価結果も見ながら、将来の費用対効果評価制度改革論議が進むことでしょう。
【関連記事】
(レケンビの薬価ルール関連論議)
認知症治療薬「レケンビ」(レカネマブ)、通常ルールで薬価算定し、薬価基準収載後の「特別の薬価調整」は販売実績踏まえて判断—中医協
認知症治療薬「レケンビ」(レカネマブ)、保険適用後の販売実績踏まえた「特別の薬価調整」は日本市場の魅力を損ねるのではないか—中医協
認知症治療薬「レケンビ」(レカネマブ)、保険適用後の販売実績みて「薬価調整」の必要を改めて検討、介護費分析には課題多し—中医協
認知症治療薬「レケンビ」(レカネマブ)の薬価算定ルール議論続く、介護費縮減効果の分析には多くの課題あり—中医協
認知症治療薬「レケンビ」(レカネマブ)、介護費縮減効果を薬価に反映すべきか、投与患者大幅増の際にどう対応するか—中医協・薬価専門部会
認知症治療薬「レケンビ」(レカネマブ)、保険適用された際に巨大な市場規模になる可能性踏まえ「薬価の特別ルール」検討—中医協(1)
費用対効果評価に基づく価格調整をより広範囲にすべきか、介護費用削減効果を医薬品・医療機器の価格に反映させるべきか―中医協
コロナ治療薬ゾコーバ錠の薬価、ラゲブリオとゾフルーザの中間に設定し、1治療当たり5万1851円80銭—中医協総会(2)
コロナ治療薬ゾコーバ錠の薬価特例を決定、複数の比較薬をもとに薬価を設定し、販売実績などから市場規模を推測—中医協(1)
(2024年度診療報酬改定論議)
2024年度診療報酬改定の基本方針を決定、「医療人材の確保・働き方改革等の推進」重点課題に据える
【生活習慣病管理料】、療養計画書簡素化による医師負担軽減、月1回以上診療実施要件緩和による患者負担軽減を図る—中医協総会(2)
「長期収載品」と「最も高い後発品」との価格差の「2分の1以下」を選定療養(患者負担)とせよ—社保審・医療保険部会(1)
食材費等の高騰踏まえ、入院時の食費について「患者の自己負担」部分を1食につき30円アップ—中医協総会(1)
2024年度の薬価制度改革論議が大詰め、新薬創出等加算の企業要件廃止で「日本市場の魅力回復」と業界サイドが期待—中医協・薬価専門部会
新興感染症に対応する協定締結医療機関の枠組みを【感染対策向上加算】等に盛り込め、抗菌薬適正使用の実績も評価せよ—中医協総会(3)
ICUの患者評価「看護必要度+SOFAスコア」へ、宿日直医が勤務するICUは低点数とし特定行為研修修了看護師を配置へ—中医協総会(2)
転院搬送評価する【救急搬送診療料】で「平時からの連携+搬送」要件化すべきか、救急医療管理加算の対象患者限定すべきか—中医協総会(1)
「長期収載品」と「最も高い後発品」との価格差の一部を選定療養(患者負担)に—中医協総会(5)
NICUでも「2対1看護」を評価、小入管の「病室単位の取得」やハイリスク妊娠管理加算の拡大などを検討—中医協総会(4)
「リハビリ、栄養管理、口腔管理の一体的実施」を診療報酬でも強力に推進、医療・介護間のリハビリ・栄養情報共有が重要—中医協総会(3)
医療機関等のサイバーセキュリティ対策を「加算などで評価」すべきか、「加算など設けず義務化」すべきか—中医協総会(2)
医薬品は6.0%、材料は2.5%の価格乖離、「薬価の実勢価格改定」全体で1150億円程度の国費縮減可能では―中医協総会(1)
「長期収載品と後発品との価格差の一部」の選定療養(患者負担)化、医療上の必要性や後発品供給への配慮も必要—社保審・医療保険部会
敷地内薬局への個別対応はせず、敷地内薬局を持つ薬局グループ全体で低い調剤基本料を設定してはどうか—中医協総会(2)
「認知症入院患者等の身体拘束最小化」「かかりつけ医の認知症対応力の底上げ」など、診療報酬でどう進めるべきか—中医協総会(1)
がん患者・非がん患者・小児患者の特性を踏まえた「身体的苦痛・精神的苦痛の緩和」を診療報酬でもさらに推進―中医協総会(4)
「長期収載品と後発品との価格差の一部」を患者負担(選定療養)に、対象薬剤や自己負担水準などをどう考えるか―中医協総会(3)
データ数が少ない・適切なデータ提出できない病院はDPCから退出へ、入院期間Iでコスト回収できる新点数ルールを検討―中医協総会(2)
2022年度の前回診療報酬改定後に一般病院経営は「悪化、大きな医業赤字」、無床クリニックは「改善、大きな医業黒字」—中医協総会(1)
後発医薬品の供給不安が続く中で「後発品の使用促進」をどう図るか、バイオ医薬品の使用促進に向けた報酬を充実―中医協総会(2)
療養病棟の医療区分を細分化、「リハビリの上限設定、中心静脈栄養の評価制限」などをどう考えるべきか―中医協総会(1)
2プログラム医療機器「どのような点を、どのように評価するのか」明確化、医療上必要な医療機器の価格下支えルールを検討―中医協・材料部会
安定供給に注力するメーカーの後発品を「価格下支え」などで評価、多品目少量生産解消を目指した後発品薬価対応も―中医協・薬価専門部会
診療所の良好な経営状況に鑑み、2024年度診療報酬改定では「診療所は5.5%のマイナス改定」が妥当!―財政審建議
認知症治療薬「レケンビ」(レカネマブ)、通常ルールで薬価算定し、薬価基準収載後の「特別の薬価調整」は販売実績踏まえて判断—中医協
「不妊治療の保険適用」は効果をあげているが「年齢・回数制限の見直し」求める声も、凍結胚の維持管理期間を延長してはどうか—中医協総会
地域医療体制確保加算について支払側が廃止を求めるが診療側が猛反発、勤務間インターバルを報酬要件に盛り込むべきか—中医協総会(3)
回復期リハビリ病棟での運動器リハビリ算定上限をどう考えるか、身体拘束ゼロにどう取り組んでいくべきか—中医協総会(2)
地域包括ケア病棟、救急患者の受け入れ・介護サービス等との連携などさらに強化、入院料逓減制は意見割れる—中医協総会(1)
入院時食事療養費の「患者の自己負担」部分引き上げ、中医協でも賛意示される—中医協総会(2)
「優れた医薬品を早くいち日本で保険適用してもらう」ためのインセンティブ新設、補正加算も改善へ―中医協・薬価専門部会
「長期収載品と後発品との価格差の一部」を選定療養(患者負担)へ、簡易なオンライン資格確認も導入進める—社保審・医療保険部会(2)
「外来管理加算の廃止」の支払側提案に、診療側委員は猛反発、「かかりつけ医機能」の診療報酬評価をどう考えるか—中医協総会(1)
入院時食事療養費、昨今の食材費急騰を踏まえて「患者の自己負担」部分を引き上げへ—社保審・医療保険部会(1)
初診からの向精神薬処方など「不適切なオンライン診療」を是正、D to Pwith N・D to Pwith Dを適切に推進—中医協総会(2)
一般病棟用の看護必要度(救急搬送後の入院やB項目)をどう見直すべきか、急性期一般1の在院日数要件を短縮すべきか—中医協総会(1)
診療所経営は極めて良好、2024年度改定で診療所点数を適正化し「看護職員等の処遇改善」財源を生み出せ―財政審
「医療人材の賃金アップ」を診療報酬で手当てすべきか、するとして「医療現場の柔軟対応」を可能な仕組みとすべきでは—社保審・医療部会
2024年度診療報酬改定では「医療人材の確保」を重点課題に据える、国保の賦課限度額を106万円に引き上げ—社保審・医療保険部会
2022年度改定での「在宅医療の裾野を広げるための加算」や「リフィル処方箋」など、まだ十分に活用されていない—中医協(1)
「医薬品の安定供給」に力を入れる製薬メーカーの医薬品、薬価でも高い評価を設定すべきだが・・・―中医協・薬価専門部会
医療従事者の給与アップ財源を「診療報酬引き上げ」に求めるか、「医療機関内の財源配分」(高給職種→低い給与職種)に求めるか—中医協総会
深刻化するドラッグ・ラグ/ロスの解消や小児用医薬品開発に向け、専門家の研究結果も踏まえた薬価上の対応を検討―中医協・薬価専門部会
訪問看護の機能強化と同時に不適切事例の適正化・効率的なサービス提供も進めよ、退院当日の複数回訪問看護も適切に評価—中医協総会(2)
「意味のある医療・介護連携」が重要、「サービス担当者会議への出席」などを機能強化加算等の要件に据えるべきか—中医協総会(1)
優れた新薬の薬価を支える新薬創出等加算、企業要件や品目要件、加算の計算式、累積控除時期をどう考えていくべきか―中医協・薬価専門部会
医師少数区域等の脳卒中患者へ、迅速にtPA静脈注射療法・血栓回収療法を実施可能とする診療報酬上の手当てを検討—中医協総会(2)
安全で良質な「外来がん化学療法」に向け基準等作成を義務化するか、急性期充実体制加算に外来化学療法実績を求めるか—中医協総会(1)
2024診療報酬改定、救急医療管理加算の基準・急性期病棟での高齢者対応・看護必要度B項目などが重要論点—入院・外来医療分科会(2)
看護職員処遇改善、「独自の+α」を行う病院もある、6割超の病院で看護職「以外」の処遇改善も実行―入院・外来医療分科会(1)
勤務医の労働時間上限規制が2024年度から厳格される中、「救急医療体制の確保」が極めて重大な課題となる―入院・外来医療分科会(3)
「データ数が少ない」「適切なデータ提出が行えない」病院は、DPC制度からの退出を求めてはどうか―入院・外来医療分科会(2)
急性期一般1で「看護必要度B項目の廃止」を検討、A項目の呼吸ケア・創傷処置等なども見直しへ―入院・外来医療分科会(1)
費用対効果評価が低いと判断された医薬品・医療機器、「費用対効果評価が対照技術と等しくなる」まで価格を下げるべきか―中医協
「要介護度が高い在宅患者への訪問診療の評価引き上げ」「高齢者施設への極めて頻回な訪問診療の評価適正化」など検討—中医協総会
2024年度診療報酬改定の基本方針論議続く、物価高騰対応の必要性言及を医療提供サイドは高く評価するが、費用負担者は効率化を強く要請
地域包括ケア病棟への入院料逓減制、障害者施設等での施設基準明確化、提出データ評価加算の要件見直しなど検討―入院・外来医療分科会(3)
2024年度診療報酬改定、「高齢者の救急搬送等」にどう対応すべきか、「かかりつけ医機能」をどう報酬で評価すべきか—中医協(2)
「日本国民に必要な医薬品でもドラッグラグ・ロス、高い薬価を設定し、それが維持される仕組みが必要」と医薬品団体―中医協・薬価専門部会
医療機器等のチャレンジ申請、「保険適用後にも一定の期間」申請可能に―中医協・材料部会
「働きながらがん治療を継続できる」環境整備に向け、化学療法の外来移行、栄養指導等を強力に推進―入院・外来医療分科会(3)
回復期リハ病棟での栄養・口腔管理推進、療養病棟の医療区分細分化、入院全般での身体拘束ゼロ等などが重要論点―入院・外来医療分科会(2)
「患者本位の医療実現」「個々の患者に相応しい療養環境」など考え、看護必要度や平均在院日数などを見直し―入院・外来医療分科会(1)
費用対効果評価に基づく価格調整をより広範囲にすべきか、介護費用削減効果を医薬品・医療機器の価格に反映させるべきか―中医協
コロナ診療報酬特例、コロナ感染拡大の状況・医療現場の効率的診療状況踏まえて「点数を引き下げて継続する」方向で調整—中医協総会
医師働き方改革効果あるプログラム医療機器、メーカー側は「加算評価」を求めるも、中医協委員は「理解できない」と反論―中医協・材料部会
診療報酬改定のない年の薬価改定(中間年改定)、医薬品供給やドラッグラグ・ロスへの影響も見ながら在り方を検討―中医協・薬価専門部会
2024年度診療報酬改定に向けて第1ラウンド論議を総括、今後、個別具体的な点数・施設基準に関する第2ラウンド論議へ—中医協総会
医療部会でも2024年度診療報酬改定「基本方針」論議、病院団体が「食事療養費引き上げ」「賃上げの原資確保」を強く要請—社保審・医療部会
2024年度診療報酬改定「基本方針」論議始まる、物価急騰への対応や医療保険制度の持続可能性確保など重視―社保審・医療保険部会(1)
小児薬開発促進のため新薬創出等加算の積極的活用を、企業の予見可能性確保のため市場拡大再算定見直しを―中医協・薬価専門部会
療養病棟の医療区分、「疾患・状態での該当」と「処置での該当」で状況が異なる点踏まえ細分化すべきか―入院・外来医療分科会(4)
「在宅患者の状態悪化→外来受診→地域包括ケア病棟入院」の流れも高く評価し、救急搬送・受け入れ負担軽減を―入院・外来医療分科会(3)
ICU評価は「看護必要度+SOFAスコア」へ、HCU看護必要度から心電図モニタ管理など削除へ―入院・外来医療分科会(2)
看護必要度が「高齢の誤嚥性肺炎等患者の急性期一般1への救急搬送」を促している可能性―入院・外来医療分科会(1)
費用対効果制度について医薬品業界・医療機器業界から意見聴取、医薬品・機器の各々の特性踏まえた制度改善を―中医協
後発品の価格帯集約ルール、医療上の必要な医薬品の価格を下支えするルールなど、どのように考えていくべきか―中医協・薬価専門部会
少子化が進展する中で、小児医療・周産期医療について「集約化」と「アクセス確保」とのバランス考慮が極めて重要—中医協総会
2024年度以降の診療報酬改定、実施時期を2か月遅らせ「6月1日施行」とする方針を中医協で固める、薬価改定は4月実施を維持
医薬品を保険適用した後の「効能効果追加」などの評価改善、市場拡大再算定の在り方を継続論議―中医協・薬価専門部会
診療時間短縮などの効果あるプログラム医療機器、特別な評価をすべきか?―中医協・材料部会
感染対策向上加算等、「次なる新興感染症に備えるための医療機関・都道府県の協定」締結進むような見直しを—中医協総会
一部に「歪んだオンライン診療」、適切な形でのオンライン診療推進を目指せ!D to P with Nの量・質の拡充を―入院・外来医療分科会(4)
外来医療の機能分化が2024年度診療報酬改定でも重要テーマ、生活習慣病管理の取得・算定推進に向けた手立ては―入院・外来医療分科会(3)
入退院支援加算について「入院料別の施設基準・算定要件」など検討しては、緊急入院患者の退院支援が重要課題―入院・外来医療分科会(2)
がん化学療法の外来移行、「栄養指導」や「仕事と治療との両立支援」などと一体的・総合的に進めよ―入院・外来医療分科会(1)
高額な医薬品・医療機器など、より迅速かつ適切に費用対効果評価を行える仕組みを目指せ、評価人材の育成も急務―中医協
新薬創出等加算の企業要件には「相当の合理性」あり、ドラッグ・ラグ/ロスで日本国民が被る不利益をまず明確化せよ―中医協・薬価専門部会
在宅医療ニーズの急増に備え「在宅医療の質・量双方の充実」が継続課題!訪問看護師の心身負担増への対応も重要課題—中医協総会
入院医療における「身体拘束の縮小・廃止」のためには「病院長の意識・決断」が非常に重要―入院・外来医療分科会(3)
地域包括ケア病棟、誤嚥性肺炎等の直接入棟患者に「早期から適切なリハビリ」実施すべき―入院・外来医療分科会(2)
総合入院体制加算から急性期充実体制へのシフトで地域医療への影響は?加算取得病院の地域差をどう考えるか―入院・外来医療分科会(1)
「特許期間中の薬価を維持する」仕組み導入などで、日本の医薬品市場の魅力向上を図るべき―中医協・薬価専門部会
乳がん再発リスクなどを検出するプログラム医療機器、メーカーの体制など整い2023年9月から保険適用―中医協総会(2)
高齢患者の急性期入院、入院後のトリアージにより、下り搬送も含めた「適切な病棟での対応」を促進してはどうか—中医協総会(1)
2024年度の薬価・材料価格制度改革論議始まる、医薬品に関する有識者検討会報告書は「あくまで参考診療」—中医協総会(3)
マイナンバーカードの保険証利用が進むほどメリットを実感する者が増えていくため、利用体制整備が最重要—中医協総会(2)
かかりつけ医機能は「地域の医療機関が連携して果たす」べきもの、診療報酬による評価でもこの点を踏まえよ—中医協総会(1)
2024年度の診療報酬・介護報酬・障害福祉等サービス報酬の同時改定で「医療・介護・障害者福祉の連携強化」目指せ—中医協総会(2)
医師働き方改革サポートする【地域医療体制確保加算】取得病院で、勤務医負担がわずかだが増加している—中医協総会(1)
患者・一般国民の多くはオンライン診療よりも対面診療を希望、かかりつけ医機能評価する診療報酬の取得は低調―入院・外来医療分科会(5)
医師働き方改革のポイントは「薬剤師へのタスク・シフト」、薬剤師確保に向けた診療報酬でのサポートを―入院・外来医療分科会(4)
地域包括ケア病棟で救急患者対応相当程度進む、回復期リハビリ病棟で重症患者受け入れなど進む―入院・外来医療分科会(3)
スーパーICU評価の【重症患者対応体制強化加算】、「看護配置に含めない看護師2名以上配置」等が大きなハードル―入院・外来医療分科会(2)
急性期一般1で「病床利用率が下がり、在院日数が延伸し、重症患者割合が下がっている」点をどう考えるべきか―入院・外来医療分科会(1)
総合入院体制加算⇒急性期充実体制加算シフトで産科医療等に悪影響?僻地での訪問看護+オンライン診療を推進!—中医協総会
DPC病院は「DPC制度の正しい理解」が極めて重要、制度の周知徹底と合わせ、違反時の「退出勧告」などの対応検討を—中医協総会
2024年度の費用対効果制度改革に向けた論議スタート、まずは現行制度の課題を抽出―中医協
電子カルテ標準化や医療機関のサイバーセキュリティ対策等の医療DX、診療報酬でどうサポートするか—中医協総会
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換
2024年度の診療報酬に向け、まず第8次医療計画・医師働き方改革・医療DXに関する意見交換を今春より実施—中医協総会
2022年度改定での「在宅医療の裾野を広げるための加算」や「リフィル処方箋」など、まだ十分に活用されていない—中医協(1)





